Трихомонијаза
| Трихомонијаза | |
|---|---|
 | |
| Микроскопски приказ трихомонаса у Папаниколау тесту вагиналног секрета | |
| Специјалности | гинекологија |
| Време појаве | 5 — 28 дана након експозиције[1] |
| Узроци | Трицхомонас вагиналис[2][2][1] |
| Дијагностички метод | микробиолошки преглед секрета [1] |
| Превенција | уздржавање од секса, употреба кондома (не испирање)[1] |
| Лекови | антибиотици (метронидазол ор тинидазол)[1] |
| Фреквенција | 122 милиона (2015)[3] |
Вагинална трихомонијаза је врло честа болест узрокована инфекцијом протозоиним паразитом вагиналним трихомонасом (лат. Trichomonas vaginalis). Уобичајена је код жена, али се у ретким случајевима може јавити и код мушкарца, јер је полно преносива болест. Паразит се најчешће шири током вагиналног, оралног или аналног секса. Лако се лечи антибиотицима, али многе жене немају симптоме. Ако се не лечи, трихомонијаза може повећати ризик од ХИВ-а.[4][5]
Орални метронидазол (Флагyл) је лек избора за трихомонијазу. У случајевима када је средство првог реда неефикасно, могу се користити други нитроимидазоли или високе дозе метронидазола. Локални метронидазол и други антимикробни лекови нису ефикасни и не треба их користити за лечење трихомонијазе.
Алтернативни називи[уреди | уреди извор]
Вагинална трихомонијаза — Сексуално преносиве инфекције - трихомонасни вагинитис — Трихомонасни цервицитис
Епидемиологија[уреди | уреди извор]
Вагинална трихомонијаза је најчешћа излечива полно преносива болест. У Сједињеним Државама, процјењује се да 3,7 милиона становника има инфекцију. Међутим, само око 30% њих развија симптоме трихомонијазе.
- Полне разлике
Инфекција је чешћа код жена него код мушкараца.
- Расне разлике
Трихомонијаза погађа више афро-америчке жена од белих и шпанских жена. Ризик за афрко-америчке жене се повећава са старошћу и бројем сексуалних партнера током живота.[6]
- Старосне разлике
Старије жене чешће се од млађих жене заразе трихомонијазом.
Трихомонијаза се не може пренети међу људима током:
- оралног и аналног секса;
- љубљења или грљења;
- употребе заједничких чаша, тањира или другог прибора за јело;
- употребе заједничке WЦ шоље.
Етиологија[уреди | уреди извор]
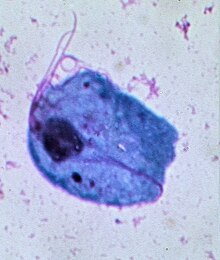
Људи су једини познати домаћин вагиналног трихомонаса. Пренос се одвија претежно путем сексуалног односа. Организам је најчешће изолован из вагиналног секрета код жена и уретралног секрета код мушкараца. Није изолован са оралних локација, а његова изолација из ректума је ниска код мушкараца који имају сексуалне односе са мушкарцима.[7]
Паразит прелази са заражене особе на неинфицирану особу током сексуалног односа. Код жена, најчешће инфицирани део тела је доњи генитални тракт (вулва, вагина, цервикс или уретра), а код мушкараца, најчешће заражени део тела је мокраћовод (уретра).
Током сексуалног односа, паразит се обично шири од пениса до вагине, или из вагине у пенис. Може се проширити и из вагине у другу вагину током хомосексуалних односа. Није уобичајено да се паразитом заразе други делови тела, као што су руке, уста или анус.
Нејасно је зашто неки људи са инфекцијом имају симптоме, док други не. То вероватно зависи од фактора као што су старост особе и опште здравље. Заражене особе без симптома могу и даље преносити инфекцију на друге.
Фактори ризика[уреди | уреди извор]
Ризик од заражавања трихомонасом заснован је на врсти сексуалне активности. Жене које се баве сексуалним активностима високог ризика имају већи ризик од инфекције. Најчешћи фактори ризика за инфекцију вагиналним трихомонасом укључују:
- Нове партнере или већи број партнера
- Постојање трихомонијазе у анамнези
- Сексуални контакт са зараженим партнером
- Секс за новац или дрогу
- Употреба лекова и ињекција
- Непримењивање заштите кондомима и дијафрагмама (нпр због примене оралних контрацептива)
У студији која је разматрала факторе ризика за превалентну трихомонијазу, употреба дроге у претходних 30 дана била је највише повезана са хроничном инфекцијом и са инцидентом (новом инфекцијом уоченом током студије).[8]Најзначајнији фактор ризика је био сексуална активност у претходних 30 дана (са 1 или више партнера). Жене са једним у односу на жне са више сексуалних партнера у претходних 30 дана биле су 4 пута склоније инфекцији трихомонасаом [8]
Патологија[уреди | уреди извор]

Трицхомонас вагиналис је отприлике величине белих крвних зрнаца (WБЦ) - око 10-20 μм дугачак и 2-14 μм широк - иако његова величина може варирати у зависности од физичких услова. Има 4 флагеле које штрче из предњег дела ћелије и 1 флагеллум који се протеже уназад до средине организма, формирајући валовиту мембрану. Аксостил, крута структура, протеже се од постериорног дела микрорганизма.[9][10]
Код жена, Трицхомонас вагиналис је изолован из вагине, грлића материце, уретре, мокраћне бешике и Бартхолинијевих и Скене жлијезда. Код мушкараца организам се налази у предњој уретри, спољашњим гениталијама, простати, епидидимису и сперми. Он се налази и у лумену и на површинама слузокоже урогениталног тракта.[10] Флагелице омогућавају трофозоиту да се креће око вагиналног и уретралног ткива. Током инфекције Трицхомонас вагиналисом, на микроскопији у влажној средини могу се приметити трзави покретљиви трихомонади.
Трицхомонас вагиналис уништава епителне ћелије директним контактом са њима и ослобађањем цитотоксичних супстанци. Веже се и за плазма протеине домаћине, чиме се спречава њихово препознавање алтернативним путем преко комплемента и протеиназа домаћина.[11]
Током инфекције, вагинални пХ се повећава, као и број полиморфонуклеарних леукоцита (ПМН — врсте белих крвних зрнаца, са доминантним механизмом одбране домаћина). Ове ћелије реагују на хемотактичке супстанце које ослобађају трихомонаде.
- Имунологија
Такође постоје докази да долази до лучења лимфоцита, као што је показано присуством мононуклеарних ћелија периферној крви, специфичних за антиген. Одговор антитела је детектован и локално и у серуму. Међутим, инфекција производи имунитет који је у најбољем случају само дјеломично заштитан.
Упркос интеракцији коју имуни систем има са Т вагиналисом, мало је доказа да здрав имунолошки систем спречава инфекцију. Једна студија је показала повезаност трихомонијазе и примене инхибитора протеазе или имунолошког статуса код жена инфицираних ХИВ-ом,[12] а друга студија да серопозитивност ХИВ-а није промиенила стопу инфекције код мушкараца.[13]
- Инкубациони период и трајање инфекције
Симптоми трихомонијазе обично се јављају након периода инкубације од 4-28 дана.[10][14]
Инфекција може трајати дуже време код жена, али у начелу траје мање од 10 дана код мушкараца. Анегдотски докази сугеришу да асимптоматска инфекција може трајати месецима или чак годинама код жена.[15]
Клиничка слика[уреди | уреди извор]
Око 70% заражених особа нема никаквих знакова или симптома болести. Када трихомонијаза изазива симптоме, они се могу кретати од благе иритације до тешких упала. Иако се први симптоми болести могу јавити у року од 5 до 28 дана након инфекције, код неких се они развијају много касније. Симптоми могу доћи и отићи.
- Мушкарци
У клиничкој слици мушкарца са трихомонијазом могу доминирати следећи симптоми:
- Свраб или иритација унутар пениса;
- Осећај жарења након уринирања или ејакулације;
- Појава секреције из пениса.
- Тегобе за време сексуалног односа
- Жене
У клиничкој слици жена са трихомонијазом могу се јавити следећи симптоми:
- Свраб, пецкање, црвенило или бол у гениталијама;
- Нелагодност током мокрења;
- Промене у вагиналном исцедку (који може бити смањен или изражен исцедак), бистре, беличасте, жућкаста или зеленкасте боје са необичним мирисом на рибу.
- Нелагодности за време секса.
Дијагноза[уреди | уреди извор]
Дијагноза се поставља на основу анамнезе клиничког прегледа и лабораторијског теста за дијагностиковање трихомонијазе.
Терапија[уреди | уреди извор]

Лечење треба започети одмах и, кад год је то могуће, истовремено са свим сексуалним партнерима,[16] јер је то једини сигуран и ефикасан начин лечења пацијената са дијагнозом трихомонијазе.[17] За време терапије и пацијент и његови (њени) партнери треба да апстинирају од сексуалних односа до завршетка фармаколошког третмана и губитка свих симптома.
Орални метронидазол је терапија избора и може се примењивати као појединачна доза од 2 г или као продужена терапија са 500 мг два пута дневно током 7 дана.
Тинидазол (једнострука доза од 2 г) је алтернатива метронидазолу коју је ФДА одобрила и за коју се показало да је једнако ефикасна у клиничким испитивањима.[11] Локални третмани се не препоручују због неадекватних терапијских нивоа.
Резистенција на лекове је ретка, упркос преовладавајућем коришћењу нитроимидазолних лекова у лечењу трихомонијазе. Неуспјех лијечења може захтијевати више дозу метронидазола или употребу другачијег нитроимидазола (нпр. Тинидазола).
Пацијентима који се подвргавају фармакотерапији треба саветовати да избегавају конзумирање алкохола током лечења и одговарајући период након завршетка лечења. Будући да је трихомонијаза инфекција на више локација (нпр вагинални епител, вагиналне жлезде, Бартхолинијеве жлезде и уретра), потребан је системски третман.
Због високе стопе коинфекције са другим полно преносивим инфекцијама, здравствени радник треба да размотри и евентуалну терапију гонореје и хламидије .
Болничка терапија обично није потребна, али може бити индицикована када је присутна резистенција и/ичи је индикована интравенска (IV) терапија. За пацијенте код којих лечење не успе и код којих се поново јавља инфекција, потребне су мултидисциплинарне консулатције са специјалистом за инфективне болести, гинекологом итд.
- Трудноћа
Неуспех у лечењу трихомонијазе током трудноће може довести до превременог порођаја, ниске порођајне тежине и других нежељених исхода по фетуса.[11] Према томе, труднице треба да траже хитан третман током трудноће. Рутински скрининг за трихомонијазу код асимптоматских трудница тренутно се не препоручује.[16]
Препорука је да се заражене труднице обавезно лече, јер се метронидазол није дефинитивно показао као штетан за вриеме трудноће а може спречити преношење зарауе на новорођенче.[18][19] Заражене асимптоматске труднице може евентуално одложити лечење напериод од 37. недеља након трудноће. Труднице треба лечити са 2.0 г метронидазола у једној дози. Сигурност тинидазола у трудноћи није позната.[11]
Превенција[уреди | уреди извор]
Најефикаснији начин заштитите од трихомонасне инфекције је безбедан и сигуран секс, односно:
- примена механичке заштите, кондома или дијафрагме,
- обавезно прање сексуалних играчака,,
- избегавање сексуалне односе са непознатим особама сумњивог морала и личне хигијене.
Извори[уреди | уреди извор]
- ^ а б в г д „Трицхомониасис”. Оффице он Wомен'с Хеалтх. 31. 8. 2015. Архивирано из оригинала 27. 3. 2016. г. Приступљено 21. 3. 2016.
- ^ а б „Трицхомониасис - ЦДЦ Фацт Схеет”. ЦДЦ. 17. 11. 2015. Архивирано из оригинала 19. 2. 2013. г. Приступљено 21. 3. 2016.
- ^ ГБД 2015 Дисеасе анд Ињурy Инциденце анд Преваленце, Цоллабораторс. (8. 10. 2016). „Глобал, регионал, анд натионал инциденце, преваленце, анд yеарс ливед wитх дисабилитy фор 310 дисеасес анд ињуриес, 1990-2015: а сyстематиц аналyсис фор тхе Глобал Бурден оф Дисеасе Студy 2015.”. Ланцет. 388 (10053): 1545—1602. ПМЦ 5055577
 . ПМИД 27733282. дои:10.1016/С0140-6736(16)31678-6.
. ПМИД 27733282. дои:10.1016/С0140-6736(16)31678-6.
- ^ МцЦормацк WМ, Аугенбраун МХ. Вулвовагинитис анд цервицитис. Ин: Беннетт ЈЕ, Долин Р, Бласер МЈ, едс. Манделл, Доуглас, анд Беннетт'с Принциплес анд Працтице оф Инфецтиоус Дисеасес, Упдатед Едитион. 8тх ед. Пхиладелпхиа, ПА: Елсевиер Саундерс; 2015:цхап 110.
- ^ Телфорд СР, Краусе ПЈ. Бабесиосис анд отхер протозоан дисеасес. Ин: Голдман L, Сцхафер АИ, едс. Голдман-Цецил Медицине. 25тх ед. Пхиладелпхиа, ПА: Елсевиер Саундерс; 2016:цхап 353.
- ^ Центерс фор Дисеасе Цонтрол анд Превентион. (2017). Трицхомониасис Статистицс
- ^ Францис СЦ, Кент ЦК, Клауснер ЈД, Рауцх L, Кохн Р, Хардицк А, ет ал. Преваленце оф рецтал Трицхомонас вагиналис анд Мyцопласма гениталиум ин мале патиентс ат тхе Сан Францисцо СТД цлиниц, 2005-2006. Сеx Трансм Дис. 2008 Сеп. 35(9):797-800.
- ^ а б Миллер M, Лиао Y, Гомез АМ, Гаyдос ЦА, D'Меллоw D. Фацторс ассоциатед wитх тхе преваленце анд инциденце оф Трицхомонас вагиналис инфецтион амонг Африцан Америцан wомен ин Неw Yорк цитy wхо усе другс. Ј Инфецт Дис. 2008 Феб 15. 197(4):503-9.
- ^ Ецкерт Ј. Протозоа. Ин: Каyсер ФХ, Биенз КА, Ецкерт Ј, ет ал, едс. Цолор Атлас оф Медицал Мицробиологy. 2нд ед. Неw Yорк, НY: Тхиеме; 2005.
- ^ а б в Сцхwебке ЈР, Бургесс D. Трицхомониасис. Цлин Мицробиол Рев. 2004 Оцт. 17(4):794-803, табле оф цонтентс.
- ^ а б в г Форна Ф, Гüлмезоглу АМ. Интервентионс фор треатинг трицхомониасис ин wомен. Цоцхране Датабасе Сyст Рев. 2003. ЦД000218.
- ^ Магнус M, Цларк Р, Мyерс L, Фарлеy Т, Киссингер ПЈ. Трицхомонас вагиналис амонг ХИВ-Инфецтед wомен: аре иммуне статус ор протеасе инхибитор усе ассоциатед wитх субсеqуент Т. вагиналис поситивитy?. Сеx Трансм Дис. 2003 Нов. 30(11):839-43.
- ^ Хоббс MM, Казембе П, Реед АW, Миллер WЦ, Нката Е, Зимба D, ет ал. Трицхомонас вагиналис ас а цаусе оф уретхритис ин Малаwиан мен. Сеx Трансм Дис. 1999 Ауг. 26(7):381-7.
- ^ Петрин D, Делгатy К, Бхатт Р, Гарбер Г. Цлиницал анд мицробиологицал аспецтс оф Трицхомонас вагиналис. Цлин Мицробиол Рев. 1998 Апр. 11(2):300-17.
- ^ Дан M, Собел ЈД. Трицхомониасис ас сеен ин а цхрониц вагинитис цлиниц. Инфецт Дис Обстет Гyнецол. 1996. 4(2):77-84.
- ^ а б [Гуиделине] Wоркоwски КА, Берман СМ. Смернице за лечење сексуално преносивих болести, 2006. ММWР Рецомм Реп . 2006 Ауг 4. 55: 1-94.
- ^ Сцхwебке ЈР, Десмонд РА. Рандомизирано контролирано испитивање метода обавјештавања партнера за превенцију трихомонијазе код жена. Сеx Трансм Дис . 2010 Јун. 37 (6): 392-6.
- ^ Клебанофф МА, Цареy ЈЦ, Хаутх ЈЦ, ет ал. Неуспјех метронидазола да спријечи преурањене порођај код трудница са асимптоматском инфекцијом Трицхомонас вагиналис. Н Енгл Ј Мед . 2001 Ауг 16. 345 (7): 487-93.
- ^ Кигози ГГ, Брахмбхатт Х, Wабwире-Манген Ф, ет ал. Третман Трицхомонас у трудноћи и неповољни исходи трудноће: субанализа рандомизираног испитивања у Ракаи, Уганда. Ам Ј Обстет Гyнецол . 2003. Нов. 189 (5): 1398-400.
Литература[уреди | уреди извор]
- Центерс фор Дисеасе Цонтрол анд Превентион. Сеxуаллy Трансмиттед Дисеасес Треатмент Гуиделинес, 2015. ММWР, 64(РР-3) (2015).
- Суттон M, Стернберг M, Коуманс ЕХ, МцQуиллан Г, Берман С, Маркоwитз L. Тхе преваленце оф Трицхомонас вагиналис инфецтион амонг репродуцтиве-аге wомен ин тхе Унитед Статес, 2001-2004.Еxтернал Цлин Инфецт Дис. 2007 Нов 15;45(10):1319-26.
- Центерс фор Дисеасе Цонтрол анд Превентион. Сеxуаллy Трансмиттед Дисеасе Сурвеилланце, 2015. Атланта, ГА: Департмент оф Хеалтх анд Хуман Сервицес; Оцтобер 2016.
- Петерман ТА, Тиан ЛХ, Метцалф ЦА, Саттерwхите CL, Малотте ЦК, ДеАугустине Н, Паул СМ, Цросс Х, Риетмеијер ЦА, Доуглас ЈМ Јр; РЕСПЕЦТ-2 Студy Гроуп. Хигх инциденце оф неw сеxуаллy трансмиттед инфецтионс ин тхе yеар фоллоwинг а сеxуаллy трансмиттед инфецтион: а цасе фор ресцреенинг. Анн Интерн Мед. 2006 Оцт 17;145(8):564-72.
- Хоббс M, Сеñа ЕЦ, Сwyгард Х, Сцхwебке Ј. Трицхомонас вагиналис анд Трицхомониасис. Ин: КК Холмес, ПФ Спарлинг, WЕ Стамм, П Пиот, ЈН Wассерхеит, L Цореy, МС Цохен, ДХ Wаттс (едиторс). Сеxуаллy Трансмиттед Дисеасес, 4тх едитион. Неw Yорк: МцГраw-Хилл, 2008, 771-793.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
- Трицхомониасис ат Центерс фор Дисеасе Цонтрол анд Превентион (језик: енглески)
- Вагинитис/Вагинал инфецтион фацт схеет фром тхе Натионал Институте оф Аллергиес анд Инфецтионс. Тхе фирст версион оф тхис артицле wас такен фром тхис публиц домаин ресоурце. (језик: енглески)
- еМедицине Хеалтх Трицхомониасис (језик: енглески)
- Трицхомонас цолумбае видео (језик: енглески)
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
