Кавасакијева болест
| Кавасакијева болест | |
|---|---|
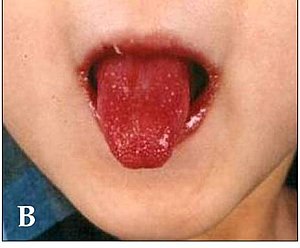 | |
| Дете са карактеристичним променама усана, и црвеним језиком услед Кавасакијеве болести | |
| Класификација и спољашњи ресурси | |
| Специјалност | педијатрија имунологија |
| Патиент УК | Кавасакијева болест |
Кавасакијева болест релативно је ретка аутоимуна болест која се манифестује запаљењем крвних судова или васкулитисом (лат. vasculitis) или системским некротизирајућим запаљењем зидова средње великих и малих крвних судова, удружених са променама на слузокожи и повећањем лимфних чворова.[1]
Болест се углавном јавља код деце испод пет година старости.[2][3]
Називи[уреди | уреди извор]
Кавасакијева болест - Кавасакијев синдром, синдром лимфних чворова - синдром са мукокутаним променама и лимфним чворовима.[4]
Историја[уреди | уреди извор]
Кавасакијеву болест први је описао 1967 јапански педијатар Томисаку Кавасаки (Томисаку Каwасаки, 1925), који је у свом истраживању издвојио групу деце са температуром, оспом по кожи, запаљењем вежњаче, енантемом, отоком руку и стопала и увећаним лимфним чворовима на врату.[1] Неколико година касније, наставком истраживања, код истих болесника доказане су компликације на срцу, као што су анеуризме на срчаним артреријама.[5][6]
Први опис Кавасакијеве болести објављен је на енглеском језику 1974. године. Мелисх је 1976. године, описао болест код чеснаесторо деце на Хавајима. После ових открића Мелисх и Кавасаки, самостално, развили су истоветне дијагностичке критеријуме, који се и данас користе за постављање дијагнозе класичне клиничке слике Кавасакијеве болести.[7][8]
Епидемиологија[уреди | уреди извор]
- Морбидитет/морталитет
Болест се чашће јавља код особа афро-азијског порекла. Деца јапанског порекла имају посебно високу учесталост Кавасакијеве болести, али се она јавља и у свим деловима света.
У САД болест се јавља код 3.000 до 5.000 случајева годишње. Процењује се да је превалентција болести у САД: 10 на 100.000 деце испод 5 година и 44 деце на 100.000 азијског порекла.
Без лечења коронарне анеуризме артерија развијају се у 25% оболеле деце.
Стопа смртности је око 1%.
- Полне разлике
Мушко : женски однос је око 1,5 : 1.
- Старост
Осамдесет посто пацијената су млађи од 5 година (највише од 18 до 24 месеца старости).
Случајеви код адолесцената, одраслих и старије деце су ретки.
Етиологија[уреди | уреди извор]
Иако је узрок болести непозната, инфекција патогенима и имунодефицијенција упућују на епидемиолошку и клиничку слику болести која се карактерише ненормалним имунолошким одговором на инфекцију код генетички предиспониране деце.[9]
Болест се јавља током целе године, али најчешће у пролеће и зиму. Не постоје јасни докази (иако се сумња на инфективну етиологију болести) да се она у заједницама шири са особе на особу. Око 2% болесника може имати рецидиве, који се обично јављају од једног месеца до неколико година од момента првих симптома болести.
Патогенеза[уреди | уреди извор]
Узрок болести није познат, али се претпоставља да важну улогу у патогенези имају одређене инфекције. Хиперсензитивност или поремећај имунолошког одговора, највероватноије покреће инфекција (бактеријама или вирусима), која код одређене групе болесника са наследном склоношћу ка развоју имунолошких поремећаја доводи до активирања запаљенског процеса, што резултује оштећењем зида крвних судова.
Болест није заразна, нити постоји могућност спречавања њене појаве. Постоји могућност, мада врло ретко, да се болест поново јави код истог болесника.
Кавасакијева болест није наследна, али постоји наследна склоност за њену појаву. Ретко се од ње разболи више од једног члана породице или рођака.
Патологија[уреди | уреди извор]
Микроскопски се у коронарним и осталим артеријама средње величине види запаљење које захвата све слојеве крвних судова, а може довести и до њиховог анеуризматског проширења (тзв. микроанеуризме). Сличне промене могу се видети и у венама.
Клиничка слика[уреди | уреди извор]
Кавасакијева болест обично се јавља код деце током првих неколико година живота са израженим артеријским променама које могу довести до нагле смрти због акутног срчаног удара.
Кавасакијева болест има три фазе развоја:[10]
Акутна фаза
Акутна фаза се развија току прве две недеље болести. Ову фазу карактерише необјашњива појава високе температуре која траје 5 дана, а дете је обично врло узнемирено. Јавља се црвенило и ерозија вежњаче и слузнице уста, едем руку и ногу, црвенилом дланова и табана, кожни десквамирајући осип са увећањем лимфних чворова. Више од половине болесника има увећање лимфних жлезди на врату или бар једну увећану жлезду величине до 1,5 цм.
Оспа на кожи оболелог детета може бити веома различита. Може да личи на оспу код богиња или шарлаха, на копривњачу, оспа са папулама и др. Ове промене се јављају обично по трупу и удовима, као и у пределу који покривају дечје пелене. Понекад се могу јавити и други симптоми као што су: болови у зглобовима или отицање, болови у стомаку, пролив, раздражљивост, главобоља...
Субакутна фаза
Субакутна фаза болести траје од друге до четврте недеље. У овој фази расте број тромбоцита и може да се појави главни поремећај анеуризме срчаних артерија.
Сви делови срца могу бити захваћени запаљенским процесом, што значи да се може јавити перикардитис, миокардитис (запаљење срчаног мишића) или запаљење срчаних залистака. Захваћеност срца је најозбиљнија манифестација ове болести обзиром на могућност настанка дуготрајних компликација. Систолни шум, поремећај срчаног ритма и поремећаји који се дијагностикују ултразвучним прегледом доказ су обољења срца.
Фаза опоравка,
Фаза опоравка траје од краја првог до краја трећег месеца болести. Опоравак се карактерише нормализацијом свих лабораторијских тестова и повлачењем или потпуним губитком промене на крвним судовима срца.
Тежина клиничке слике Кавасакијеве болести варира од детета до детета (немају сви болесници све клиничке манифестације болести). Код највећег броја болесника неће се развити компликације на срцу. Анеуризме се виђају само код двоје од 100 деце оболеле од Кавасакијеве болести. Нека врло мала деца (млађа од годину дана) обољевају од непотпуног облика болести што значајно отежава постављање дијагнозе. Ипак, код неке од њих могу се развити и анеуризме.
Ово је типична болест дечјег узраста. Сличне врсте васкулитиса могу се јавити и код одраслих, али са различитим клиничким манифестацијама.

Дијагноза[уреди | уреди извор]
- Скала дијагностичких критеријума
Дијагноза болести може се поставити на основу температуре нејасног порекла која траје 5 или више дана и уколико су присутна 4 од 7 могућих симтома наведених у овој табели:
Дијагностички критеријуми за Кавасакијеву болест[10]
| Критеријум | Симптоми | Карактеристике |
|---|---|---|
| Температура |
| |
| Обострано црвенило вежњача |
| |
| Промене на уснама и усној дупљи |
| |
| Промене на удовима |
| |
| Полиморфни егзантем (осип) на кожи трупа |
| |
| Лимфаденопатија на врату |
| |
| Друге манифестације које нису дијагностички критеријуми |
|
У табели су дати критеријуми Кавасакија и сарадника из 1976. За дијагнозу је неопходан критеријум 1 и још најмање 4 критеријума (од 2 до 6).[10] Када на основу ових критеријума није могуће поставити дефинитивну дијагнозу, може се сматрати да се ради о непотпуној форми болести.
- Лабораторијски тестови
Лабораторијски резултати нису специфични за ову болест, али могу да укажу на тежину и степен запаљења. На запаљенски процес указују: повишена седиментација (обично веће вредности него у другим болестима), анемија (смањен број црвених крвних ћелија), број тромбоцита (ћелија важних за процес згрушавања крви) је обично нормалан у првој недељи болести, али почиње да расте у другој недељи болести достижући високе вредности.
C реактивни протеин (ЦРП) може бити повишен.
Функционални тестови јетре могу указати на запаљењски процес у јетри и ниске вредности серумских албумина.
Анализа мокраће може показати присуство леукоцита и беланчевине (пиурија и протеинурија ) без доказа за раст бактерија, а лумбална пункција на појаву стерилног менингитиса.
- Остали дијагностички тестови
У случају да су код болесника присутне аномалије срчаних артерија, неопходно је урадити и допунска испитивања у која спадају:
- Електрокардиограм (ЕКГ) треба да се уради чим се постави сумња на ову болест. Електрокардиограмом се могу утврдити дисфункција комора срца и појава аритмије због миокардитиса.
- Ехокардиограм може да открије присуство анеуризми уколико су присутне промене у изгледу срчаних артерија. Ултразвук срца може показати суптилне промене на срчаним артеријама или нешто касније појаву праве анеуризме.
- Ултразвук може показати хидропс (повећање) у жучној кеси.
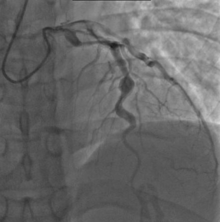
- Ангиографија срца (као златни стандард у дијагностици) може се применти за откривање артеријских анеуризми на срчаним крвним судовима. Након масовне примене ехокардиографије ређе се користи.
- Биопсија темпоралне артерије.
Прогноза[уреди | уреди извор]
Са благовремено започетом терапијом, код већине болесника прогноза Кавасакијеве болести је добра. Већина болесника може да води нормалан живот, а деца да нормално расту и да се развијају.
Прогноза код болесника са трајним променама на срчаним артеријама углавном зависи од степена развоја, створених секундарних сужења и престанка протока крви изазваних тромбозом.
Са раним третманом, може се очекивати брзи опоравак од акутних симптома, а ризик од анеуризме коронарних артерија је значајно смањен. Нелечени, акутни симптоми Кавасакијеее болести су самоограничени (пацијент ће се на крају опоравити), али је ризик од уплитања коронарних артерија много већи. Свеукупно, око 2% пацијената умире од компликација коронарног васкулитиса.
Лабораторијски докази о повећаној инфламацији у комбинацији са демографским карактеристикама (мушки спол, старост мање од шест месеци или више од осам година) и непотпун одговор на ИВИГ терапију стварају профил високоризичног пацијента са Кавасакијевом болешћу.[11][12]
Вероватноћа да ће се анеуризма решити чини се да је у великој мјери одређена њеном почетном величином, у којој мање анеуризме имају већу вероватноћу регресије.[13] Други фактори су позитивно повезани са регресијом анеуризме, укључујући и особе млађе од годину дана на почетку Кавасакијеве болести, морфологију фусиформа, а не сакуларну анеуризму, и локацију анеуризме у дисталном коронарном сегменту. Највећа стопа прогресије до стенозе јавља се код оних који развијају велике анеуризме.[14] Најгора прогноза се јавља код деце са гигантском анеуризмом. Овај озбиљан исход може захтевати даљи третман као што је перкутана транслуминална ангиопластика,[15] стентирање коронарних артерија,[16] бајпас пресађивање,[17] па чак и срчана трансплантација.[18]
Поврат симптома се може појавити убрзо након почетног лечења ИВИГ-ом. Ово обично захтева рехоспитализацију и поновно лечење. Третман са ИВИГ-ом може изазвати алергијске и неалергијске акутне реакције, асептични менингитис, преоптерећење течностима и, ретко, друге озбиљне реакције.
Све у свему, компликације које су опасне по живот и које су резултат терапије Кавасакијеве болести су изузетно ретке, нарочито у поређењу са ризиком од неблаговременог лечеwа. Такође, докази указују на то да Кавасакијева болест производи измењени метаболизам липида који траје и након клиничке резолуције болести.[19]
Ретко, рецидив Кавасаки болести са може јави код пацијената са или без третмана.[20][21]
Извори[уреди | уреди извор]
- ^ а б Каwасаки, Т. (1967). „Ацуте фебриле муцоцутанеоус сyндроме wитх лyмпхоид инволвемент wитх специфиц десqуаматион оф тхе фингерс анд тоес ин цхилдрен”. Ареруги = [Аллергy]. 16 (3): 178—222. ПМИД 6062087.
- ^ Рапини, Роналд П.; Бологниа, Јеан L.; Јориззо, Јосепх L. (2007). Дерматологy: 2-Волуме Сет. Ст. Лоуис: Мосбy. стр. 1232—4. ИСБН 978-1-4160-2999-1.
- ^ „Мерцк Мануал, Онлине едитион: Каwасаки Дисеасе”. Приступљено 9. 5. 2010.
- ^ „Алтернативе Намес Ин: Каwасаки дисеасе: МедлинеПлус Медицал Енцyцлопедиа”. медлинеплус.гов (на језику: енглески). Приступљено 2023-06-27.
- ^ „Кавасакијева болест”. Архивирано из оригинала 24. 04. 2011. г. Приступљено 23. 05. 2011.
- ^ Каwасаки, Т.; Косаки, Ф.; Окаwа, С.; Схигематсу, I.; Yанагаwа, Х. (1974). „А неw инфантиле ацуте фебриле муцоцутанеоус лyмпх ноде сyндроме (МЛНС) преваилинг ин Јапан”. Педиатрицс. 54 (3): 271—276. ПМИД 4153258. С2ЦИД 13221240. дои:10.1542/педс.54.3.271.
- ^ Мелисх, M. Е.; Хицкс, Р. M.; Ларсон, Е. Ј. (1976). „Муцоцутанеоус лyмпх ноде сyндроме ин тхе Унитед Статес”. Америцан Јоурнал оф Дисеасес оф Цхилдрен (1960). 130 (6): 599—607. ПМИД 7134. дои:10.1001/арцхпеди.1976.02120070025006.
- ^ Тауберт К А, Роwлеy А Х, Схулман С Т. А 10 yеар (1984–1993) Унитед Статес хоспитал сурвеy оф Каwасаки дисеасе. Ин: Като Х, едитор. Каwасаки дисеасе. Амстердам, Тхе Нетхерландс: Елсевиер Сциенце Б. V.; 1995. пп. 34–38.
- ^ Америцан Ацадемy оф Педиатрицс. Каwасаки дисеасе. Ин: Цоммиттее он Инфецтиоус Дисеасес, Америцан Ацадемy оф; Педиатрицс, Кимберлин ДW, Барнетт ЕД, Лyнфиелд Р, Саwyер МХ, едс. Ред Боок: 2021-2024 Репорт оф тхе Цоммиттее он Инфецтиоус Дисеасес. 32нд ед. Итасца, ИЛ: Америцан Ацадемy оф Педиатрицс; 2021.
- ^ а б в Поповић M, и сар. Реуматичне и сродне болести (дијагноза и терапија), Војноиздавачки завод, Београд 2000 пп. 860-661
- ^ Корен Г, Лави С, Росе V, Роwе Р (март 1986). „Каwасаки дисеасе: ревиеw оф риск фацторс фор цоронарy анеурyсмс”. Тхе Јоурнал оф Педиатрицс. 108 (3): 388—92..
- ^ Беисер, Алеxа С.; Такахасхи, Масато; Бакер, Аннетте L.; Сундел, Роберт П.; Неwбургер, Јане W. (1998). „А Предицтиве Инструмент фор Цоронарy Артерy Анеурyсмс ин Каwасаки Дисеасе 11Тхис студy wас суппортед, ин парт, бy грантс ХЛ34545 анд ХЛ48606 фром тхе Натионал Институтес оф Хеалтх, Бетхесда, Марyланд, анд бy тхе Кобрен Фунд, Бостон, Массацхусеттс”. Тхе Америцан Јоурнал оф Цардиологy. 81 (9): 1116—1120. ПМИД 9605052. дои:10.1016/С0002-9149(98)00116-7.
- ^ Фујиwара, Т.; Фујиwара, Х.; Хамасхима, Y. (1987). „Сизе оф цоронарy анеурyсм ас а детерминант фацтор оф тхе прогносис ин Каwасаки дисеасе: Цлиницопатхологиц студy оф цоронарy анеурyсмс”. Прогресс ин Цлиницал анд Биологицал Ресеарцх. 250: 519—520. ПМИД 3423060.
- ^ Ким, Донг Соо (2006). „Каwасаки Дисеасе”. Yонсеи Медицал Јоурнал. 47 (6): 759—772. ПМЦ 2687814
 . ПМИД 17191303. дои:10.3349/yмј.2006.47.6.759.
. ПМИД 17191303. дои:10.3349/yмј.2006.47.6.759.
- ^ Исхии M, Уено Т, Акаги Т; et al. (октобар 2001). „Guidelines for catheter intervention in coronary artery lesion in Kawasaki disease”. Pediatrics International. 43 (5): 558—62..
- ^ Akagi T, Ogawa S, Ino T; et al. (август 2000). „Catheter interventional treatment in Kawasaki disease: A report from the Japanese Pediatric Interventional Cardiology Investigation group”. The Journal of Pediatrics. 137 (2): 181—6..
- ^ Kitamura S (децембар 2002). „The role of coronary bypass operation on children with Kawasaki disease”. Coronary Artery Disease. 13 (8): 437—47..
- ^ Checchia PA, Pahl E, Shaddy RE, Shulman ST (октобар 1997). „Cardiac transplantation for Kawasaki disease”. Pediatrics. 100 (4): 695—9..
- ^ Abrams JY, Belay ED, Uehara R, Maddox RA, Schonberger LB, Nakamura Y. Cardiac complications, earlier treatment, and initial disease severity in Kawasaki disease. J Pediatr.. . 188. 2017: 64—69. Недостаје или је празан параметар
|title=(помоћ). - ^ Saha, A.; Sarkar, S. (2018). „Recurrent Kawasaki Disease”. Indian Journal of Pediatrics. 85 (8): 693—694. PMID 29238944. S2CID 186231502. doi:10.1007/s12098-017-2567-y.
- ^ Brasington, Richard D. (2014). Cardiovascular Rheumatic Diseases, An Issue of Rheumatic Disease Clinics, E-Book. Elsevier Health Sciences. стр. 66. ISBN 9780323296991.
Spoljašnje veze[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
![]() Mediji vezani za članak Kavasakijeva bolest na Vikimedijinoj ostavi
Mediji vezani za članak Kavasakijeva bolest na Vikimedijinoj ostavi
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
