Фибрилација срчаних преткомора
| Фибрилација срчаних преткомора | |
|---|---|
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | кардиологија |
| Patient UK | [https://patient.info/doctor/atrial-fibrillation-pro atrial-fibrillation-pro Фибрилација срчаних преткомора] |
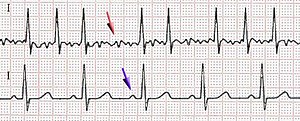
Фибрилација срчаних преткомора, преткоморско треперење, атријална фибрилација (АФ) је дуготрајни поремећај срчаног ритма који се манифестује тахиаритмијом преткомора и последичним поремећајем механичких функције преткомора. Настаје као последица неусклађене деполаризација срчаних преткомора које су најчешчће удружене са структурним срчаних болести, мада се код знатног броја болесника не може детектовати органско обољење срца. Електрокардиографски се токо преткоморских фибрилације, уместо постојаних Р-таласа, на снимку бележе брзе осцилације или фибрилаторни таласи који су променљиви у величини, облику и времену јављања. Када је очувано преткоморнокоморско (атриовентрикуларно) спровођење електричних импулса, овај поремећај ритма преткомора је удружен са неправилним, често веома брзим одговором срчаних комора.[1]
Компликације које могу настати у току преткоморског треперење, као што су хемодинамски поремећаји (које чине губитак усаглашене преткоморске механичке активности, неправилност коморског одговора, брза срчана фреквенција) и тромбоемболија могу значајно утицати на пораст морбидитета, морталитета и трошкове здравственог збрњавања, јер су присутне код око 1/3 свих болнички лечених лица са поремећајима срчаног ритма.[2] [3][4][5][6]
Током првих деценија 21. века, хоспитализација болесника са АФ порасла је за 66%. Годишњи трошкови лечење ове болести су око $ 3.600 по пацијенту, што АФ стваља у групу најскупљих јавних здравствених проблема. Иако директно не угрожава живот, АФ значајно повећава укупни морталитет, пре свега од кардиоваскуларних болести, као што су срчане инсуфицијенције, и од примарног су значаја за настанак можданог удара.[7]
Епидемиологија[уреди | уреди извор]
Фибрилација срчаних преткомора (АФ) спада у групу најчешћих аритмија у клиничкој пракси, јер се према истраживањима, јавља код око трећине хоспитализованих болесника због поремећаја ритма срца. Већина података о епидемиологији, прогнози и квалитету живота болесника са АФ потиче из Северне Америке и Западне Европе. Тако се процењује да око 2,2 милиона Американаца има пароксизмалну или перзистентну АФ. Учесталост АФ код болесника без раније констатованих плућно–срчаних болести, у једним студијама је мања од 12% у односу на све случајеве АФ. Међутим, у неким другим студијама учесталост је била преко 30%. Фибрилација срчаних преткомора је честа код болесника са конгестивном срчаном инсуфицијенцијом и у болестима срчаних залистака, са којима је у директној је спрези у зависности од тежине ових болести.[8]
Фибрилација срчаних преткомора представља велики финансијски проблем у систему јавног здравства, око 3.600 USA $ годишње по болеснику; а укупни трошкови прелазе око 15,7 милијарди USA $ и у Европској унији, [9]
Процене предвиђају да ће 12 милиона људи у САД имати АФ до 2030. године и да ће скоро пола милиона људи годишње бити хоспитализовано само у САД, међу којима ће бити све више смртних случајева сваке године.[10]
- Преваленција
На глобалном нивоу, процењује се да је преваленција фибрилација срчаних преткомора 0,4% до 1%, у општој популацији и повећава се са старењем, па је тако у односу на број година живота:
- код особа млађих од 60 година преваленција АФ је мања од 1%
- код особа старијих од 80 година преваленција АФ је већа од 10%
Преваленција АФ је већа код мушкараца, код којих је скоро удвостручила током једне генерације, него код жена истих година старости, где је преваланца остала на истом нивоу.
Неки истраживачи су АФ назвали „новом епидемијом кардиоваскуларних болести 21. века“, која је најчешћа међу старијим особама. Преко 33 милиона људи старијих од 55 година је дијагностификовано широм света.[10] Просечна старост болесника са АФ је око 75 година. Око 75 година старости број мушкараца и жена са АФ је скоро једнак, док око 60% болесника преко 75 година чине жене.[11][12]
Процењено је да се фибрилација срчаних преткомора јавља код око 4% укупне популације одраслих и да погађа око 2,2 милиона људи у Сједињеним Америчким Државама. Око 160.000 нових случајева фибрилација срчаних преткомора дијагностикује се сваке године у САД.[12]
- Инциденција
На основу проспективних студија спроведеним у развијенијим земљама света, инциденција преткоморске фибрилације се повенава од 0,1% годишње код млађих од 40 година до преко 1,5% годишње код жена старијих од 80 година и преко 2% одсто годишње код мушкараца изнад 80 година живота.[13]
У Фрамингамској студији (прилагођеној животном добу) утврђено је да се инциденција повенала у току тридесетогодишњег праћења. На основу ових података може се закључити какав значај може имати АФ у будућности.[14]
Након тридесетосмогодишњег трајања Фрамингамске студије, утврђено је је учесталост срчане инсуфицијенције на почетку, у мушкараца код којих се развила преткоморска фибрилација, била 20,6%, док је само 3,2% болесника без овог поремећаја ритма имало конгестивну срчану инсуфицијенцију; а аналогна инциденција код женаа била је 26,0%, односно 2,9%.[14]
- Морталитет
Стопа смртности болесника са преткоморском фибрилацијом удвостручена је у односу на болеснике у синусном ритму и најчешће је повезана са тежином основног срчаног обољења.
Током 8,6 месеци праћења, АЛФА студија је утврдила да је морталитет 3,7%, а од тога је око 2/3 смрти било изазвано срчаносудовном болестима. Код болесника са благом до умереном срчаном инсуфицијенцијом подаци су неуједначени.[15]
У студији V-HeFT (Veterans Administration Heart Failure Trials) није пронађено повећање смртности међу болесницима са преткоморском фибрилацијом. У студији SOLVD (Studies od Left Ventricular Dysfunction) морталитет је био 34% код болесника са преткоморском фибрилацијом, насупрот 23% код болесника у синусном ритму. Ова разлика се може објаснити већом смртношћу болесника са срчаном инсуфицијенцијом него болесника са тромбоемболијом.[16]
- Полне и расне разлике
Фибрилација срчаних преткомора јавља се око 1,5 пута чешће код мушкараца него код жена.[12]
На основу ограничених података из литературе, може се закључити да је ризик од развоја АФ, према животном добу, упола мањи код особа црне него код особа беле расе.[14]
Класификација[уреди | уреди извор]
Клиничка слика АФ код доказаног или недоказаног срчаног обољења, испољава се на различите начине са одговарајућим симптомима или без њих. За фибрилацију срчаних преткомора предлагани су различити класификациони системи.[17]
- Једна од класификација АФ заснива се на електрокардиографском налазу.
- Друга од класификација АФ заснива на епикардијалном[18] и ендокардијалном мапингу електричне активности преткомора.
До сада је предложен већи број клиничких класификација, али ниједна у потпуности не одговара свим облицима фибрилације срчаних преткомора, јер по сматрању многих кардиолога;
| „ | Клинички употребљиви, класификациони систем морају бити заснован на довољном броју клиничких карактеристика, и морају бити такви да се из њих могу извести специфични терапијски закључци. | ” |
Облик АФ најчешће се дефинише бројем епизода (које се могу спонтано прекинути или је за њено заустављање неопходна медицинска интервенција), трајањем, учесталошћу, начином започињања, могућим „покретачима“ и одговором на терапију. Ове особине је немогуће одредити када се први пут поставља дијагноза АФ. Иако се облик аритмије може мењати током времена, описивање аритмије у датом тренутку има посебан клинички значај.
За означавање различитих облика АФ, коришћени су бројни термини за као што су акутна, хронична, пароксизмална, интермитентна, константна, перзистентна и перманентна фибрилација срчаних преткомора. Непрецизност оваквих дефиниција отежава упорђење успешности терапије у разним студијама. У овом тексту примењена је класификација Америчког удружења кардиолога, „која претендује да буде једноставна и лако применљива“:
- Примарна АФ
Када се код болесник јављају две или више епизода таква АФ се означава као понављајућа или рекурентна. Ако се аритмија зауставља спонтано, рекурентна АФ се означава као пароксизмална; када је непрекидна, АФ се ознааава као перзистентна. Ако је АФ перизистентна , успешно терапија лековима или електричном кардиоверзијом не мења номенклатуру.

Перзистентна фибрилација срчаних преткомора може бити, или прва презентација аритмије, или представља прогресију повратних (рекурентних) епизода пароксизмалне АФ. У перзистентну атријалну фибрилацију спада и дуготрајна АФ (трајања преко једне године), током које кардиоверзија није била индикована или није покушавана, а то обично води ка перманентној АФ. Термини, дефинисани у претходном пасусу, примењују се на епизоде АФ које трају преко 30 секунди и које нису изазване реверзибилним узроком.
- Секундарна АФ
У склопу акутног инфаркта миокарда, перикардитиса, плућне емболије, пнеумоније или акутне болести плућа, кардиохируршких захвата, миокардитиса, хипертиреоидизма, моће се јавити секундарна АФ, која се разматра посебно, зато што постоји мања вероватноћа да се АФ понови када се једном примарни поремећај који је је довео до тог стања отклони. У овим ситуацијама,АФ није примарни проблем, и лечење основног поремећаја, упоредно са лечењем епизоде АФ, обично доводи до заустављања аритмије срца без њеног понављања.
- „Lone AF“
Термин “Lone AF” или у буквалном преводу „усамљена АФ“ се различито дефиниша, али се она генерално примењује на особе млађе од 60 година, без клиничких и ехокардиографских доказа срчаноплучног обољења.[19] Код ових болесника је повољна прогноза тромбоемболизма и морталитета. Међутим, старењем и развојем тешких абнормалности, као што је увећање леве преткоморе, болесници више не спадају ову категорију, а ризици од појаве тромбоемболије и смртног исхода се повећавају. “Lone AF” се разликује од осталих облика идиопатске АФ по старости болесника и одсуству структурних срчаносудовних промена.
Невалвуларна АФ означава појаву овог поремећаја ритма када код болесника не постоји реуматска болест митралног залистка и вештачки срчани залистак.
Патофизиологија[уреди | уреди извор]
- Патоанатомске промене код АФ
И поред бројних студија, подаци о анатомским променама код болеснике са перзистентном фибрилација срчаних преткомора су непотпуни, јер структуралне абнормалности срчаних преткомора превазилазе промене узроковане основним обољењем срца. Хистолошки преглед, код већине болесника, показује местимичну фиброзу са суседним нормалним и оболелим преткоморским мишићним влакнима, што може бити узрок нехомогене рефрактерности преткомора.[20] Масна дегенерација и Фиброза могу, захватити синусни чвор, што се објашњава реакцијом на запаљењске или дегенеративне процесе које је тешко утврдити. У патогенези преткоморске фибрилације још увек није утврђена улога запаљењског процеса. У 66% биопсијом прекомора узетих узорака, хистолошке промене идентичне миокардитису откривене су код болесника са „lone AF”. Инфилтрација мишића преткомора може да се појавити код амилоидозе, саркоидозе и хемохроматозе.[21]
Хипертрофија преткоморских влакана најчешће се описује као основна карактеристика, а понекад и као изолована хистолошка промена код болесника са преткоморском фибрилацијом. Перзистентне атријалне фибрилације, може бити и последица хипертрофија и проширења преткомора, с обзиром на ехокардиографски опис прогресивног увећања преткомора код болесника са АФ. Недавном експерименталном студијом показано је да срчана инсуфицијенција, посредством изражен интерстицијалном фиброзе, олакшава започињање и одржавање преткоморске фибрилације.[22]
Ипак, код већине болесника није могуће открити основни анатомски процес одговоран за појаву аритмије. Висока концентрација антитела у серуму, против тешких миозинских ланаца код болесника са пароксизмалном преткоморском фибрилацијом без утврођеног срчаног обољења, указује на могућу улогу аутоимунских механизама код генетски предиспонираних болесника. Ово објашњава мању преваленцију структурног срчаног обољења код болесника са пароксизмалном преткоморском фибрилацијом у односу на болеснике са перманентном преткоморском фибрилацијом.[23][24]
- Механизми АФ
Теорије о механизму АФ обухватају два основна процеса:
- Повећан аутоматизам једног или више брзо деполаризујућих жаришта,[25]
- Кружно кретање држи (реентри) у једном или више кругова.[26]
Жаришно порекло АФ наводи се у подацима добијеним на експерименталним моделим фибрилација срчаних преткомора индукованих аконитином и електростимулацијом, у којима се аритмија одржавала само у изолованим регионима мишића преткомора. Преткоморска жаришта повећаног аутоматизма, који су најчешће смештени у горњим плућним венама, могу започети АФ код предиспонираних болесника. Болесници могу имати више жаришта у пределу плућних вена, способних да изазову АФ. Жаришта се такође могу налазити у десној преткомори, ређе, у горњој шупљој вени и коронарном синусу. Хистолошке студије су показале постојање преткоморског мишићног ткива очуваних електрофизиолошких особина, које се протеже и у плућне вене, мада је нејасно да ли ово представља посебан облик АФ или покретачку аритмију, а није ни довољно утврђен значај механизма индукције међу разним подгрупама болесника са АФ. Највероватније да је жаришни развој АФ важније код болесника са пароксизмалном у односу на болеснике са перзистентном АФ, и да аблација оваквих жаришта може бити начин лечења.

(Б) Вишеструки реентри: деполаризациони таласи насумице поново улазе у ткиво, које је претходно било активирано њима или неким другим деполаризационим таласом. При чему путања деполаризационог таласа варира.[27]
Мое и сарадници су први увели хипотезу вишеструког кружног кретања дражи као механизма реентри АФ, и изнели претпоставку да као последица фракционисања основног таласа деполаризације, у току његове простирање кроз преткоморе, провоцира настанак више самоодржавајућих „таласића - потомака“ који се кружно креће. Број кружних токова дражи у сваком тренутку зависи од рефрактерног периода, масе срчаног мишића и брзине спровођења у различитим деловима преткомора. Повећана маса преткомора са кратким рефрактерним периодом и успореним спровођењем може омогућити истовремено постојање већег броја кружних путева дражи, подржвајући дуготрајну АФ. Истовремено снимање електричне активности, помоћу више електрода, потврдило је ову хипотезу у истраживањима код паса и човека.[28][29]
Анатомски и електрофизиолошки фактори у настанку и/или одржавању Фибрилације срчаних преткомора
| Анатомски фактори | Електрофизиолошки фактори |
|---|---|
|
|
Клиничка слика[уреди | уреди извор]
Клиничке манифестације фибрилације срчаних преткомора могу бити: симптоматске и асимтоматске, понекад и код истог болесника. То зависи од тога колико срчане коморе брзо куцају. Ако срце куца нормалним или благо повишеним темпом, вероватно пацијент нећете ништа осетити. Али ако срчане коморе куцају брже, онда пацијент почиње да примећујете симптоме. Понекад прва манифестација аритмије може бити изазване емболијом или погоршањем срчане инсуфицијенције.
Симптоми код болесника су различити и углавном варирају са променом срчане фреквенције, основним функционалним стањем организма, трајањем АФ и карактеристикама болесникове перцепције. У клиничкој слици најчешће доминирају следећи знаци и симптоми:
- Палпитације у пределу срца, бол у грудима, отежано дисање, лакше замарање, несвестицу или синкопу (краткотрајан губитак свести). На ове симптоме жали се највећи број болесника са фибрилације срчаних преткомора.
- Појава полиурије коју код АФ може изазвати ослобађање преткоморског натриуретског пептида.
- Фибрилације срчаних преткомора са брзим одговором срчаних комора, која може да изазове кардиомиопатије изазване тахикардијом, посебно код болесника који нису свесни аритмије.
- Синкопа је ретка, али може имати озбиљне компликације, које су најчешће удружена са обољењем синусног чвор или хемодинамском опструкцијом код стенозе залистака аорте и хипертрофичне кардиомиопатије, затим са можданосудовном болешћу или постојањем аберантног пута.
Терапија[уреди | уреди извор]
Основни циљеви лечења болесника са атријалном фибрилацијом односе се на саму аритмију и на превенцију тромбоемболијских компликација. Код пацијената са упорним атријалне фибрилације постоје два основна приступа у лечење аритмије:
- Стратегија контроле ритма – која има за циљ да се што пре поврати нормалан синусни ритам срца кардиоверзијом, а затим спречи рецидив АФ;
- Стратегија контроле срчане фреквенције – која има за циљ одржавање АФ уз смањење учесталости вентрикуларних контракција изазваних лековима.
Контрола ритма наспрам контроле срчане фреквенције
Одлука да се покуша конверзија АФ (у односу на опцију прихватања АФ уз контролу вентрикуларног пулса) доноси се са намером да се отклоне сви ови проблеми, али су докази који потврђују у којој се мери успостаљње и одржавање синусни ритам за постизање овог циља – оскудни.[1]
Конверзија и одржавање синусног ритма нуди теоријске предности у у смислу смањења ризика од тромбоемболијских компликација и последично смањења потребе за хроничном антикоагулансном терапијом, али се лекови за контролу вентрикуларног пулса генерално сматрају безбеднијим од оних са антиаритмичким ефектима. Релативна вредност ова два приступа – контрола ритма наспрам контроле фреквенције – и данас је предмет бројних клиничких студија.[1] Ограничени доступни подаци указују да ниједан приступ нема јасну предност у односу на друге па се надамо да ће резултати поменутих студија дати потпунији одговор.[1]
Антикоагулантна терапија[уреди | уреди извор]
И код једне и код друге стратеггине ради превенције тромбоемболије спроводи се и антикоагулантна терапија.
Антикоагулантна терапија је неопходна да би се спречила најтежа компликација АФ, тромбоемболија. У ту сврху се користе орални антикоагуланси (варфарин , ривароксабан (ксарелто, апиксабан , дабигатран ) или ацетилсалицилна киселина (или клопидогрел).
Индикације за антикоагулацију и избор лека одређују ризик од тромбоемболије, који се израчунава помоћу CHADS2 или CHA2DS2-VAS cкала:
- Ако је укупан резултат на скали CHADS2 ≥ 2, онда је у одсуству контраиндикација индикована дуготрајна терапија оралним антикоагулансима (на пример, варфарин са одржавањем ИНР од 2-3 или новим оралним антикоагулансима).
- Ако је укупан скор на скали CHADS2 0-1, препоручује се прецизнија процена ризика од тромбоемболије уз помоћ CHA2DS2-VAS скале.
- Ако је укупан скор ≥ 2 поена, прописују се орални индиректни антикоагуланси, 1 бод - орални индиректни антикоагуланси (пожељно) или ацетилсалицилна киселина 75-325 мг дневно, 0 поена - антикоагулантна терапија није потребна (пожељно) или ацетилсалицилна киселина у исту дозу.
Међутим, антикоагулантна терапија је ризична јер може да изазове крварење. У том смислу корсту се HAS-BLED скала, која је развијена да процени ризик од ове компликације. Ако је скор ≥ 3 на HAS-BLED скали то указује на висок ризик од крварења. У тим случајевима употреба било ког антитромботичког лека захтева посебан опрез.[30]
Скале за клиничко предвиђање и процену ризика од можданог удара код АФ[уреди | уреди извор]
| Фактор ризика | Бодови | |
|---|---|---|
| C | Congestive heart failure (Хронична срчана инсуфицијенција) | |
| H | Hypertension (Артеријска хипертензија) | |
| A | Age (Старост) ≥ 75 година | |
| D | Diabetes mellitus Шећерна болест | |
| S2 | Stroke or TIA (Мождани удар или транзиторни исхемички атак у анамнези ) |
| Фактор ризика | Бодови | |
|---|---|---|
| C | Congestive heart failure or Left ventricular systolic dysfunction (Конгестивна срчана инсуфицијенција или систолна дисфункција леве коморе) | |
| H | Hypertension (Артеријска хипертензија) | |
| A2 | Age (Старост) ≥ 75 година | |
| D | Diabetes mellitus (Шећерна болест) | |
| S2 | Stroke or TIA or thromboembolism (Мождани удар или ТИА или тромбоемболија) | |
| V | Vascular disease (Васкуларне болести, или болест периферних артерија, инфаркт миокарда, атеросклероза аорте) | |
| A | Age (старост) 65—74 година | |
| Sc | Sex category (женски пол) |
Прогноза[уреди | уреди извор]
- Међу болесницима упућеним на лечење због срчане инсуфицијенције, инциденција преткоморске фибрилације, током 2 до 3 године праћења, била је 5-10%.
- Инциденција преткоморске фибрилације може да буде и мања код болесника са срчаном нсуфицијенцијом ако су се више година лечили инхибиторима ангиотензин - конвертујућег ензима.[31]
- Међу болесницима са нереуматском атријална фибрилацијом, учесталост исхемијског можданог удара просечно је 5% годишње, што је између два и седам ута више него код особа без преткоморске фибрилације. Сваки шести мождани удар јавља се код болесника са преткоморском фибрилацијом.[32]
- Када се узму у обзир и транзиторни исхемијски атаци и клинички скривени или „неми“ мождани удари (отккривени радиографским снимањем), стопа мождане исхемије која прати невалвуларну фибрилацију преткомора прелази 7% годишње.[33]
- У болесника са реуматском болешћу срца и преткоморском фибрилацијом, праћених у Фрамингамској студији, ризик од можданог удара био је 17 пута већи у поређењу са одговарајућом контролном групом исте старости, док је овај ризик био пет пута већи у односу на болеснике са нереуматском преткоморском фибрилацијом.[34]
- Фибрилација срчаних преткомора удвостручава ризик од можданог удара, независно од осталих фактора ризика у Manitoba Follow-up студији. Релативни ризик за мождани удар при нереуматској преткоморској фибрилација био је 6,9% у Whitehall студији и 2,3% у Regional Heart студији.[35]
- Француска АЛФА студија је, међу болесницима са преткоморском фибрилацијом, током средњег времена праћења од 8,6 месеци, утврдила инциденцију тромбоемболија од 2,4%.
- Ризик од можданог удара повећава се са старењем; у Фрамингамској студији годишњи ризик од можданог удара који се приписује преткоморској фибрилација повећавао се, од 1,5% код болесника у животној доби од 50 до 59 година, на 23,5% у болесника у животној доби између 80 и 89 година.[32]
Види још[уреди | уреди извор]
Извори[уреди | уреди извор]
- ^ а б в г Radna grupa Američkog koledža za kardiologiju i Američkog udruženja za srce za atrijalnu fibrilaciju, PREPORUKE ZA LEČENJE ATRIALNE FIBRILACIJE, prevod originala objavljenog U:Eur Heart J. Fuster, V.; Rydén, L. E.; Asinger, R. W.; Cannom, D. S.; Crijns, H. J.; Frye, R. L.; Halperin, J. L.; Kay, G. N.; Klein, W. W.; Lévy, S.; McNamara, R. L.; Prystowsky, E. N.; Wann, L. S.; Wyse, D. G.; American College of Cardiology; American Heart Association; European Society of Cardiology; North American Society of Pacing and Electrophysiology (2001). „ACC/AHA/ESC guidelines for the management of patients with atrial fibrillation. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines and Policy Conferences (Committee to develop guidelines for the management of patients with atrial fibrillation) developed in collaboration with the North American Society of Pacing and Electrophysiology” (PDF). European Heart Journal. 22 (20): 1852—1923. PMID 11601835. doi:10.1053/euhj.2001.2983. Архивирано из оригинала (PDF) 10. 09. 2014. г. Приступљено 28. 02. 2014. Kardiovaskularna medicina: Preporuke Архивирано на сајту Wayback Machine (10. септембар 2014)
- ^ Fuster V, Rydén LE, Cannom DS, et al. ACC/AHA/ESC 2006 guidelines for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients With Atrial Fibrillation). J Am Coll Cardiol. 2006;48:e149-e246. Abstract
- ^ Fuster, V.; et al. (2001). „ACC/AHA/ESC guidelines for the management of patients with atrial fibrillation: Executive summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines and Policy Conferences (Committee to Develop Guidelines for the Management of Patients with Atrial Fibrillation): Developed in Collaboration with the North American Society of Pacing and Electrophysiology”. J. Am Coll Cardiol. 38 (4): 1231—1266. PMID 11583910. doi:10.1016/S0735-1097(01)01587-X.
- ^ Wyse, D. G.; Waldo, A. L.; Dimarco, J. P.; Domanski, M. J.; Rosenberg, Y.; Schron, E. B.; Kellen, J. C.; Greene, H. L.; Mickel, M. C.; Dalquist, J. E.; Corley, S. D.; Atrial Fibrillation Follow-up Investigation of Rhythm Management (AFFIRM) Investigators (2002). „A comparison of rate control and rhythm control in patients with atrial fibrillation”. New England Journal of Medicine. 347 (23): 1825—1833. PMID 12466506. doi:10.1056/NEJMoa021328..
- ^ Van Gelder, I. C.; Hagens, V. E.; Bosker, H. A.; Kingma, J. H.; Kamp, O.; Kingma, T.; Said, S. A.; Darmanata, J. I.; Timmermans, A. J.; Tijssen, J. G.; Crijns, H. J.; Rate Control versus Electrical Cardioversion for Persistent Atrial Fibrillation Study Group (2002). „A comparison of rate control and rhythm control in patients with recurrent persistent atrial fibrillation”. New England Journal of Medicine. 347 (23): 1834—1840. PMID 12466507. doi:10.1056/NEJMoa021375.
- ^ Kalman J, Kim Y-H, Klein G (2005). „Worldwide survey on the methods, efficacy, and safety of catheter ablation for human atrial fibrillation”. Circulation. 111 (9): 1100—1105. PMID 15723973. S2CID 5901886. doi:10.1161/01.CIR.0000157153.30978.67.
- ^ Le Heuzey, Jean-Yves; Paziaud, Olivier; Piot, Olivier; Ait Said, Mina; Copie, Xavier; Lavergne, Thomas; Guize, Louis (2004). „Cost of care distribution in atrial fibrillation patients: The COCAF study”. American Heart Journal. 147 (1): 121—6. PMID 14691429. doi:10.1016/S0002-8703(03)00524-6.
- ^ Kopecky, S. L.; Gersh, B. J.; McGoon, M. D.; Whisnant, J. P.; Holmes Jr, D. R.; Ilstrup, D. M.; Frye, R. L. (1987). „The natural history of lone atrial fibrillation. A population-based study over three decades”. New England Journal of Medicine. 317 (11): 669—74. PMID 3627174. doi:10.1056/NEJM198709103171104..
- ^ Le Heuzey, J. Y.; Paziaud, O.; Piot, O.; Said, M. A.; Copie, X.; Lavergne, T.; Guize, L. (2004). „Cost of care distribution in atrial fibrillation patients: The COCAF study”. Am Heart J. 147 (1): 121—6. PMID 14691429. doi:10.1016/S0002-8703(03)00524-6.
- ^ а б „Atrial Fibrillation (Afib): Causes, Symptoms and Treatment”. Cleveland Clinic (на језику: енглески). Приступљено 2023-04-24.
- ^ Friberg, J.; Scharling, H.; Gadsbøll, N.; Jensen, G. B. (2003). „Sex-specific increase in the prevalence of atrial fibrillation (The Copenhagen City Heart Study)”. Am J Cardiol. 92 (12): 1419—23. PMID 14675577. doi:10.1016/j.amjcard.2003.08.050..
- ^ а б в Medifocus, Guidebook on Atrial Fibrillation Publisher: Medifocus.com, Inc. Last Updated: February 20, 2014, Number of Pages: 179 (Printed Format) Приступљено 2. 4. 2014.
- ^ Psaty, B. M.; Manolio, T. A.; Kuller, L. H.; Kronmal, R. A.; Cushman, M.; Fried, L. P.; White, R.; Furberg, C. D.; Rautaharju, P. M. (1997). „Incidence of and risk factors for atrial fibrillation in older adults”. Circulation. 96 (7): 2455—61. PMID 9337224. doi:10.1161/01.CIR.96.7.2455..
- ^ а б в Wolf PA, Abbott RD, Kannel WB (1991). „Atrial fibrillation as an independent risk factor for stroke: the Framingham Study”. Stroke. 22 (8): 983—8. PMID 1866765. S2CID 498613. doi:10.1161/01.STR.22.8.983.
- ^ Lévy, S.; Maarek, M.; Coumel, P.; Guize, L.; Lekieffre, J.; Medvedowsky, J. L.; Sebaoun, A. (1999). „Characterization of different subsets of atrial fibrillation in general practice in France: The ALFA study. The College of French Cardiologists”. Circulation. 99 (23): 3028—35. PMID 10368121. S2CID 40876883. doi:10.1161/01.CIR.99.23.3028..
- ^ Singh SN1, Fletcher RD, Fisher S, Lazzeri D, Deedwania P, Lewis D, Massie B, Singh BN, Colling C. Veterans Affairs congestive heart failure antiarrhythmic trial. CHF STAT Investigators. Am J Cardiol. 1993 Nov 26. . 72 (16): 99. Недостаје или је празан параметар
|title=(помоћ)F-102F. - ^ Bellet S. Clinical Disorders of the Heart Beat. 3rd ed. Philadelphia: Lea & Febiger, 1971.
- ^ Allessie MA, Konings KT, Kirchhof CJ. Mapping of atrial fibrillation. In: Olsson SB, Allessie MA, Campbell RW, editors. Atrial Fibrillation: Mechanisms and Therapeutic Strategies. Armonk, NY: Futura, (1994), pp. 37–49.
- ^ Kopecky SL, Gersh BJ, McGoon MD,; et al. (1987). „The natural history of lone atrial fibrillation. A population-based study over three decades”. New England Journal of Medicine. 317 (11): 669—74. PMID 3627174. doi:10.1056/NEJM198709103171104.. Medline
- ^ Bharti S, Lev M. Histology of the normal and diseased atrium. In: Fall RH, Podrid PJ, editors. Atrial Fibrillation: Mechanism and Management. New York: Raven Press, (1992), pp. 15–39.
- ^ Allessie, M.; Ausma, J.; Schotten, U. (2002). „Electrical, contractile and structural remodeling during atrial fibrillation”. Cardiovasc Res. 54 (2): 230—46. PMID 12062329. doi:10.1016/S0008-6363(02)00258-4.
- ^ Pokharel, S.; Van Geel, P. P.; Sharma, U. C.; Cleutjens, J. P.; Bohnemeier, H.; Tian, X. L.; Schunkert, H.; Crijns, H. J.; Paul, M.; Pinto, Y. M. (2004). „Increased myocardial collagen content in transgenic rats overexpressing cardiac angiotensin-converting enzyme is related to enhanced breakdown of N-acetyl-Ser-Asp-Lys-Pro and increased phosphorylation of Smad2/3”. Circulation. 110 (19): 3129—35. PMID 15520311. S2CID 31889350. doi:10.1161/01.CIR.0000147180.87553.79..
- ^ Goette, A.; Staack, T.; Röcken, C.; Arndt, M.; Geller, J. C.; Huth, C.; Ansorge, S.; Klein, H. U.; Lendeckel, U. (2000). „Increased expression of extracellular signal-regulated kinase and angiotensin-converting enzyme in human atria during atrial fibrillation”. J. Am Coll Cardiol. 35 (6): 1669—77. PMID 10807475. doi:10.1016/S0735-1097(00)00611-2.
- ^ Kumagai, K.; Nakashima, H.; Urata, H.; Gondo, N.; Arakawa, K.; Saku, K. (2003). „Effects of angiotensin II type 1 receptor antagonist on electrical and structural remodeling in atrial fibrillation”. J. Am Coll Cardiol. 41 (12): 2197—204. PMID 12821247. doi:10.1016/S0735-1097(03)00464-9.
- ^ Allessie MA, Kirchhof CJHJ, Bonke FIM. The role of the sinus node in supra ventricular arrhythmias. In: Mazgalev T, Dreifus LS, Michelson EL, eds. Electrophysiology of the Sinoatrial and Atrioventricular Nodes. New York: Alan R Liss; (1988), pp. 53–66.
- ^ Ortiz, J.; Niwano, S.; Abe, H.; Rudy, Y.; Johnson, N. J.; Waldo, A. L. (1994). „Mapping the conversion of atrial flutter to atrial fibrillation and atrial fibrillation to atrial flutter. Insights into mechanisms”. Circ Res. 74 (5): 882—894. PMID 8156635. S2CID 479549. doi:10.1161/01.RES.74.5.882.
- ^ Konings, K. T.; Kirchhof, C. J.; Smeets, J. R.; Wellens, H. J.; Penn, O. C.; Allessie, M. A. (1994). „High-density mapping of electrically induced atrial fibrillation in humans” (PDF). Circulation. 89 (4): 1665—80. PMID 8149534. S2CID 8723663. doi:10.1161/01.CIR.89.4.1665.
- ^ Verheule, S.; Wilson, E.; Everett t, 4th; Shanbhag, S.; Golden, C.; Olgin, J. (2003). „Alterations in atrial electrophysiology and tissue structure in a canine model of chronic atrial dilatation due to mitral regurgitation”. Circulation. 107 (20): 2615—22. PMC 1995672
 . PMID 12732604. doi:10.1161/01.CIR.0000066915.15187.51..
. PMID 12732604. doi:10.1161/01.CIR.0000066915.15187.51..
- ^ Sanders, Prashanthan; Morton, Joseph B.; Davidson, Neil C.; Spence, Steven J.; Vohra, Jitendra K.; Sparks, Paul B.; Kalman, Jonathan M. (2003). „Electrical Remodeling of the Atria in Congestive Heart Failure”. Circulation. 108 (12): 1461—8. PMID 12952837. S2CID 98443. doi:10.1161/01.CIR.0000090688.49283.67..
- ^ а б Gregory Y.H. Lip, MD Implications of the CHA2DS2-VASc and HAS-BLED Scores for Thromboprophylaxis in Atrial Fibrillation, VOLUME 124, ISSUE 2, P111-114, Published:September 30, 2010
- ^ Crijns, H. J.; Tjeerdsma, G.; De Kam, P. J.; Boomsma, F.; Van Gelder, I. C.; Van Den Berg, M. P.; Van Veldhuisen, D. J. (2000). „Prognostic value of the presence and development of atrial fibrillation in patients with advanced chronic heart failure”. European Heart Journal. 21 (15): 1238—45. PMID 10924313. doi:10.1053/euhj.1999.2107..
- ^ а б Wolf PA, Abbott RD, Kannel WB (1991). „Atrial fibrillation as an independent risk factor for stroke: the Framingham Study”. Stroke. 22 (8): 983—8. PMID 1866765. S2CID 498613. doi:10.1161/01.STR.22.8.983.
- ^ Hart, R. G.; Halperin, J. L. (1999). „Atrial fibrillation and thromboembolism: A decade of progress in stroke prevention”. Ann Intern Med. 131 (9): 688—95. PMID 10577332. S2CID 24225859. doi:10.7326/0003-4819-131-9-199911020-00010.
- ^ Wolf PA, Dawber TR, Thomas HE Jr; et al. (1978). „Epidemiologic assessment of chronic atrial fibrillation and risk of stroke: the Framingham study.”. Neurology. 28 (10): 973—7. PMID 570666. S2CID 32831864. doi:10.1212/WNL.28.10.973.. Abstract/FREE Full Text
- ^ Krahn, Andrew D.; Manfreda, Jure; Tate, Robert B.; Mathewson, Francis A.L.; Cuddy, T. Edward (1995). „The natural history of atrial fibrillation: Incidence, risk factors, and prognosis in the manitoba follow-up study”. Am J Med. 98 (5): 476—84. PMID 7733127. doi:10.1016/S0002-9343(99)80348-9.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
