Kuga
| Kuga | |
|---|---|
 | |
| Bakterija Yersinia pestis koja izaziva kugu, pod fluorescentnim osvjetljenjem | |
| Specijalnosti | Infektivna bolest |
| Simptomi | groznica, slabost, glavobolja[1] |
| Vrijeme pojave | 1—7 dana nakon izlaganja[2] |
| Tipovi | Bubonska kuga, septikemična kuga, plućna kuga[1] |
| Uzroci | Yersinia pestis[2] |
| Dijagnostički metod | Pronalaženje bakterije u limfnom čvoru, krvi, ispljuvku[2] |
| Prevencija | Vakcina protiv kuge[2] |
| Liječenje | antibiotici i simptomatsko liječenje[2] |
| Lijekovi | gentamicin i fluorohinoloni[3] |
| Prognoza | oko 10% rizik od smrti (sa liječenjem)[4] |
| Frekvencija | Oko 600 slučajeva godišnje[2] |
Kuga, poznata i kao pestis ili „crna smrt“, zarazna je bolest koju izaziva bakterija Yersinia pestis.[2] Simptomi uključuju groznicu, slabost i glavobolju,[1] a obično počinje jedan do sedam dana nakon izlaganja.[2] Postoje tri oblika kuge, od kojih svaki utiče na različite djelove tijela i izaziva povezane simptome. Plućna kuga inficira pluća, izazivajući kratak dah, kašalj i bol u grudima; Bubonska kuga utiče na limfne čvorove, zbog čega nabrekne, a septikemična kuga inficira krv i može da uzrokuje da tkiva pocrne i odumru.[1][2]
Oblici Bubonske i septikemične kuge se uglavnom šire ujedom buva ili se prenose preko kontakta sa zaraženom životinjom,[1] dok se plućna kuga uglavnom širi između ljudi vazdušnim putem preko zaraznih kapljica.[1] Dijagnoza se obično postavlja pronalaženjem bakterije u tečnosti iz limfnog čvora, krvi ili ispljuvaka.[2]
Osobe sa visokim rizikom mogu da se vakcinišu kao vid prevencije,[2] dok osobe koje imaju rizik od plućne kuge mogu da se liječe preventivnim lijekovima.[2] Ako je osoba zaražena, liječenje se sprovodi antibioticima i simptomatskim liječenjem.[2] Obično antibiotici uključuju kombinaciju gentamicina i fluorohinolona.[3] Rizik od smrti uz liječenje je oko 10%, dok je bez njega oko 70%.[4]
Na globalnom nivou, godišnje se prijavi oko 600 slučajeva.[5] Tokom 2017. među zemljama sa najviše slučajeva bile se Demokratska Republika Kongo, Madagaskar i Peru.[6] U Sjedinjenim Američkim Državama, infekcije se povremeno javljaju u ruralnim oblastima, gdje se smatra da bakterije kruže među glodarima.[7] Istorijski se dešavala u velikim epidemijama, a najpoznatija je bila Crna smrt u 14. vijeku, koja je rezultirala sa više od 50 miliona smrtnih slučajeva u Evropi.[2]
Kao prirodni izvor, bolest se eizootski održava u Africi, Aziji, uključujući i teritorije Rusije, Južne Amerike, i SAD. U Srbiji je poslednja epidemija kuge zabilježena prije više od 160 godina. Pošto ekološki uslovi nisu kvalitativno izmijenjeni, smatra se da je i dalje je u Srbiji prisutna potencijalna opasnost od unosa i širenja kuge.
Uzrok[uredi | uredi izvor]

Prenos parazita Yersinia pestis na neinficiranu osobu je moguć na nekoliko načina: preko kontakt kapljica, odnosno kašljanja ili kijanja na drugu osobu; direktnim fizičkim kontaktom, uključujući seksualni kontakt; indirektnim kontaktom, obično dodirom kontaminiranog tla ili površine; vazdušnim putem, pod uslovom da mikroorganizam može dugo da ostane u vazduhu; fekalno-oralnim prenosom, koji se obično dešava iz kontaminirane hrane ili izvora vode; vektorskim prenosom, koji prenose insekti ili druge životinje.[8]
Parazit cirkuliše u organizmima životinja, posebno kod glodara, u prirodnim žarištima infekcije koja se nalazi na svim kontinentima osim Australije. Prirodna žarišta se nalaze u širokom pojasu u tropskim i suptropskim geografskim širinama i toplijim djelovima umjerenih širina širom svijeta, između paralela 55° S i 40° J.[8] Pacovi nisu direktno započeli širenje bubonske kuge, već je uglavnom nastala kao bolest kod buva, koje su zarazile pacove, čime su sami pacovi postali prve žrtve kuge. Infekcija koju prenose glodari kod čovjeka nastaje kada osobu ujede buva koja je zaražena parazitom nakon ujeda glodara koji je i sam prvobitno zaražen ugrizom buve koja je nosilac bolesti. Bakterije se umnožavaju unutar buve, držeći se zajedno i formiraju čep koji blokira njen stomak i uzrokuje gladovanje. Buva zatim ugrize domaćina i nastavlja da se hrani, iako ne može da utoli glad, zbog čega povraća krv uprljanu bakterijama nazad u ranu od ugriza. Bakterija bubonske kuge tada inficira novu osobu i buva na kraju umire od gladi. Izbijanja pandemije kuge obično započinju izbijanjem drugih bolesti kod glodara ili porastom populacije glodara.[9]
Studija iz 21. vijeka o izbijanju epidemije kuge 1665. godine u selu Ejam u Engleskom okrugu Derbišir Dejls, koja se izolovala tokom izbijanja, čime je olakšano moderno proučavanje, otkrila je da je tri četvrtine slučajeva najvjerovatnije uzrokovano prenosom sa čovjeka na čovjeka, posebno unutar porodica, što je mnogo veći obim nego što se prethodno smatralo.[10]
Znaci i simptomi[uredi | uredi izvor]
Postoji nekoliko različitih kliničkih manifestacija kuge. Najčešći oblik je bubonska kuga, zatim septikemična i plućna kuga.[11] Druge kliničke manifestacije uključuju kugni meningitis, faringitis kuge i očnu kugu.[11][12] Opšti simptomi su groznica, hladnoća, glavobolja i mučnina.[1] U slučaju bubonske kuge, mnoge osobe imaju otok u limfnim čvorovima.[1] Kod osoba koje imaju plućnu kugu simptomi mogu da uključuju kašalj, bol u grudima i hemoptiziju.[1]
Bubonska kuga[uredi | uredi izvor]
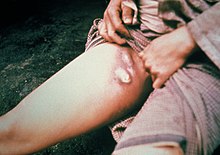
Kada buva ugrize čovjeka i kontaminira ranu povratnom krvlju, bakterije koje izazivaju kugu prelaze u tkivo. Bakterija Yersinia pestis može da se razmnožava unutar ćelija, pa i ako se fagocitozuju, i dalje mogu da prežive. Kada dođu u tijelo čovjeka, bakterije mogu da uđu u limfni sistem, koji odvodi vanćelijsku tečnost. Bakterije luče nekoliko toksina, od kojih je poznato da jedan izaziva beta-adrenergičku blokadu.[13]
Bakterija se širi kroz limfne sudove zaraženog čovjeka sve dok ne dođe do limfnog čvora, gdje izaziva akutni limfadenitis.[14] Otečeni limfni čvorovi formiraju karakteristične bubone povezane sa bolešću,[15] a autopsije tih bubona su otkrile da su uglavnom hemoragični ili nekrotični.[16]
Ako je limfni čvor preopterećen, infekcija može da prođe u krvotok, izazivajući sekundarnu septikemijsku kugu, a ako su bakterije prešle u pluća, može da izazove sekundarnu plućnu kugu.[17]
Septikemična kuga[uredi | uredi izvor]
Limfati se odvode u krvotok, tako da bakterije kuge mogu da dospiju u krv i da odu u skoro svaki dio tijela. Kod septikemične kuge, bakterijski endotoksini izazivaju diseminovanu intravaskularnu koagulaciju (DIC), uzrokujući sitne ugruške u cijelom tijelu i moguću ishemijsku nekrozu (smrt tkiva usljed nedostatka cirkulacije/perfuzije tog tkiva) iz ugrušaka). DIC dovodi do iscrpljivanja resursa zgrušavanja u tijelu i ne može više da kontroliše krvarenje, pa dolazi do krvarenja u kožu i druge organe, što može da izazove crveni ili crni pjegasti osip i hemoptizu/hematemezu (kašljanje/povraćanje krvi). Na koži se javljaju izbočine koje podsjećaju na ujede insekata; obično su crvene, a ponekad i bijele u sredini. Ako se ne liječi, septikemična kuga je obično smrtonosna, a pravovremeno liječenje antibioticima smanjuje stopu smrtnosti za između 4 i 15%.[18][19][20]
Plućna kuga[uredi | uredi izvor]
Plućni oblik kuge nastaje usljed infekcije pluća. Ona izaziva kašalj i na taj način proizvodi kapljice u vazduhu koje sadrže bakterijske ćelije, koje mogu da zaraze svakoga ko ih udiše. Period inkubacije za plućnu kugu je kratak, obično dva do četiri dana, ali ponekad traje i samo nekoliko sati. Početni znaci se ne razlikuju od nekoliko drugih respiratornih bolesti; uključuju glavobolju, slabost i pljuvanje ili povraćanje krvi. Tok bolesti je brz; ako se ne dijagnostikuje i liječi na vrijeme, obično u roku od nekoliko sati, smrt može da uslijedi za jedan do šest dana. Kod slučajeva koji se ne liječe, smrtnost je skoro 100%.[21][22]
Dijagnoza[uredi | uredi izvor]

Simptomi su obično nespecifični i za konačnu dijagnozu kuge potrebno je laboratorijsko testiranje.[23] Bakterija može da se identifikuje i mikroskopom i kultivisanjem uzorka i to se koristi kao referentni standard za potvrdu da osoba ima slučaj kuge.[23] Uzorak može da se dobije iz krvi, sluzi (ispljuvaka) ili aspirata izvađenog iz upaljenih limfnih čvorova (bubona).[23] Ako se osobi daju antibiotici prije uzimanja uzorka ili ako dođe do kašnjenja u transportu uzorka osobe u laboratoriju ili loše uskladištenog uzorka, postoji mogućnost lažno negativnih rezultata.[23]
Reakcija lančane polimerizacije (PCR) takođe može da se koristi za dijagnostiku kuge, otkrivanjem prisustva bakterijskih gena kao što su pla gen (aktivator plazmogena) i gen caf1, (antigen F1 kapsule).[23] PCR testiranje zahtijeva mali uzorak i efikasno je i za žive i za mrtve bakterije,[23] zbog čega ako osoba dobije antibiotike prije nego što se uzme uzorak za laboratorijsko testiranje, može da ima lažno negativnu kulturu i pozitivan PCR rezultat.[23]
Testovi krvi za otkrivanje antitijela protiv bakterije takođe mogu da se koriste za dijagnozu kuge, ali to zahtijeva uzimanje uzoraka krvi u različitim periodima da bi se otkrile razlike između akutne i rekonvalescentne faze titra F1 antitijela.[23]
Godine 2020. objavljena je studija o brzim dijagnostičkim testovima koji otkrivaju antigen F1 kapsule (F1RDT) uzorkovanjem ispljuvaka ili bubo aspirata.[23] Rezultati su pokazali da brzi dijagnostički F1RDT test može da se koristi za ljude kod kojih postoji sumnja na plućnu i bubonsku kugu, ali ne može da se koristi kod asimptomatskih osoba. F1RDT može da bude koristan u obezbjeđivanju brzog rezultata za brzo liječenje i brz odgovor javnog zdravlja, jer je studijom ukazano da je jako osjetljiv i na plućnu i na bubonsku kugu. Kada se koristi brzi test, potrebno je potvrditi i pozitivne i negativne rezultate da bi se uspostavila ili odbacila dijagnoza potvrđenog slučaja kuge, a rezultat testa treba da se tumači u epidemiološkom kontekstu jer nalazi studije ukazuju da iako je svih 40 od 40 ljudi koji su imali kugu u populaciji od 1000 ljudi tačno dijagnostikovano, 317 ljudi je dijagnostikovano lažno kao pozitivno.[23][24][25]
Mjere sprječavanja[uredi | uredi izvor]
Mjere sprječavanja i suzbijanja obuhvataju deratizaciju, dezinsekciju i dezinfekciju, hemioprofilaksu antibioticima i slično. Vakcine koje su na raspolaganju imaju određene nedostatke pa se globalno ne koriste, ali se primjenjuju u slučaju pogoršanja epidemiološke situacije.
Vakcinacija[uredi | uredi izvor]
| 1347. Sredina 1348. Rana 1349. Kasna 1349. | 1350. 1351. Posle 1351. Manja pojava |
Bakteriolog Valdemar Hafkin je razvio prvu vakcinu protiv kuge 1897.[26][27] On je sproveo veliki program vakcinacije u Britanskoj Indiji i procjenjuje se da je 26 miliona doza Hafkinove vakcine protiv kuge poslato iz Bombaja između 1897. i 1925. godine, što je smanjilo smrtnost od posljedica kuge za 50–85%.[26][28]
Kuga kod ljudi je postala rijetka u većini djelova svijeta u 21. vijeku, pa se smatra da rutinska vakcinacija nije potrebna osim za one koji su izloženi posebno visokom riziku. Vakcinacija nije potrebna ni za ljude koji žive u oblastima gde je pristuna enzootska kuga, koja se javlja redovnim, predvidivim stopama u populacijama i specifičnim oblastima, kao što su zapadne Sjedinjene Američke Države. Nije ni naznačeno za većinu putnika u zemlje sa poznatim nedavnim prijavljenim slučajevima, posebno ako je njihovo putovanje ograničeno na urbana područja sa modernim hotelima. Centri za kontrolu i prevenciju bolesti Sjedinjenih Američkih Država preporučuje vakcinaciju samo za svo laboratorijsko i terensko osoblje koje radi sa organizmima Yersinia pestis otpornim na antimikrobne supstance, za ljude koji su angažovani u eksperimentima sa aerosolom sa bakterijom i za ljude koji su angažovani u terenskim operacijama u oblastima sa enzootskom kugom gdje sprječavanje izlaganja nije moguće.[29] Sistematska analiza organizacije Cochrane nije pronašla studije dovoljnog kvaliteta da bi se dala bilo kakva izjava o efikasnosti vakcine.[30]
Rana dijagnoza[uredi | uredi izvor]
Rano otkrivanje kuge dovodi do smanjenja prenosa ili širenja bolesti.[23]
Profilaksa[uredi | uredi izvor]
Profilaksa prije izlaganja za ljude koji prvi reaguju u slučajevima nesreće i zdravstvene radnike koji će se brinuti o pacijentima sa plućnom kugom ne smatra se neophodnom sve dok mogu da se održavaju i primjenjuju standardne i dalje mjere predostrožnosti.[31] U slučajevima nedostatka hirurških maski, prenatrpanosti pacijenata, loše ventilacije na bolničkim odjeljenjima ili drugih kriza, smatra se da profilaksa prije izlaganja može da bude opravdana ako su dostupne dovoljne zalihe antimikrobnih sredstava.[31]
Postekspozicionu profilaksa se uglavnom razmatra za ljude koji su imali blizak, stalni kontakt sa pacijentom sa plućnom kugom i koji nisu nosili adekvatnu ličnu zaštitnu opremu.[32] Antimikrobna profilaksa nakon izlaganja takođe može da se razmatra za laboratorijske radnike koji su slučajno bili izloženi infektivnim materijalima i ljude koji su imali blizak ili direktan kontakt sa zaraženim životinjama, kao što su veterinarsko osoblje, vlasnici kućnih ljubimaca i lovci.[32]
Specifične preporuke o profilaksi prije i poslije izlaganja su dostupne u kliničkim smjernicama o liječenju i profilaksi kuge objavljenim 2021. godine.[33]
Tretmani[uredi | uredi izvor]
Ako se dijagnostikuje na vrijeme, različiti oblici kuge obično reaguju na terapiju antibioticima.[34][35] Antibiotici koji se često koriste su streptomicin, hloramfenikol i tetraciklin. Među savremenim antibioticimlj koju se koriste, smatra se da su se gentamicin i doksiciklin pokazali efikasnim u monoterapijskom liječenju kuge.[34][36]
Bakterija kuge može da razvije otpornost na lijekove i ponovo postane velika prijetnja po zdravlje. Jedan slučaj bakterije otporne na lijekove pronađen je na Madagaskaru 1995. godine,[37] a dalje slučajevi na Madagaskaru prijavljene su novembra 2014.[38] i oktobra 2017.[39]
Epidemiologija[uredi | uredi izvor]

Godišnje se prijavi oko 600 slučajeva širom svijeta.[2] Godine 2017. među zemljama sa najviše slučajeva bile se Demokratska Republika Kongo, Madagaskar i Peru.[2] Istorijski se dešavala u velikim epidemijama, a najpoznatija je bila Crna smrt u 14. vijeku koja je rezultirala sa više od 50 miliona mrtvih.[2] Tokom 21. vijeka, slučajevi su raspoređeni između malih sezonskih epidemija koje se javljaju prvenstveno na Madagaskaru i sporadičnih izbijanja ili izolovanih slučajeva u endemskim oblastima.[2]
Godine 2022. moguće porijeklo svih savremenih lanaca DNK bakterije Yersinia pestis pronađeno je u ljudskim ostacima u tri groba locirana u Kirgistanu, datiranih 1338. i 1339. godine. Poznato je da je opsada Kafe na Krimu 1346. godine bila prva epidemija kuge, koja se kasnije proširila po Evropi. Sekvenciranje DNK u poređenju sa drugim drevnim i modernim lancima oslikava porodično stablo bakterija. Bakterije koje danas utiču na mrmote u Kirgistanu, najbliže su lancu pronađenom u grobovima, što ukazuje da je to takođe mjesto gde se kuga prenosi sa životinja na ljude.[40]
Biološko oružje[uredi | uredi izvor]
Kuga se kroz istoriju koristila kao biološko oružje. Istorijski izvještaji iz drevne Kine i srednjovjekovne Evrope detaljno govore o upotrebi zaraženih životinjskih leševa, kao što su krave ili konji, kao i ljudskih leševa, od strane Sjongnua, Huna, Mongola, Turkijaca i drugih grupa, za kontaminaciju neprijateljskih zaliha vode. Zapisano je da je general dinastije Han — Huo Kubing, umro od takve kontaminacije dok je učestvovao u ratu protiv Sjongnua. Takođe je zapisano da su žrtve kuge bačene katapultom u gradove pod opsadom.[41]
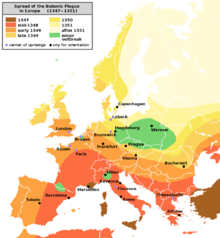
Godine 1347. đenovljanski posjed Kafa, velikog trgovačkog centra na poluostrvu Krim, bio je pod opsadom vojske mongolskih ratnika Zlatne Horde pod komandom Jani Bega. Nakon dugotrajne opsade tokom koje je mongolska vojska bila zaražena kugom, odlučili su da koriste zaražene leševe kao biološko oružje. Leševi su katapultirani preko gradskih zidina, zarazivši stanovnike. Smatra se da je taj događaj možda doveo do prenosa Crne smrti preko njihovih brodova na jug Evrope, zbog čega se brzo širila.[42]
Tokom Drugog svjetskog rata, japanska vojska je koristila kuga kao oružje, zasnovanu na uzgoju i oslobađanju velikog broja buva. Tokom japanske okupacije Mandžurije, Jedinica 731 namjerno je zarazila kineske, korejske i mandžurijske civile i ratne zarobljenike bakterijom kuge, a te osobe, nazvane „maruta“ ili „balvani“, su zatim proučavani disekcijom i vivisekcijom dok su još uvijek bili svjesni. Daglas Makartur je oslobodio pripadnike jedinice kao što je Širo Iši iz tokijskog tribunala, ali je 12 njih procesuirano na suđenjima za ratne zločine u Habarovsku 1949. godine tokom kojih su neki priznali da su širili bubonsku kugu u krugu od 36 kilometara u gradu Čangde.[43]
Iši je inovirao bombe koje sadrže žive miševe i buve, sa malim eksplozivnim opterećenjem, da isporuče naoružane mikrobe, prevazilazeći problem eksploziva koji ubija zaraženu životinju i insekte upotrebom keramičkog, a ne metalnog, kućišta za bojevu glavu. Iako nisu sačuvani zapisi o stvarnoj upotrebi keramičkih školjki, postoje prototipovi i smatra se da su korišćeni u eksperimentima tokom Drugog svjetskog rata.[44][45]
Poslije Drugog svjetskog rata, Sjedinjene Američke Države i Sovjetski Savez su razvili sredstva za upotrebu plućne kuge kao oružja. Eksperimenti su uključivali različite metode isporuke, sušenje u vakuumu, određivanje veličine bakterije, razvoj sojeva otpornih na antibiotike, kombinovanje bakterije sa drugim bolestima (kao što je difterija) i genetski inženjering. Naučnici koji su radili u programima biološkog oružja u Sovjetskom Savezu izjavili su da su njihovi napori bili ogromni i da su proizvedene velike zalihe naoružanih bakterija kuge. Informacije o mnogim sovjetskim i američkim projektima su uglavnom nedostupne. Aerosolizovana plućna kuga je ostala najznačajnija prijetnja za upotrebu kao biološko oružje.[46][47][48]
Kuga može da se liječi antibioticima, a neke zemlje, kao što su Sjedinjene Američke Države, imaju velike zalihe antibiotika u slučaju da dođe do biološkog napada, zbog čega se smatra da to čini prijetnju manje ozbiljnom.[49]
Vidi još[uredi | uredi izvor]
Reference[uredi | uredi izvor]
- ^ a b v g d đ e ž z „Symptoms Plague”. CDC. septembar 2015. Pristupljeno 15. 3. 2024.
- ^ a b v g d đ e ž z i j k l lj m n nj o „Plague”. World Health Organization. oktobar 2017. Pristupljeno 15. 3. 2024.
- ^ a b „Resources for Clinicians Plague”. CDC. oktobar 2015. Pristupljeno 15. 3. 2024.
- ^ a b „FAQ Plague”. CDC. septembar 2015. Pristupljeno 15. 3. 2024.
- ^ „Plague”. World Health Organization. oktobar 2017. Pristupljeno 16. 3. 2024.
- ^ „Plague”. World Health Organization. oktobar 2017. Pristupljeno 16. 3. 2024.
- ^ „Transmission Plague”. CDC. septembar 2015. Pristupljeno 15. 3. 2024.
- ^ a b Plague Manual: Epidemiology, Distribution, Surveillance and Control, pp. 9, 11. WHO/CDS/CSR/EDC/99.2
- ^ Yersin, Alexandre (1894). „La peste bubonique à Hong-Kong”. Annales de l'Institut Pasteur. 8: 662—667.
- ^ Watson, Greig (22. 4. 2020). „Coronavirus: What can the 'plague village of Eyam teach us?”. BBC News. Pristupljeno 15. 3. 2024.
- ^ a b Nelson, Christina A; Fleck-Derderian, Shannon; Cooley, Katharine M; Meaney-Delman, Dana; Becksted, Heidi A; Russell, Zachary; Renaud, Bertrand; Bertherat, Eric; Mead, Paul S (21. 5. 2020). „Antimicrobial Treatment of Human Plague: A Systematic Review of the Literature on Individual Cases, 1937–2019”. Clinical Infectious Diseases. 70 (Supplement_1): S3—S10. ISSN 1058-4838. PMID 32435802. doi:10.1093/cid/ciz1226
 .
.
- ^ Nelson, Christina A. (2021). „Antimicrobial Treatment and Prophylaxis of Plague: Recommendations for Naturally Acquired Infections and Bioterrorism Response”. MMWR. Recommendations and Reports. 70 (3): 1—27. ISSN 1057-5987. PMC 8312557
 . PMID 34264565. doi:10.15585/mmwr.rr7003a1
. PMID 34264565. doi:10.15585/mmwr.rr7003a1  .
.
- ^ Brown, S. D.; Montie, T. C. (1977). „Beta-adrenergic blocking activity of Yersinia pestis murine toxin”. Infection and Immunity. 18 (1): 85—93. PMC 421197
 . PMID 198377. doi:10.1128/IAI.18.1.85-93.1977.
. PMID 198377. doi:10.1128/IAI.18.1.85-93.1977.
- ^ Sebbane, F.; Jarret, C. O.; Gardner, D.; Long, D.; Hinnebusch, B. J. (2006). „Role of Yersinia pestis plasminogen activator in the incidence of distinct septicemic and bubonic forms of flea-borne plague”. Proc Natl Acad Sci U S A. 103 (14): 5526—5530. Bibcode:2006PNAS..103.5526S. PMC 1414629
 . PMID 16567636. doi:10.1073/pnas.0509544103
. PMID 16567636. doi:10.1073/pnas.0509544103  .
.
- ^ „Symptoms | Plague”. Centers for Disease Control and Prevention. 14. 9. 2015. Pristupljeno 15. 3. 2024.
- ^ Sebbane, F.; Gardner, D.; Long, D.; Gowen, B. B.; Hinnebusch, B. J. (2005). „Kinetics of Disease Progression and Host Response in a Rat Model of Bubonic Plague”. Am J Pathol. 166 (5): 1427—1439. PMC 1606397
 . PMID 15855643. doi:10.1016/S0002-9440(10)62360-7.
. PMID 15855643. doi:10.1016/S0002-9440(10)62360-7.
- ^ „Plague”. Centers for Disease Control and Prevention. Pristupljeno 15. 3. 2024.
- ^ Wagle, P. M. (1948). „Recent advances in the treatment of bubonic plague”. Indian J Med Sci. 2: 489—494.
- ^ Meyer, K. F. (1950). „Modern therapy of plague”. J Am Med Assoc. 144 (12): 982—85. PMID 14774219. doi:10.1001/jama.1950.02920120006003.
- ^ Datt Gupta, A. K. (1948). „A short note on plague cases treated at Campbell Hospital”. Ind Med Gaz. 83 (3): 150—151. PMC 5190352
 . PMID 29014753.
. PMID 29014753.
- ^ Ryan, K. J.; Ray, C. G., ur. (2004). Sherris Medical Microbiology: An Introduction to Infectious Diseases (4. izd.). New York: McGraw-Hill. ISBN 978-0-8385-8529-0.
- ^ Hoffman, S. L. (1980). „Plague in the United States: the "Black Death" is still alive”. Annals of Emergency Medicine. 9 (6): 319—322. PMID 7386958. doi:10.1016/S0196-0644(80)80068-0.
- ^ a b v g d đ e ž z i j Jullien, Sophie; Dissanayake, Harsha A; Chaplin, Marty (26. 6. 2020). Cochrane Infectious Diseases Group, ur. „Rapid diagnostic tests for plague”. Cochrane Database of Systematic Reviews (na jeziku: engleski). 2020 (6): CD013459. PMC 7387759
 . PMID 32597510. doi:10.1002/14651858.CD013459.pub2.
. PMID 32597510. doi:10.1002/14651858.CD013459.pub2.
- ^ Burch, Jane; Bhat, Smitha (2021). „What is the accuracy of the rapid diagnostic test based on the antigen F1 (F1RDT) for the diagnosis of plague?”. Cochrane Clinical Answers. S2CID 234804227. doi:10.1002/cca.3217.
- ^ WHO Guidelines for Plague Management. World Health Organization. 2021. str. 1—19.
- ^ a b „Waldemar Haffkine: The vaccine pioneer the world forgot”. BBC News. 11. 12. 2020. Pristupljeno 16. 3. 2024.
- ^ „Waldemar Mordecai Haffkine”. Haffkine Institute. Pristupljeno 16. 3. 2024.
- ^ Hawgood, Barbara J. (februar 2007). „Waldemar Mordecai Haffkine, CIE (1860–1930): prophylactic vaccination against cholera and bubonic plague in British India”. Journal of Medical Biography. 15 (1): 9—19. ISSN 0967-7720. PMID 17356724. doi:10.1258/j.jmb.2007.05-59.
- ^ „Plague Vaccine”. CDC. 11. 6. 1982. Pristupljeno 16. 3. 2024.
- ^ Jefferson, Tom, ur. (2000). „Vaccines for preventing plague”. Cochrane Database Syst Rev. 1998 (2): CD000976. PMC 6532692
 . PMID 10796565. doi:10.1002/14651858.CD000976.
. PMID 10796565. doi:10.1002/14651858.CD000976.
- ^ a b
 Овај чланак користи текст рада који је у јавном власништву.
Овај чланак користи текст рада који је у јавном власништву.
- ^ a b
 Овај чланак користи текст рада који је у јавном власништву.
Овај чланак користи текст рада који је у јавном власништву.
- ^
 Овај чланак користи текст рада који је у јавном власништву.
Овај чланак користи текст рада који је у јавном власништву.
- ^ a b Nelson, Christina A; Fleck-Derderian, Shannon; Cooley, Katharine M; Meaney-Delman, Dana; Becksted, Heidi A; Russell, Zachary; Renaud, Bertrand; Bertherat, Eric; Mead, Paul S (2020-05-21). „Antimicrobial Treatment of Human Plague: A Systematic Review of the Literature on Individual Cases, 1937–2019”. Clinical Infectious Diseases. 70 (Supplement_1): S3—S10. ISSN 1058-4838. PMID 32435802. doi:10.1093/cid/ciz1226
 .
.
- ^ Jullien, Sophie; Dissanayake, Harsha A; Chaplin, Marty (26. 6. 2020). Cochrane Infectious Diseases Group, ur. „Rapid diagnostic tests for plague”. Cochrane Database of Systematic Reviews. 2020 (6): CD013459. PMC 7387759
 . PMID 32597510. doi:10.1002/14651858.CD013459.pub2.
. PMID 32597510. doi:10.1002/14651858.CD013459.pub2.
- ^ Mwengee W; Butler, Thomas; Mgema, Samuel; Mhina, George; Almasi, Yusuf; Bradley, Charles; Formanik, James B.; Rochester, C. George (2006). „Treatment of Plague with Genamicin or Doxycycline in a Randomized Clinical Trial in Tanzania”. Clin Infect Dis. 42 (5): 614—21. PMID 16447105. doi:10.1086/500137
 .
.
- ^ Drug-resistant plague a 'major threat', say scientists, SciDev.Net.
- ^ „Plague – Madagascar”. World Health Organization. 21. 11. 2014. Arhivirano iz originala 23. 11. 2014. g. Pristupljeno 16. 3. 2024.
- ^ „WHO scales up response to plague in Madagascar”. World Health Organization (WHO). 1. 10. 2017. Pristupljeno 16. 3. 2024.
- ^ „Origin of Black Death finally found in bacteria from Kyrgyzstan graves”. Pristupljeno 16. 3. 2024.
- ^ Schama, S. (2000). A History of Britain: At the Edge of the World? 3000 BC-AD 1603. London: BBC Worldwide. str. 226.
- ^ Wheelis, M. (2002). „Biological warfare at the 1346 siege of Caffa”. Emerg Infect Dis. 8 (9): 971—975. PMC 2732530
 . PMID 12194776. doi:10.3201/eid0809.010536.
. PMID 12194776. doi:10.3201/eid0809.010536.
- ^ Barenblatt, Daniel (2004). A Plague upon Humanity. HarperCollins. str. 220–221.
- ^ „Japan's Secret Biological Weapons Program”. Damn Interesting. Pristupljeno 16. 3. 2024.
- ^ Chen, Boyuan (17. 9. 2013). „New evidence of Japan's Unit 731 bio-warfare”. china.org.cn. Pristupljeno 16. 3. 2024.
- ^ „Plague”. Johns Hopkins Center for Public Health Preparedness. The Johns Hopkins University. Pristupljeno 16. 3. 2024.
- ^ Fleisher, Lee (2012). Anesthesia and Uncommon Diseases. Elsevier Health Sciences. str. 394. ISBN 9781455737550.
- ^ Riedel, Stefan (18. 4. 2005). „Plague: from natural disease to bioterrorism”. Baylor University Medical Center Proceedings. 18 (2): 116—124. PMC 1200711
 . PMID 16200159. doi:10.1080/08998280.2005.11928049.
. PMID 16200159. doi:10.1080/08998280.2005.11928049.
- ^ Tamparo, Carol; Lewis, Marcia (2011). Diseases of the Human Body. Philadelphia, PA: F.A. Davis Company. str. 70. ISBN 9780803625051.
Dodatna literatura[uredi | uredi izvor]
- Nelson CA, Meaney-Delman D, Fleck-Derderian S, Cooley KM, Yu PA, Mead PS (jul 2021). „Antimicrobial Treatment and Prophylaxis of Plague: Recommendations for Naturally Acquired Infections and Bioterrorism Response” (PDF). MMWR Recomm Rep. 70 (3): 1—27. PMC 8312557
 . PMID 34264565. doi:10.15585/mmwr.rr7003a1
. PMID 34264565. doi:10.15585/mmwr.rr7003a1  . Arhivirano (PDF) iz originala 2022-10-09. g.
. Arhivirano (PDF) iz originala 2022-10-09. g.
Spoljašnje veze[uredi | uredi izvor]
- Mesto na kome je kuga zaustavljena („Politika“, 8. maj 2011)
- Jerotije N. Vujić: Epidemija kuge u Brežđu i Osečinici 1837. godine Arhivirano na sajtu Wayback Machine (7. decembar 2013), pp. 83-169, u „Glasnik“, broj 2-3 Arhivirano na sajtu Wayback Machine (3. decembar 2013), Istorijski arhiv, Valjevo, 1967. godine.
- U vrtlogu crne smrti („Večernje novosti“, feljton, oktobar-novembar 2014) Arhivirano na sajtu Wayback Machine (10. novembar 2014)
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
