Мукополисахаридоза тип I H
| Мукополисахаридоза тип I H | |
|---|---|
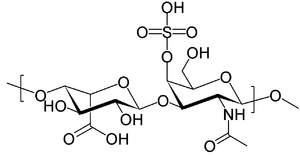 | |
| Молекул дерматан сулфата који се акумулирају у лизозомима пацијената са МПС I | |
| Симптоми | Симптоми су варијабилни, али могу укључивати: блаже пореемећаје у учењу, психијатријске проблеме, визуелне проблеме, скелетне деформације, синдром карпалног тунела, болест аортни залистка и/или апнеју током спавања. |
| Време појаве | Симптоми се могу појавити до 5 године; дијагноза се обично поставља након 10 година |
| Узроци | недостатком ензима алфа-L-идуронидазе |
| Слична обољења | MPS I; Хантеров синдром; остале мукополисахаридозе |
| Лечење | Заменска терапија ензимима; хируршки |
| Прогноза | Смрт се обично јавља пре 12 година (Hurler синдром/ тешки облик); Животни век може бити нормалан (Scheie синдром, одређена форма) |
| Фреквенција | 1 у 100.000[1] |
Мукополисахаридозе тип I H (скраћено MPS тип I H) позната и као Хурлеров синдром је тежак облик мукополисахаридозе тип I болести из група наследних поремећаја узрокованих недостатком специфичних лизозомских ензима укључених у деградацију гликозаминогликанa (скраћено GAGs ) или мукополисахарида. Акумулација делимично деградираних продуката ГАГ-а изазива сметње у ћелији, ткиву и нарушава функције појединих органа.
Недостатак алфа-Л-идуронидазе може довести до широког спектра фенотипског ангажовања са три главна призната клиничка субјекта: Хурлеров синдром (MПС тип I H; 607014), Hurler-Scheie синдром (МПС I H-S; 607015), и Scheie синдром (MPS тип I S). Хурлеров и Scheie синдром представљају два различита фенотипа МПС тип I синдрома — на тежем (МПС I H) и лакшем (МПС тип I S) крају клиничког спектра, док је Hurler-Scheie синдром (MPS тип I S-H) трећи или интермедијерни облик у фенотипској експресији.[2]
Синоними[уреди | уреди извор]
Мукополисахаридозе тип I (I H, I H-S, I S) — MPS I (I H, I H-S, I S) — Хурлеров синдром — Дефицијенција Алфа-L-индиронидазе — Hurler-Scheie синдром.[3]
Историја[уреди | уреди извор]
Најтежи облик мукополисахаридозе тип I, који укључује замагљивање рожњаче, абнормалности скелета и менталну ретардацију, добио је назив Хурлеров синдром по немачкој педријатрици Гертруди Хурлер, која је прва описала поремећај 1919. године.[4][5]
Године 1962, амерички лекар Harold Glendon Scheie (1909–1990), идентификово је блажу варијанту Хурлеровог синдрома, МПС тип IS која је по њему названа Scheie синдром.[6]
McKusick, V. A. и сар. (1972) предложили су да се Хурлеров синдром назове — мукополисахаридоза тип I H (скраћено МПС тип I H) а Scheie синдром — мукополисахаридоза тип I S (скраћено МПС тип I S).[2]
Године 1985. Рубичек и сар. приказали су пет пацијената са недостатком алфа-Л-идуронидазе и фенотипом који је атипичан за Хурлеров синдром и Scheie синдром. Међу разним могућим објашњењима за овај фенотип, они су прихватили тумачење која се заснива на постојању генетичких варијанти за неке од случајева, које су узроковане различитим мутацијама.[7]
Епидемиологија[уреди | уреди извор]
- Учесталост
Како недостају прецизнеи подаци за инциденцу мукополисахаридоза тип I H у САД, процењена инциденција је око 1 случај на 100.000 рођених.
Преваленца мукополисахаридозе тип I H у Енглеској и Велсу (од 1981. до 2003. године) износила је 1,07 случајева на 100.000 рођених.[8]
- Морталитет / Морбидитет
Животни век болесника са мукополисахаридозом типа I H креће се од смрти у раном детињству код најтежих облика до оне у одраслеих особа са најблажом варијантом.
- Раса
Мукополисахаридоза тип I H се наслеђује аутозомним рецесивним начином и погађа оба пола.
Етиологија[уреди | уреди извор]
MPS тип I H је узрокован мутацијама у IDUA гену (4p16.3) што доводи до парцијалног недостатка ензима алфа-Л-идуронидазе и лизозомске акумулације дерматан сулфата и хепаран сулфата.[9]
Клиничка слика[уреди | уреди извор]
Симптоми се најчешће јављају после 5 година, али су тако благи да се дијагноза често не узима у обзир све до 10 године или одрасле доби.
- Пацијенти су скоро нормалне висине и не показују интелектуални недостатак.
- Замућење рожњаче се одвија прогресивно и дифузно, обично после четврте године живота.
- Глауком је чешћи него код Хурлеровог синдрома
- Пацијенти су благо измењеног изглда лица, укључујући и велика уста са дебелим уснама.
- Често је присутна ринореја и неуросензуални губитак слуха,
- Зглобови су крути (због контрактура), и прате их благе промене скелета и синдром карпалног тунела.
У тежим облицима може се јавити:
- болест аортног залистка,
- компресија цервикалне кичмене мождине, изазвана инфилтрацијом гликозаминогликана у дури, што може довести до спастичне паресије, ако се не поправи неурохируршким интервенцијама.
Дијагноза[уреди | уреди извор]
Рана дијагноза је тешка због првих неспецифичних клиничких симптома, али је од суштинског значаја за хитно иницирање третмана.
Дијагноза се заснива на детекцији повећаног излучивања у мокраћи хепаран сулфата и дерматан сулфата и генетским тестовима. Тестирање са заснива на примени бојења метилен плавим и GAG електрофорези, и доказивању недостатка ензима у леукоцитима и фибробластима.[10]
Пошто је у мукополисахаридози тип I H- нападнута већина органа који су код деце у фази формирања, важно је пратити све потенцијалне компликације, најмање једном годишње након потврде дијагнозе. Ови прегледи треба да укључују неуролошку процену и процену функција очију, слуха, срца, плућа, скелета и зуба. Понекад су потребни рендгенски снимци или друге додатне дијагностичке методе за извођење ових контролних испитивања.
Пренатална дијагноза[уреди | уреди извор]
Пренатална дијагноза мукополисахаридоза тип I H, данас је могућа уз помоћу амниоцентезе и узорковања слоја ткива у ембриону (биопсијом хорионских ресица). Дијагноза мора бити потврђена пре 11 недеља гестације.
Диференцијална дијагноза[уреди | уреди извор]
Диференцијално дијагностички треба имати у виду следеће болести:
- Хантеров синдром (Мукополисахаридозу тип II)
- Санфилипов синдром (Мукополисахаридозу тип III)
- Morquio синдром (Мукополисахаридозу тип IV)
- Maroteaux-Lamy синдром (Мукополисахаридозу тип VI)
- Sly синдром (Мукополисахаридозу тип VII)
Терапија[уреди | уреди извор]
Лечење се спроводи заменском ензимском терапијом - хуманом рекомбинантном алфа-L-идуронидазом уз супортивне мере зависно од врсте присутних симптома, или трансплантацијом коштане сржи Најбољи резултати терапије се постижу уколико је лечење започето рано, пре наступања иреверзибилних промена.[11]
Ензимска терапија[уреди | уреди извор]
Ензимска заменска терапија се заснива на примени хумане рекомбинантне алфа-L-идуронидазе, у недељној инфузији, како би се осигурала одговарајућа количина ензима потребна организму за побољшање укупног квалитета живота.[12][13][14][15][16][17]
Тњеапија се показала ефикасном за побољшање фунција зглобова, функција плућа и побољшање општег здравља. Међутим, не треба очекивати да же заменска терапија ензима да смањењи ефекате поремећаја на очим и срчаним залистцима. Такође нема доказа да се акумулација МПС супстанце у мозгу спречава или смањује, јер ензим не прелази крвно-мождану баријеру. Студије су у току како би се утврдило да ли се акумулације у кичми могу спречити применом лека директним убризгавањем у кичмену течност. Међутим за то су потребне даље студије и дуже праћење за правилну процену ефикасности терапије ензимима директно у крвоток или кичмену течност.
Симптоматска терапија[уреди | уреди извор]
Симптоматски и подржавајући третман може захтвати координиране напоре тима специјалиста:
- Педијатра (неуролога), који процењују и лечи поремећаје нервног система),
- Ортопдеда који дијагностикују и лече скелетне абнормалности
- Педијатра (кардиолога), који дијагностикују и лече срчане абнормалности
- Физиотерапеута и/или осталих здравствених радника који требају бити систематски и свеобухватно ангажовани у лечењу оболелог детета.
- Медицинске генетске, чије јсаветодавнане услуге могу бити корисне за мајке и породицу.
Види још[уреди | уреди извор]
- Ензимска супституциона терапија мукополисахаридоза
- Трансплантација крвних матичних ћелија у мукополисахаридозама
Извори[уреди | уреди извор]
- ^ „Mucopolysaccharidoses Fact Sheet”. National Institute of Neurological Disorders and Stroke. 15. 11. 2017. Приступљено 25. 6. 2018.
- ^ а б McKusick, V. A., Howell, R. R., Hussels, I. E., Neufeld, E. F., Stevenson, R. E. Allelism, nonallelism and genetic compounds among the mucopolysaccharidoses. Lancet 299: 993-996, 1972.
- ^ Synonyms: Mucopolysaccharidosis type I (IH, IH/S, IS); MPS I (IH, IH/S, IS), Alfa-L-iduronidase deficiency Архивирано на сајту Wayback Machine (26. јун 2017)The Swedish Information Centre for Rare Diseases, Publication date: 20.9.2012. Version: 1.1.
- ^ Hurler's syndrome на сајту Who Named It
- ^ Hurler, G. (1919). „Über einen Typ multipler Abartungen, vorwiegend am Skelettsystem”. Zeitschrift für Kinderheilkunde. Berlin. 24: 220—234.
- ^ Moore, David; Connock, Martin J.; Wraith, Ed; Lavery, Christine (1. 1. 2008). „The prevalence of and survival in Mucopolysaccharidosis I: Hurler, Hurler-Scheie and Scheie syndromes in the UK”. Orphanet Journal of Rare Diseases. 3: 24. ISSN 1750-1172. PMC 2553763
 . PMID 18796143. doi:10.1186/1750-1172-3-24.
. PMID 18796143. doi:10.1186/1750-1172-3-24.
- ^ Roubicek M, Gehler J, Spranger J. The clinical spectrum of alpha-L-iduronidase deficiency. Am J Med Genet. 1985 Mar;20(3):471-81.
- ^ Moore D, Connock MJ, Wraith E, Lavery C. The prevalence of and survival in Mucopolysaccharidosis I: Hurler, Hurler-Scheie and Scheie syndromes in the UK. Orphanet J Rare Dis. 2008 Sep 16. 3:24.
- ^ Brooks, D. A., Harper, G. S., Gibson, G. L., Ashton, L. J., Taylor, J. A., McCourt, P. A. G., Freeman, C., Clements, P. R., Hoffman, J. W., Hopwood, J. J. Hurler syndrome: a patient with abnormally high levels of alpha-L-iduronidase protein. Biochem. Med. Metab. Biol. 47: 211-220, 1992.
- ^ „Syndrome de Scheie”. Orphanet, ORPHA:93474. Приступљено 26. 6. 2018.
- ^ Muenzer J and Fisher A. Advances in the Treatment of Mucopolysaccharidosis Type I. New Engl J Med. 2004;350:1932-34.
- ^ Desnick RJ. Enzyme replacement and enhancement therapies for lysosomal diseases. J. Inherit Metab Dis. 2004;27:385-410.
- ^ Wraith JE, Clarke LA, Beck M, et al. Enzyme replacement therapy for mucopolysaccharidosis I: a randomized, double-blinded, placebo-controlled, multinational study of recombinant human alpha-L-iduronidase (laronidase). J Pediatr. 2004;144:581-88.
- ^ Malm G, et al., Mucopolysaccharidoses. New therapeutic possibilities increase the need of early diagnosis. Lakartidningen. 2002;99:1804-9
- ^ Kakkis ED, Enzyme replacement therapy for the mucopolysaccharides storage disorders. Expert Opin Investig Drugs. 2002;11:675-85.
- ^ Wraith JE, Enzyme replacement therapy in mucopolysaccharidosis type I: progress and emerging difficulties. J Inherit Metab Dis. 2001;24:245-50.
- ^ Kakkis ED, et al., Enzyme-replacement therapy in mucopolysaccharidosis I. N Engl J Med. 2001;344:182-8.
Литература[уреди | уреди извор]
- Fauci AS, et al., eds. Harrison’s Principles of Internal Medicine, 14th Ed. New York, NY: McGraw-Hill, Inc; 1998:2169-76.
- Beighton P, ed. Mckusick’s Heritable Disorders of Connective Tissue. 5th ed. St. Louis, MO: Mosby-Year Book, Inc; 1993:1118-9.
- Eto Y, Ohashi T, Gene therapy/cell therapy for lysosomal storage disease. J Inherit Metab Dis. 2000;293-8.
- Triggs-Raine B, et al., Mutations in HYAL1, a member of a tandemly distributed multigene family encoding disparate hyaluronidase activities, cause a newly described lysosomal disorder, mucopolysaccharidosis IX. Proc Natl Acad Sci USA. 1999;95:6296-300.
- Natowicz MR, et al., Clinical biochemical manifestations of hyaluronidase deficiency. N Engl J Med. 1996;335:1029-33.
- Herrick IA, et al., The mucopolysaccharidoses and anaesthesia: a report of clinical experience. Can J Anaesth. 1988;35:67-73.
- Sjogren P, et al., Mucopolysaccharidoses and anaesthetic risks. Acta Anaesthesiol Scand. 1987;31:214-8.
- Caruso RC, et al., Electroretinographic findings in the mucopolysaccharidoses. Ophthalmology. 1986;93::1612-6.
Спољашње везе[уреди | уреди извор]
- Mucopolysaccharidoses Types I-VII (језик: енглески)
- Mucopolysaccharidoses Fact Sheet (језик: енглески)
| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
