Trihomonijaza
| Trihomonijaza | |
|---|---|
 | |
| Mikroskopski prikaz trihomonasa u Papanikolau testu vaginalnog sekreta | |
| Specijalnosti | ginekologija |
| Vreme pojave | 5 — 28 dana nakon ekspozicije[1] |
| Uzroci | Trichomonas vaginalis[2][2][1] |
| Dijagnostički metod | mikrobiološki pregled sekreta [1] |
| Prevencija | uzdržavanje od seksa, upotreba kondoma (ne ispiranje)[1] |
| Lekovi | antibiotici (metronidazol or tinidazol)[1] |
| Frekvencija | 122 miliona (2015)[3] |
Vaginalna trihomonijaza je vrlo česta bolest uzrokovana infekcijom protozoinim parazitom vaginalnim trihomonasom (lat. Trichomonas vaginalis). Uobičajena je kod žena, ali se u retkim slučajevima može javiti i kod muškarca, jer je polno prenosiva bolest. Parazit se najčešće širi tokom vaginalnog, oralnog ili analnog seksa. Lako se leči antibioticima, ali mnoge žene nemaju simptome. Ako se ne leči, trihomonijaza može povećati rizik od HIV-a.[4][5]
Oralni metronidazol (Flagyl) je lek izbora za trihomonijazu. U slučajevima kada je sredstvo prvog reda neefikasno, mogu se koristiti drugi nitroimidazoli ili visoke doze metronidazola. Lokalni metronidazol i drugi antimikrobni lekovi nisu efikasni i ne treba ih koristiti za lečenje trihomonijaze.
Alternativni nazivi[уреди | уреди извор]
Vaginalna trihomonijaza — Seksualno prenosive infekcije - trihomonasni vaginitis — Trihomonasni cervicitis
Epidemiologija[уреди | уреди извор]
Vaginalna trihomonijaza je najčešća izlečiva polno prenosiva bolest. U Sjedinjenim Državama, procjenjuje se da 3,7 miliona stanovnika ima infekciju. Međutim, samo oko 30% njih razvija simptome trihomonijaze.
- Polne razlike
Infekcija je češća kod žena nego kod muškaraca.
- Rasne razlike
Trihomonijaza pogađa više afro-američke žena od belih i španskih žena. Rizik za afrko-američke žene se povećava sa starošću i brojem seksualnih partnera tokom života.[6]
- Starosne razlike
Starije žene češće se od mlađih žene zaraze trihomonijazom.
Trihomonijaza se ne može preneti među ljudima tokom:
- oralnog i analnog seksa;
- ljubljenja ili grljenja;
- upotrebe zajedničkih čaša, tanjira ili drugog pribora za jelo;
- upotrebe zajedničke WC šolje.
Etiologija[уреди | уреди извор]
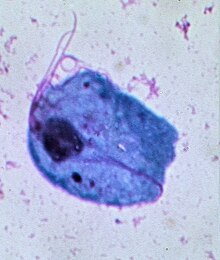
Ljudi su jedini poznati domaćin vaginalnog trihomonasa. Prenos se odvija pretežno putem seksualnog odnosa. Organizam je najčešće izolovan iz vaginalnog sekreta kod žena i uretralnog sekreta kod muškaraca. Nije izolovan sa oralnih lokacija, a njegova izolacija iz rektuma je niska kod muškaraca koji imaju seksualne odnose sa muškarcima.[7]
Parazit prelazi sa zaražene osobe na neinficiranu osobu tokom seksualnog odnosa. Kod žena, najčešće inficirani deo tela je donji genitalni trakt (vulva, vagina, cerviks ili uretra), a kod muškaraca, najčešće zaraženi deo tela je mokraćovod (uretra).
Tokom seksualnog odnosa, parazit se obično širi od penisa do vagine, ili iz vagine u penis. Može se proširiti i iz vagine u drugu vaginu tokom homoseksualnih odnosa. Nije uobičajeno da se parazitom zaraze drugi delovi tela, kao što su ruke, usta ili anus.
Nejasno je zašto neki ljudi sa infekcijom imaju simptome, dok drugi ne. To verovatno zavisi od faktora kao što su starost osobe i opšte zdravlje. Zaražene osobe bez simptoma mogu i dalje prenositi infekciju na druge.
Faktori rizika[уреди | уреди извор]
Rizik od zaražavanja trihomonasom zasnovan je na vrsti seksualne aktivnosti. Žene koje se bave seksualnim aktivnostima visokog rizika imaju veći rizik od infekcije. Najčešći faktori rizika za infekciju vaginalnim trihomonasom uključuju:
- Nove partnere ili veći broj partnera
- Postojanje trihomonijaze u anamnezi
- Seksualni kontakt sa zaraženim partnerom
- Seks za novac ili drogu
- Upotreba lekova i injekcija
- Neprimenjivanje zaštite kondomima i dijafragmama (npr zbog primene oralnih kontraceptiva)
U studiji koja je razmatrala faktore rizika za prevalentnu trihomonijazu, upotreba droge u prethodnih 30 dana bila je najviše povezana sa hroničnom infekcijom i sa incidentom (novom infekcijom uočenom tokom studije).[8]Najznačajniji faktor rizika je bio seksualna aktivnost u prethodnih 30 dana (sa 1 ili više partnera). Žene sa jednim u odnosu na žne sa više seksualnih partnera u prethodnih 30 dana bile su 4 puta sklonije infekciji trihomonasaom [8]
Patologija[уреди | уреди извор]

Trichomonas vaginalis je otprilike veličine belih krvnih zrnaca (WBC) - oko 10-20 μm dugačak i 2-14 μm širok - iako njegova veličina može varirati u zavisnosti od fizičkih uslova. Ima 4 flagele koje štrče iz prednjeg dela ćelije i 1 flagellum koji se proteže unazad do sredine organizma, formirajući valovitu membranu. Aksostil, kruta struktura, proteže se od posteriornog dela mikrorganizma.[9][10]
Kod žena, Trichomonas vaginalis je izolovan iz vagine, grlića materice, uretre, mokraćne bešike i Bartholinijevih i Skene žlijezda. Kod muškaraca organizam se nalazi u prednjoj uretri, spoljašnjim genitalijama, prostati, epididimisu i spermi. On se nalazi i u lumenu i na površinama sluzokože urogenitalnog trakta.[10] Flagelice omogućavaju trofozoitu da se kreće oko vaginalnog i uretralnog tkiva. Tokom infekcije Trichomonas vaginalisom, na mikroskopiji u vlažnoj sredini mogu se primetiti trzavi pokretljivi trihomonadi.
Trichomonas vaginalis uništava epitelne ćelije direktnim kontaktom sa njima i oslobađanjem citotoksičnih supstanci. Veže se i za plazma proteine domaćine, čime se sprečava njihovo prepoznavanje alternativnim putem preko komplementa i proteinaza domaćina.[11]
Tokom infekcije, vaginalni pH se povećava, kao i broj polimorfonuklearnih leukocita (PMN — vrste belih krvnih zrnaca, sa dominantnim mehanizmom odbrane domaćina). Ove ćelije reaguju na hemotaktičke supstance koje oslobađaju trihomonade.
- Imunologija
Takođe postoje dokazi da dolazi do lučenja limfocita, kao što je pokazano prisustvom mononuklearnih ćelija perifernoj krvi, specifičnih za antigen. Odgovor antitela je detektovan i lokalno i u serumu. Međutim, infekcija proizvodi imunitet koji je u najboljem slučaju samo djelomično zaštitan.
Uprkos interakciji koju imuni sistem ima sa T vaginalisom, malo je dokaza da zdrav imunološki sistem sprečava infekciju. Jedna studija je pokazala povezanost trihomonijaze i primene inhibitora proteaze ili imunološkog statusa kod žena inficiranih HIV-om,[12] a druga studija da seropozitivnost HIV-a nije promienila stopu infekcije kod muškaraca.[13]
- Inkubacioni period i trajanje infekcije
Simptomi trihomonijaze obično se javljaju nakon perioda inkubacije od 4-28 dana.[10][14]
Infekcija može trajati duže vreme kod žena, ali u načelu traje manje od 10 dana kod muškaraca. Anegdotski dokazi sugerišu da asimptomatska infekcija može trajati mesecima ili čak godinama kod žena.[15]
Klinička slika[уреди | уреди извор]
Oko 70% zaraženih osoba nema nikakvih znakova ili simptoma bolesti. Kada trihomonijaza izaziva simptome, oni se mogu kretati od blage iritacije do teških upala. Iako se prvi simptomi bolesti mogu javiti u roku od 5 do 28 dana nakon infekcije, kod nekih se oni razvijaju mnogo kasnije. Simptomi mogu doći i otići.
- Muškarci
U kliničkoj slici muškarca sa trihomonijazom mogu dominirati sledeći simptomi:
- Svrab ili iritacija unutar penisa;
- Osećaj žarenja nakon uriniranja ili ejakulacije;
- Pojava sekrecije iz penisa.
- Tegobe za vreme seksualnog odnosa
- Žene
U kliničkoj slici žena sa trihomonijazom mogu se javiti sledeći simptomi:
- Svrab, peckanje, crvenilo ili bol u genitalijama;
- Nelagodnost tokom mokrenja;
- Promene u vaginalnom iscedku (koji može biti smanjen ili izražen iscedak), bistre, beličaste, žućkasta ili zelenkaste boje sa neobičnim mirisom na ribu.
- Nelagodnosti za vreme seksa.
Dijagnoza[уреди | уреди извор]
Dijagnoza se postavlja na osnovu anamneze kliničkog pregleda i laboratorijskog testa za dijagnostikovanje trihomonijaze.
Terapija[уреди | уреди извор]

Lečenje treba započeti odmah i, kad god je to moguće, istovremeno sa svim seksualnim partnerima,[16] jer je to jedini siguran i efikasan način lečenja pacijenata sa dijagnozom trihomonijaze.[17] Za vreme terapije i pacijent i njegovi (njeni) partneri treba da apstiniraju od seksualnih odnosa do završetka farmakološkog tretmana i gubitka svih simptoma.
Oralni metronidazol je terapija izbora i može se primenjivati kao pojedinačna doza od 2 g ili kao produžena terapija sa 500 mg dva puta dnevno tokom 7 dana.
Tinidazol (jednostruka doza od 2 g) je alternativa metronidazolu koju je FDA odobrila i za koju se pokazalo da je jednako efikasna u kliničkim ispitivanjima.[11] Lokalni tretmani se ne preporučuju zbog neadekvatnih terapijskih nivoa.
Rezistencija na lekove je retka, uprkos preovladavajućem korišćenju nitroimidazolnih lekova u lečenju trihomonijaze. Neuspjeh liječenja može zahtijevati više dozu metronidazola ili upotrebu drugačijeg nitroimidazola (npr. Tinidazola).
Pacijentima koji se podvrgavaju farmakoterapiji treba savetovati da izbegavaju konzumiranje alkohola tokom lečenja i odgovarajući period nakon završetka lečenja. Budući da je trihomonijaza infekcija na više lokacija (npr vaginalni epitel, vaginalne žlezde, Bartholinijeve žlezde i uretra), potreban je sistemski tretman.
Zbog visoke stope koinfekcije sa drugim polno prenosivim infekcijama, zdravstveni radnik treba da razmotri i eventualnu terapiju gonoreje i hlamidije .
Bolnička terapija obično nije potrebna, ali može biti indicikovana kada je prisutna rezistencija i/iči je indikovana intravenska (IV) terapija. Za pacijente kod kojih lečenje ne uspe i kod kojih se ponovo javlja infekcija, potrebne su multidisciplinarne konsulatcije sa specijalistom za infektivne bolesti, ginekologom itd.
- Trudnoća
Neuspeh u lečenju trihomonijaze tokom trudnoće može dovesti do prevremenog porođaja, niske porođajne težine i drugih neželjenih ishoda po fetusa.[11] Prema tome, trudnice treba da traže hitan tretman tokom trudnoće. Rutinski skrining za trihomonijazu kod asimptomatskih trudnica trenutno se ne preporučuje.[16]
Preporuka je da se zaražene trudnice obavezno leče, jer se metronidazol nije definitivno pokazao kao štetan za vrieme trudnoće a može sprečiti prenošenje zaraue na novorođenče.[18][19] Zaražene asimptomatske trudnice može eventualno odložiti lečenje naperiod od 37. nedelja nakon trudnoće. Trudnice treba lečiti sa 2.0 g metronidazola u jednoj dozi. Sigurnost tinidazola u trudnoći nije poznata.[11]
Prevencija[уреди | уреди извор]
Najefikasniji način zaštitite od trihomonasne infekcije je bezbedan i siguran seks, odnosno:
- primena mehaničke zaštite, kondoma ili dijafragme,
- obavezno pranje seksualnih igračaka,,
- izbegavanje seksualne odnose sa nepoznatim osobama sumnjivog morala i lične higijene.
Izvori[уреди | уреди извор]
- ^ а б в г д „Trichomoniasis”. Office on Women's Health. 31. 8. 2015. Архивирано из оригинала 27. 3. 2016. г. Приступљено 21. 3. 2016.
- ^ а б „Trichomoniasis - CDC Fact Sheet”. CDC. 17. 11. 2015. Архивирано из оригинала 19. 2. 2013. г. Приступљено 21. 3. 2016.
- ^ GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8. 10. 2016). „Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.”. Lancet. 388 (10053): 1545—1602. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6.
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6.
- ^ McCormack WM, Augenbraun MH. Vulvovaginitis and cervicitis. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases, Updated Edition. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 110.
- ^ Telford SR, Krause PJ. Babesiosis and other protozoan diseases. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 353.
- ^ Centers for Disease Control and Prevention. (2017). Trichomoniasis Statistics
- ^ Francis SC, Kent CK, Klausner JD, Rauch L, Kohn R, Hardick A, et al. Prevalence of rectal Trichomonas vaginalis and Mycoplasma genitalium in male patients at the San Francisco STD clinic, 2005-2006. Sex Transm Dis. 2008 Sep. 35(9):797-800.
- ^ а б Miller M, Liao Y, Gomez AM, Gaydos CA, D'Mellow D. Factors associated with the prevalence and incidence of Trichomonas vaginalis infection among African American women in New York city who use drugs. J Infect Dis. 2008 Feb 15. 197(4):503-9.
- ^ Eckert J. Protozoa. In: Kayser FH, Bienz KA, Eckert J, et al, eds. Color Atlas of Medical Microbiology. 2nd ed. New York, NY: Thieme; 2005.
- ^ а б в Schwebke JR, Burgess D. Trichomoniasis. Clin Microbiol Rev. 2004 Oct. 17(4):794-803, table of contents.
- ^ а б в г Forna F, Gülmezoglu AM. Interventions for treating trichomoniasis in women. Cochrane Database Syst Rev. 2003. CD000218.
- ^ Magnus M, Clark R, Myers L, Farley T, Kissinger PJ. Trichomonas vaginalis among HIV-Infected women: are immune status or protease inhibitor use associated with subsequent T. vaginalis positivity?. Sex Transm Dis. 2003 Nov. 30(11):839-43.
- ^ Hobbs MM, Kazembe P, Reed AW, Miller WC, Nkata E, Zimba D, et al. Trichomonas vaginalis as a cause of urethritis in Malawian men. Sex Transm Dis. 1999 Aug. 26(7):381-7.
- ^ Petrin D, Delgaty K, Bhatt R, Garber G. Clinical and microbiological aspects of Trichomonas vaginalis. Clin Microbiol Rev. 1998 Apr. 11(2):300-17.
- ^ Dan M, Sobel JD. Trichomoniasis as seen in a chronic vaginitis clinic. Infect Dis Obstet Gynecol. 1996. 4(2):77-84.
- ^ а б [Guideline] Workowski KA, Berman SM. Smernice za lečenje seksualno prenosivih bolesti, 2006. MMWR Recomm Rep . 2006 Aug 4. 55: 1-94.
- ^ Schwebke JR, Desmond RA. Randomizirano kontrolirano ispitivanje metoda obavještavanja partnera za prevenciju trihomonijaze kod žena. Sex Transm Dis . 2010 Jun. 37 (6): 392-6.
- ^ Klebanoff MA, Carey JC, Hauth JC, et al. Neuspjeh metronidazola da spriječi preuranjene porođaj kod trudnica sa asimptomatskom infekcijom Trichomonas vaginalis. N Engl J Med . 2001 Aug 16. 345 (7): 487-93.
- ^ Kigozi GG, Brahmbhatt H, Wabwire-Mangen F, et al. Tretman Trichomonas u trudnoći i nepovoljni ishodi trudnoće: subanaliza randomiziranog ispitivanja u Rakai, Uganda. Am J Obstet Gynecol . 2003. Nov. 189 (5): 1398-400.
Literatura[уреди | уреди извор]
- Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines, 2015. MMWR, 64(RR-3) (2015).
- Sutton M, Sternberg M, Koumans EH, McQuillan G, Berman S, Markowitz L. The prevalence of Trichomonas vaginalis infection among reproductive-age women in the United States, 2001-2004.External Clin Infect Dis. 2007 Nov 15;45(10):1319-26.
- Centers for Disease Control and Prevention. Sexually Transmitted Disease Surveillance, 2015. Atlanta, GA: Department of Health and Human Services; October 2016.
- Peterman TA, Tian LH, Metcalf CA, Satterwhite CL, Malotte CK, DeAugustine N, Paul SM, Cross H, Rietmeijer CA, Douglas JM Jr; RESPECT-2 Study Group. High incidence of new sexually transmitted infections in the year following a sexually transmitted infection: a case for rescreening. Ann Intern Med. 2006 Oct 17;145(8):564-72.
- Hobbs M, Seña EC, Swygard H, Schwebke J. Trichomonas vaginalis and Trichomoniasis. In: KK Holmes, PF Sparling, WE Stamm, P Piot, JN Wasserheit, L Corey, MS Cohen, DH Watts (editors). Sexually Transmitted Diseases, 4th edition. New York: McGraw-Hill, 2008, 771-793.
Spoljašnje veze[уреди | уреди извор]
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- Trichomoniasis at Centers for Disease Control and Prevention (језик: енглески)
- Vaginitis/Vaginal infection fact sheet from the National Institute of Allergies and Infections. The first version of this article was taken from this public domain resource. (језик: енглески)
- eMedicine Health Trichomoniasis (језик: енглески)
- Trichomonas columbae video (језик: енглески)
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
