Антитромботичка терапија у превенцији можданог удара код ковида 19 — разлика између измена
Нема описа измене |
мНема описа измене |
||
| Ред 1: | Ред 1: | ||
[[Датотека:MCA-Stroke-Brain-Humn-2A.jpg|десно|мини|220x220пискел|Пресек мозга на коме се види зачепљење десне средње мождане артерије и подручје мозга које је тиме погођено]] |
[[Датотека:MCA-Stroke-Brain-Humn-2A.jpg|десно|мини|220x220пискел|Пресек мозга на коме се види зачепљење десне средње мождане артерије и подручје мозга које је тиме погођено]] |
||
'''Антитромботичка терапија у превенцији можданог удара код ковида 19''' је од почетка [[Пандемија ковида 19|пандемије ковида 19]] масовно примењивана у виду разних [[Антикоагуланс|антикоагуланта]] и/или антиагрегиране терапија разним агенсима, јер је ковид 19, инфективна болест узрокована вирусом [[САРС-КоВ-2]], повезана са инфламаторним и хиперкоагулабилним стањем које карактерише повећање нивоа [[Dimer (hemija)|Д-димера]], [[Fibrinogen|фибрин]]а, продуката разградње фибрина и [[Fibrinogen|фибриногена]].<ref>Zhou F, Yu T, Du R, et al. ''Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study.'' '' Lancet''. 2020;395(10229):1054-1062. doi |
'''Антитромботичка терапија у превенцији можданог удара код ковида 19''' је од почетка [[Пандемија ковида 19|пандемије ковида 19]] масовно примењивана у виду разних [[Антикоагуланс|антикоагуланта]] и/или антиагрегиране терапија разним агенсима, јер је ковид 19, инфективна болест узрокована вирусом [[САРС-КоВ-2]], повезана са инфламаторним и хиперкоагулабилним стањем које карактерише повећање нивоа [[Dimer (hemija)|Д-димера]], [[Fibrinogen|фибрин]]а, продуката разградње фибрина и [[Fibrinogen|фибриногена]].<ref>Zhou F, Yu T, Du R, et al. ''Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study.'' '' Lancet''. 2020;395(10229):1054-1062. {{doi|10.1016/S0140-6736(20)30566-3}}</ref> |
||
[[Етиологија]] можданог удара повезаног са ковидом19 је често непозната, а [[патогенеза]] може бити повезана са коагулопатијом, упалом, ендотелиопатијом и активацијом [[Крвне плочице|тромбоцита]]. У поређењу са пацијентима са [[Мождани удар|можданим ударом]] без ковида 19, [[морбидитет]] и [[морталитет]] су много гори код пацијената са можданим ударом и ковидом 19. |
[[Етиологија]] можданог удара повезаног са ковидом19 је често непозната, а [[патогенеза]] може бити повезана са коагулопатијом, упалом, ендотелиопатијом и активацијом [[Крвне плочице|тромбоцита]]. У поређењу са пацијентима са [[Мождани удар|можданим ударом]] без ковида 19, [[морбидитет]] и [[морталитет]] су много гори код пацијената са можданим ударом и ковидом 19. |
||
| Ред 32: | Ред 32: | ||
Једна од студија израчунала је више од седам пута већи ризик од акутног исхемијског можданог удар међу пацијентима са ковидом 19 у поређењу са пацијентима са грипом (однос шансе, 7,6; 95% коефицијент инциденце, 2,3 - 25,2). |
Једна од студија израчунала је више од седам пута већи ризик од акутног исхемијског можданог удар међу пацијентима са ковидом 19 у поређењу са пацијентима са грипом (однос шансе, 7,6; 95% коефицијент инциденце, 2,3 - 25,2). |
||
Код критично болесних пацијената, терапијска доза антикоагулације са хепарином није побољшала клиничке исходе и била је повезана са повећаним ризиком од великих крварења у поређењу са рутинским профилактичким хепарином.<ref>Goligher EC, Bradbury CA, McVerry BJ, et al; ''REMAP-CAP Investigators; ACTIV-4a Investigators; ATTACC Investigators. Therapeutic anticoagulation with heparin in critically ill patients with Covid-19.'' '' N Engl J Med''. 2021;385(9):777-789. doi |
Код критично болесних пацијената, терапијска доза антикоагулације са хепарином није побољшала клиничке исходе и била је повезана са повећаним ризиком од великих крварења у поређењу са рутинским профилактичким хепарином.<ref>Goligher EC, Bradbury CA, McVerry BJ, et al; ''REMAP-CAP Investigators; ACTIV-4a Investigators; ATTACC Investigators. Therapeutic anticoagulation with heparin in critically ill patients with Covid-19.'' '' N Engl J Med''. 2021;385(9):777-789. {{doi|10.1056/NEJMoa2103417}}</ref> Испитивања на умерено болесним пацијентима са ковид 19 постигла су различите резултате. |
||
У међународном, прилагодљивом, мултиплатформском рандомизованом клиничком испитивању које је комбиновало податке из неколико студија,<ref>Lawler PR, Goligher EC, Berger JS, et al; ''ATTACC Investigators; ACTIV-4a Investigators; REMAP-CAP Investigators. Therapeutic anticoagulation with heparin in noncritically ill patients with Covid-19.'' '' N Engl J Med''. 2021;385(9):790-802. doi |
У међународном, прилагодљивом, мултиплатформском рандомизованом клиничком испитивању које је комбиновало податке из неколико студија,<ref>Lawler PR, Goligher EC, Berger JS, et al; ''ATTACC Investigators; ACTIV-4a Investigators; REMAP-CAP Investigators. Therapeutic anticoagulation with heparin in noncritically ill patients with Covid-19.'' '' N Engl J Med''. 2021;385(9):790-802. {{doi|10.1056/NEJMoa2105911}}</ref> терапијске дозе хепарина или хепарина ниске молекуларне тежине повећале су вероватноћу преживљавања до отпуста из болнице са смањеном потребом за подршком органа у поређењу са тромбопрофилаксом уобичајене неге. Супротно томе, испитивања неколико других испитивања,<ref>Lopes RD, de Barros E Silva PGM, Furtado RHM, et al; ACTION Coalition COVID-19 Brazil IV Investigators. Therapeutic versus prophylactic anticoagulation for patients admitted to hospital with COVID-19 and elevated D-dimer concentration (ACTION): an open-label, multicentre, randomised, controlled trial. '' Lancet''. 2021;397(10291):2253-2263. {{doi|10.1016/S0140-6736(21)01203-4}}</ref><ref>Sadeghipour P, Talasaz AH, Rashidi F, et al; INSPIRATION Investigators. Effect of intermediate-dose vs standard-dose prophylactic anticoagulation on thrombotic events, extracorporeal membrane oxygenation treatment, or mortality among patients with COVID-19 admitted to the intensive care unit: the INSPIRATION randomized clinical trial. '' JAMA''. 2021;325(16):1620-1630. {{doi|10.1001/jama.2021.4152}}</ref><ref>Sholzberg M, Tang GH, Rahhal Н, et al. Heparin for moderately ill patients with Covid-19. '' medRxiv''. Preprint posted online July 12, 2021. {{doi|10.1101/2021.07.08.21259351}}</ref> није показала разлику између група са терапијском дозом и профилактичком дозе у примарном исходу. На то посебно улазују резултати кохортне студије представљене на виртуелном Светском конгресу неурологије 2021. године, да профилактичка антиагрегација са хепарином ниске молекуларне тежине или орална антикоагулација није статистички смањила ризик од можданог удара код пацијената са ковидом 19. |
||
== Терапија == |
== Терапија == |
||
Верзија на датум 10. новембар 2022. у 06:32
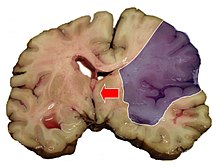
Антитромботичка терапија у превенцији можданог удара код ковида 19 је од почетка пандемије ковида 19 масовно примењивана у виду разних антикоагуланта и/или антиагрегиране терапија разним агенсима, јер је ковид 19, инфективна болест узрокована вирусом САРС-КоВ-2, повезана са инфламаторним и хиперкоагулабилним стањем које карактерише повећање нивоа Д-димера, фибрина, продуката разградње фибрина и фибриногена.[1]
Етиологија можданог удара повезаног са ковидом19 је често непозната, а патогенеза може бити повезана са коагулопатијом, упалом, ендотелиопатијом и активацијом тромбоцита. У поређењу са пацијентима са можданим ударом без ковида 19, морбидитет и морталитет су много гори код пацијената са можданим ударом и ковидом 19.
Опсервационе студије сугеришу да повишење нивоа ових маркера доводи до повећања стопе морталитета и тромбоемболијских догађаја укључујући и мождани удар.[2][3]
Антикоагулациона терапија може бити од користи онима који су хоспитализовани са тешким обликом ковида 19, укључујући и оне којима је дијагностикован мождани удар. Међутим да ова терапија није успела да спречи акутни исхемијски мождани удар (АИМУ) код старијих пацијената са ковидом19 и коморбидитетима, показала су најновија истраживања.[4]
Етиологија
Досадађњи докази показују да 1–6% хоспитализованих пацијената са ковидом 19 развије мождани удар. Према неким извештајима, ризик од можданог удара је више од седам пута већи код пацијената са ковидом 19 него код грипа.[5]
Што се тиче, исхода можданог удара повезаног са ковидом 19 он је често лошији него код пацијената са можданим ударом без ковида 19. На то вероватно утиче етиологија можданог удара код пацијената са ковидом 19 која је вероватно мултифакторска, повезана са коагулопатијом, упалом, активацијом тромбоцита и променама васкуларног ендотела.[5]
Могући механизми деловања
Три механизма који могу да допринесу повећаном ризику од акутног исхемијског можданог удара који прати ковид 19 су:[5]
Ендотелитис и запаљење
Везивање вируса за АЦЕ2 рецептор који је експримиран у целом телу, укључујући и ендотелне ћелије на зидовима крвних судова изазива васкулитис (ендотелитис, упалу ендотелних ћелија) која је последица директне инвазије САРС-КоВ-2 и може довести до стварања тромба.[6] Ендотелитис тада може изазвати даље оштећење и упалу, што доводи до активације пута коагулације.
Осим ендотелитиса, ковид 19 је такође повезан са широко распрострањеном системском инфламацијом (запаљењем) која је израженија у тешким случајевима. Студија из Кине на 522 пацијената са ковидом19 открила је повећање проинфламаторних цитокина интерлеукина-6 и фактора туморске некрозе-α, али не и интерферона-γ.[7] Насупрот томе, друга студија на 41 пацијенту са ковидом 19 открила је повишење интерлеукина-1β, фактора туморске некрозе-α и интерферона-γ.[8] Штавише, студија која је упоређивала пацијенте који су умрли од ковида 19 са пацијентима који су отпуштени након инфекције ковида 19 открила је да пацијенти који су умрли имају већи ниво Ц-реактивног протеина и интерлеукина-6 у поређењу са онима који су отпуштени као излечени.[9] Неколико од ових цитокина, укључујући интерлеукин-6 и Ц-реактивни протеин, су повезани са повећаним ризиком од можданог удара[10] и, уопште, проинфламаторно стање код ових пацијената је повезано са активацијом путева коагулације кроз експресију ткивног фактора.[11]
Кардиоемболија
Кардиоемболија или парадоксална емболију, која је откривена код 416 узастопних пацијената са ковидом 19 у Вухану, 19,7% је претрпело повреду срца, што је дефинисано повећањем срчаних биомаркера, а повреда срца је била повезана са смртношћу у болници.[12] Повреда срца може довести до аритмије, срчане инсуфицијенције и интракардијалног тромба као извора кардиоемболије. С обзиром на високу стопу дубоке венске тромбозе код ковида19, могућ је парадоксалан кардиоемболијски извор.[13] Додатно, може се узети у обзир кардиоемболија у окружењу сепсе.
Активација тромбоцита
Добро познато стање хиперкоагулабилности које се јавља код ковида 19, је последица активације крвних плочица или тромбоцита код вирусних болести, укључујући грип.[14] Тромбоцити не само да доводе до стварања тромба, већ такође играју улогу у инфламаторном одговору утичући на суседне ћелије као што су леукоцити.[15] Истраживачи из Бразила су показали повећану активацију тромбоцита и формирање агрегата тромбоцита-моноцита, као и повезаност између експресије фактора ткива моноцита и интеракције тромбоцита-моноцита, код пацијената са тешким обликом ковида 19.[16] Штавише, секвенцирање РНК је показало измењену експресију гена у тромбоцитима оних заражених ковидом 19 и вишим агрегатима тромбоцита са инфламаторним неутрофилима, моноцитима и Т ћелијама.[17]
Према томе ако су кардиоемболија или парадоксална емболија узрок можданог удара, антикоагулација треба да има превентивни ефекат. Према томе ако је хиперагрегација тромбоцита играла улогу, антиагрегацијски агенси би могли бити корисни.
Од почетка пандемије, ковида 19 је био повезан са стањем хиперкоагулације, па су ови пацијенти рутински примали антиагрегационе и/или антикоагулационе терапије, као што се то чини код других инфективних болести
У неколико раније објављених студија, инциденција акутног исхемијског можданог удар се кретала од 0,9% до 2,7% код оних са ковидом 19, а инциденција је била 1,2% у обједињеној анализи података за 54 случаја међу 4.466 пацијената.
Једна од студија израчунала је више од седам пута већи ризик од акутног исхемијског можданог удар међу пацијентима са ковидом 19 у поређењу са пацијентима са грипом (однос шансе, 7,6; 95% коефицијент инциденце, 2,3 - 25,2).
Код критично болесних пацијената, терапијска доза антикоагулације са хепарином није побољшала клиничке исходе и била је повезана са повећаним ризиком од великих крварења у поређењу са рутинским профилактичким хепарином.[18] Испитивања на умерено болесним пацијентима са ковид 19 постигла су различите резултате.
У међународном, прилагодљивом, мултиплатформском рандомизованом клиничком испитивању које је комбиновало податке из неколико студија,[19] терапијске дозе хепарина или хепарина ниске молекуларне тежине повећале су вероватноћу преживљавања до отпуста из болнице са смањеном потребом за подршком органа у поређењу са тромбопрофилаксом уобичајене неге. Супротно томе, испитивања неколико других испитивања,[20][21][22] није показала разлику између група са терапијском дозом и профилактичком дозе у примарном исходу. На то посебно улазују резултати кохортне студије представљене на виртуелном Светском конгресу неурологије 2021. године, да профилактичка антиагрегација са хепарином ниске молекуларне тежине или орална антикоагулација није статистички смањила ризик од можданог удара код пацијената са ковидом 19.
Терапија
Који је оптимални третман за примарну и секундарну превенцију можданог удара код пацијената са ковидом19, као какве су разлике у ризику код пацијената са благом и тешком болешћу, до сада није сасвим одређен.[5]

,
Све је више података који указују на то да се стање код тешко болесних пацијента погоршава са системском антикоагулацијом, али није позната најбоља стратегија за оне који су хоспитализовани са блажом болешћу и тромботичким догађајима као што је мождани удар.[5]
Могуће је да комбинација антитромботичких терапија најбоље утиче на основну патогенезу болести, али то тек треба кроз наредне студије утврдити.[5]
Извори
- ^ Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395(10229):1054-1062. doi:10.1016/S0140-6736(20)30566-3
- ^ Bilaloglu S, Aphinyanaphongs Y, Jones S, Iturrate E, Hochman J, Berger JS. Thrombosis in hospitalized patients with COVID-19 in a New York City health system. JAMA. 2020;324(8):799-801.
- ^ Nopp S, Moik F, Jilma B, Pabinger I, Ay C. Risk of venous thromboembolism in patients with COVID-19: a systematic review and meta-analysis. Res Pract Thromb Haemost. 2020;4(7):1179-1191.
- ^ Stein, Laura K.; Mayman, Naomi A.; Dhamoon, Mandip S.; Fifi, Johanna T. (2021-07-01). „The emerging association between COVID-19 and acute stroke”. Trends in Neurosciences (на језику: енглески). 44 (7): 527—537. ISSN 0166-2236. doi:10.1016/j.tins.2021.03.005.
- ^ а б в г д ђ Stein, Laura K.; Mayman, Naomi A.; Dhamoon, Mandip S.; Fifi, Johanna T. (2021-07-01). „The emerging association between COVID-19 and acute stroke”. Trends in Neurosciences (на језику: енглески). 44 (7): 527—537. ISSN 0166-2236. doi:10.1016/j.tins.2021.03.005.
- ^ M. Hoffmann, et al. SARS-CoV-2 cell entry depends on ACE2 and TMPRSS2 and is blocked by a clinically proven protease inhibitor Cell, 181 (2020), pp. 271-280
- ^ B. Diao, et al. Reduction and functional exhaustion of T cells in patients with coronavirus disease 2019 (COVID-19) Front. Immunol., 11 (2020), p. 827
- ^ C. Huang, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China Lancet, 395 (2020), pp. 497-
- ^ Q. Ruan, et al. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China Intensive Care Med., 46 (2020), pp. 846-848
- ^ C.C. Esenwa, M.S. Elkind Inflammatory risk factors, biomarkers and associated therapy in ischaemic stroke Nat. Rev. Neurol., 12 (2016), pp. 594-604
- ^ M. Levi, T. van der Poll Inflammation and coagulation Crit. Care Med., 38 (2010), pp. S26-S34
- ^ S. Shi, et al. Association of cardiac injury with mortality in hospitalized patients with COVID-19 in Wuhan, China JAMA Cardiol., 5 (2020), pp. 802-810
- ^ Y. Zhang, et al. Coagulopathy and antiphospholipid antibodies in patients with covid-19 N. Engl. J. Med., 382 (2020), Article e38
- ^ E.D. Hottz, et al. Platelets in immune response to virus and immunopathology of viral infections Front Med (Lausanne), 5 (2018), p. 121
- ^ M. Koupenova, et al. Circulating platelets as mediators of immunity, inflammation, and thrombosis Circ. Res., 122 (2018), pp. 337-351
- ^ E.D. Hottz, et al. Platelet activation and platelet-monocyte aggregate formation trigger tissue factor expression in patients with severe COVID-19 Blood, 136 (2020), pp. 1330-1341
- ^ B.K. Manne, et al. Platelet gene expression and function in patients with COVID-19 Blood, 136 (2020), pp. 1317-1329
- ^ Goligher EC, Bradbury CA, McVerry BJ, et al; REMAP-CAP Investigators; ACTIV-4a Investigators; ATTACC Investigators. Therapeutic anticoagulation with heparin in critically ill patients with Covid-19. N Engl J Med. 2021;385(9):777-789. doi:10.1056/NEJMoa2103417
- ^ Lawler PR, Goligher EC, Berger JS, et al; ATTACC Investigators; ACTIV-4a Investigators; REMAP-CAP Investigators. Therapeutic anticoagulation with heparin in noncritically ill patients with Covid-19. N Engl J Med. 2021;385(9):790-802. doi:10.1056/NEJMoa2105911
- ^ Lopes RD, de Barros E Silva PGM, Furtado RHM, et al; ACTION Coalition COVID-19 Brazil IV Investigators. Therapeutic versus prophylactic anticoagulation for patients admitted to hospital with COVID-19 and elevated D-dimer concentration (ACTION): an open-label, multicentre, randomised, controlled trial. Lancet. 2021;397(10291):2253-2263. doi:10.1016/S0140-6736(21)01203-4
- ^ Sadeghipour P, Talasaz AH, Rashidi F, et al; INSPIRATION Investigators. Effect of intermediate-dose vs standard-dose prophylactic anticoagulation on thrombotic events, extracorporeal membrane oxygenation treatment, or mortality among patients with COVID-19 admitted to the intensive care unit: the INSPIRATION randomized clinical trial. JAMA. 2021;325(16):1620-1630. doi:10.1001/jama.2021.4152
- ^ Sholzberg M, Tang GH, Rahhal Н, et al. Heparin for moderately ill patients with Covid-19. medRxiv. Preprint posted online July 12, 2021. doi:10.1101/2021.07.08.21259351
Спољашње везе
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
