Спленектомија
| Спленектомија | |
|---|---|
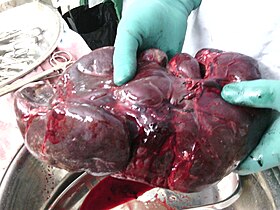 Хируршки уклоњена слезина (која је око 15 пута веће од нормалне) детета са таласемијом. | |
| ICD-9-CM | 41.43, 41.5 |
| MeSH | D013156 |
| OPS-301 code | 5-413 |
Спленектомија је операција којом се уклања цела слезина, трбушни орган величине песнице који се налази испод левог реброг лука у близини желудца. Слезина је важан део одбрамбеног (имуног) система тела. Садржи бела крвна зрнца која уништавају бактерије и помажу телу да се бори против инфекција у многим болеснима. Такође помаже у уклањању или филтрирању старих црвених крвних зрнаца из циркулације тела.
Ако се уклони само део слезине, поступак се назива делимична спленектомија.
За разлику од неких других органа, попут јетре , слезина не расте (не регенерише се) након што је уклоњена.
До 30% људи има другу слезину (која се назива помоћна или акцесорна слезина). Она је обично веома мали, али може расти и функционисати када се уклони главна слезина. Ретко се овај део слезине може одвојити услед трауме, на пример након саобраћајне несреће. Међутим ако се слезина уклони, овај комад може да расте и функционише.
Велика већина спленектомија данас се изводи лапароскопским техникама. Важно је запамтити да спленектомију у великој мери треба резервисати само након што се користе нехируршки приступи за ублажавање примарног поремећаја који изазива спленомегалију и у случају хитних трауматских ситуација када се технике поштеде/спасавања слезине не могу безбедно применити. Лапароскопска спленектомија је безбедна и повезана је са смањеним боравком у болници. Штавише, ова процедура има предност у постоперативном преживљавању у поређењу са отвореним процедурама. Лапароскопска операција се може извести чак и код особа са масивном спленомегалијом.
Анализа Националне банке података о трауми открила је високу стопу неуспеха и продужени боравак у болници када су повреде слезине високог степена лечене конзервативно ( неоперативним третманом).[1]
Анатомија и физиологија[уреди | уреди извор]

Да би се успешно извршила спленектомија, важно је разумети анатомију слезине. Слезина се налази у левом горњем квадранту ттрбуха. Слезина лежи испод леве постеролатералне стране од 9. до 11. ребра. Слезину окружују желудац, панкреас, дебело црево и леви бубрег. Величина и тежина слезине могу варирати међу појединцима. У просеку, дужина, ширина и дебљина слезине су око 12 цм, 7 цм и 3 цм. Просечна тежина слезине је 150 грама.[2]
Слезина је причвршћена вишеструким лигаментима, укључујући гастроспленични лигамент и спленоренални лигамент. Гастроспленични лигамент се протеже од веће закривљености желуца до хилума слезине. Овај лигамент садржи кратке желучане артерије и леву гастроепиплоичну артерију. Спленоренални лигамент се протеже од предње површине левог бубрега до хилума слезине. Овај лигамент садржи артерије слезине.[3]
Артерија слезине, грана целијакије, је једина артерија снабдевач крвљу слезине. Артерија слезине иде дуж горње границе тела и репа панкреаса. Артерија слезине се затим рачва на кратку желудачну и леву гастроепиплоичну артерију, која снабдева стомак пре уласка у хилум слезине. Кратки желудац тада снабдева желудачни фундус, а лева гастроепиплоична артерија снабдева желудац дуж веће кривине. Венске притоке се спајају и формирају вену слезине на хилуму слезине; вена слезине путује иза панкреаса и спаја се са горњом мезентеричном веном иза врата панкреаса и формира порталну вену.[4][5]
Лимфати слезине се одводе у хилумне лимфне чворове и у ретропанкреасне лимфне чворове.[6]
Помоћне слезине су прилично честе. Приближно 10-30% особа има помоћне слезине. Најчешће се налазе на хилуму слезине.[7] Остале локације укључују реп панкреаса, гастроспленичне или спленореналне лигаменте, па чак и мезентеријум.[8]
Индикације[уреди | уреди извор]
Индикације за уклањање слезине могу бити:[9]
Повреде слезине[уреди | уреди извор]
Повреде која узрокује руптуру или напукнуће омотач слезине могу довести до унутрашњег крварења опасног по живот.[10] Уобичајени узроци руптуре слезине повезани са повредама укључују саобраћајне несреће и тешке ударце у трбух током контактних спортова, као што су фудбал или хокеј.[11] Одређена стања могу изазвати отицање слезине, чинећи овај орган крхкијим и подложнијим руптури.[12]
Болести слезине[уреди | уреди извор]
Болести као што су рак који укључује слезину или одређене болести које утичу на крвне ћелије или болест српастих ћелија, која може узроковати да се слезина скупи и престане да функционише (ауто-спленектомија), могу захтевати примену спленектомије.[13][14]
Поремећаји крви[уреди | уреди извор]
Најчешћи разлог за уклањање слезине повезан са болешћу је поремећај крви који се назива идиопатска тромбоцитопенична пурпура (ИТП). Ово је аутоимуно стање у којем антитела нападају тромбоците у крви. Како су тромбоцити потребни да би се крв згрушала, особа са УТП-ом изложена је ризику од крварења. Како је слезина укључена у стварање ових антитела и уклањање тромбоцита из крви, њено уклањање се ради како би се пацијенту помогло у лечењу овог стања.
Други уобичајени разлози изазвани поремећајима крви због којих ће можда требати уклањање слезине укључују:
- Наследна елиптоцитоза (овалоцитоза)
- Наследна несфероцитна хемолитичка анемија
- Наследна сфероцитоза
- Таласемија (медитеранска анемија или велика таласемија)
Болести крвних судова[уреди | уреди извор]
- Анеуризма у артерији слезине
- Крвни угрушак у крвним судовима слезине
Рак[уреди | уреди извор]
- Примарни карциноми слезине и карциноми који су се проширили на слезину[15]
- Леукемија, рак крви који погађа ћелије које помажу телу да се бори против инфекција.
- Одређене врсте лимфома, карцинома који погађа ћелије које помажу телу да се бори против инфекција (Хоџкинов лимфом, хронична лимфоцитна леукемија, дифузни велики Б-ћелијски лимфом, лимфом ћелијског плашта, еукемија власастих ћелија, лимфом маргиналне зоне слезине, Валденстромова макроглобулинемија[16])
Остало[уреди | уреди извор]
- Циста или апсцес (сакупљање гноја) у слезини
- Код инфекције Plasmodium malariae, деценијама након почетне инфекције може доћидопојаве спленомегалије. Па тако нпр.код маларије изазазване P vivax (након 3-7 година) и P falciparum (након око 1 године) инфекција постаје активна у краћим интервалима након почетне инфекције.
- Вирусне, бактеријске или паразитске инфекције.[17]
- Траума, као што је повреда услед саобраћајне несреће
Контраиндикације[уреди | уреди извор]
Не постоје апсолутне контраиндикације за извођење спленектомије. Међутим, постоје посебна разматрања која се морају узети у обзир пре извођења спленектомије, посебно код пацијената са спленомегалијом или хипертензијом порталне вене.
Када слезина пређе било где од 1000 до 2000 грама, лапароскопска спленектомија постаје тешка због ограниченог радног простора у обављању дисекције око околних структура, па чак и вађења узорка из абдомена. Студије су показале дуже оперативно време, већи губитак крви и чешћу конверзију на отварање за оне са спленомегалијом у поређењу са слезином нормалне величине.[18] Може се сматрати да емболизација артерије слезине смањује величину слезине да би се извршила лапароскопска спленектомија.[19]
Пацијенти са порталном хипертензијом су у опасности од крварења због присуства варикозитета једњака заједно са тромбоцитопенијом. Студије су показале дуже оперативно време, већи губитак крви и чешћу конверзију за отварање за ове особе.[20]
Врсте спленектомије[уреди | уреди извор]
Постоје два начина за извођење спленектомије: лапароскопска хирургија и отворена операција. Лапароскопија је мање инвазивна од отворене хирургије и обично доводи до мање бола, бржег опоравка и краћег боравка у болници.
Како не могу сви да имају лапароскопску операцију, коју методу ће изабрати лекар и његов лекар зависи од укупног здравља и величине пацијентове слезине (јер може бити тешко уклонити веома велику или отечену слезину помоћу лапароскопа). Код пацијенти који су гојазни или који имају ожиљно ткиво у пределу слезине од претходне операције можда неће моћи да се слезина уклони лапароскопски.
Лапароскопска спленектомија[уреди | уреди извор]

Лапароскопска спленектомија се ради помоћу лапароскопа, савитљивог инструмента са светлом и камером на крају. Хирург прави три или четири мала реза на трбуху и убацује лапароскоп кроз један од њих. Ово омогућава доктору да погледа у трбушни део и лоцира слезину. Кроз друге отворе пролазе различити медицински инструменти. Један од њих се користи за удувавање гаса угљен-диоксида у трбух, који гура оближње органе са пута кретања инструмената и даје хирургу више простора за рад. Хирург специјалним инструментима одваја слезину од околних структура и снабдевања крвљу тела, а затим је уклања кроз највећи хируршки отвор. Хируршки отвори се затварају стаплером или шавовима.
Отворена спленектомија[уреди | уреди извор]
Најчешће индикације за отворену спленектомију код одраслих су следеће:
- трауматска руптура слезине обично узрокована тупом или продорном траумом
- одложена руптура слезине.[21][22][23]
- спонтана руптура слезине (јавља се ретко).[24][25]
- крвне дискразије
Генерално, у хитним или трауматским ситуацијама, горњи средњи рез на трбуху је пожељнији за отворену спленектомију јер омогућава одличан преглед трбушне дупље, може се извести брзо и омогућава приступ за процену и збрињавање других потенцијално повређених органа или структура.
Код већине пацијената који су подвргнути спленектомији због хематолошког поремећаја, користи се лева субкостална инцизија, која почиње десно од средње трбушнелиније и наставља укосо и улево отприлике два прста испод ивице ребра.
Када се спленектомија ради због хематолошке болести, потребно је извршити темељно истраживање абдомена да би се потражила додатна слезина. Уобичајене локације помоћних слезина укључују хилум, гастроколичне и гастроспленичне лигаменте, већи оментум, мезентерични регион и пресакрални простор. Све додатна слезине се уклањају како би се спречило понављање идиопатске (имуне) тромбоцитопеничне пурпуре (ИТП).[26][27]
Делимична спленектомија[уреди | уреди извор]
Због значаја функција слезине, посебно имунолошке, делимична спленектомија се ради када је то могуће. Њом се постиже очување од 20 до 25% ткива слезине, што је довољно да се одржи имунолошка одбрамбена улога филтрације у слезини.
Код Гошеове болести, делимична спленектомија се изводи изоловањем и лигацијом сегментних крвних судова на захваћени сегментима, а затим ресекцијом сегмента. Затварање се постиже апроксимацијом паренхима слезине шавним материјалом и оменталним фластером, коришћењем хемостатског средства или применом уређаја за коагулацију аргонским снопом.[28]
Спленорафија се још увек користи за лечење малих раздеротина или других повреда које су локализоване на једном полу слезине. Обично се користе хоризонтални шавови попут оних на душеку. Оментум или локални хемостатски агенс (нпр фибрински лепак) може се користити као помоћно средство за хемостазу.[28]
Аутотрансплантација слезине[уреди | уреди извор]
Аутотрансплантација слезине се више не препоручује. Иако остаци слезине опстају, адекватна фагоцитоза инкапсулираних бактерија се губи као последица нарушавања нормалне анатомске васкуларизације.[28]
Постоперативни ток[уреди | уреди извор]
Колико ће пацијент дуго остати у болници зависи од тога коју врсту спленектомије је имао. Ако је имао отворену спленектомију, кући ће отићи у року од недељу дана. Они који су имали лапароскопску спленектомију обично се шаљу кући раније.
Након операције биће потребно око четири до шест недеља да се пацијент опорави од процедуре. Здравствени тим ће одредити пацијенту да ли мора привремено да избегавате било које друге активности, као што је вожња .
Реактивна тромбоцитоза након спленектомије је уобичајена појава, иако није јасно повезана са повећаним ризиком од ВТЕ. Једна кохорта је израчунала инциденцу секундарне тромбоцитозе након спленектомије на ~30%.[29] Ова реактивна тромбоцитоза обично достиже врхунац за 2-3 недеље, али може да траје месецима до годинама.[30] Једна проспективна кохортна студија која је процењивала ризик од тромбозе после абдоминалне хирургије открила је да пацијенти са спленектомијом имају већу стопу постоперативне ВТЕ од других абдоминалних операција, међутим није било статистичке корелације између присуства реактивне тромбоцитозе и ВТЕ.[31]
Појава грознице неколико дана након спленектомије може бити последица поновног појављивања маларије. Ово треба сматрати узроком грознице код пацијената који су живели у областима које су обично повезане са маларијом и код особа које злоупотребљавају интравенске (ИВ) лекове који деле игле.
Компликације[уреди | уреди извор]
Иако пацијент може да живи без слезине, ипак, пошто слезина игра кључну улогу у способности тела да се бори против бактерија, живот без овог органа повећава вероватноћу да ће се развити инфекције, посебно оне опасне као што су нпр. оне изазване бактеријама Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae. Ове бактерије изазивају тешку упалу плућа, менингитис и друге озбиљне инфекције. Вакцинације за покривање ових бактерија у идеалном случају треболо би да се примени код ових пацијената око две недеље пре планиране операције или отприлике две недеље након хитне операције.[32]
Инфекције након уклањања слезине обично се брзо развијају и чине особу тешко болесним. Спадају у тешке инфекције јер узрокују смрт у скоро 50% случајева. Деца млађа од 5 година и особе којима је слезина уклоњена у последње две године имају највећу шансу за развој ових инфекција опасних по живот.
Остале компликације повезане са спленектомијом укључују:
- Крвни угрушак у вени који носи крв у јетру
- Хернија на месту реза
- Инфекција на месту реза
- Упала панкреаса ( панкреатитис )
- Колапс плућа
- Повреда панкреаса, желуца и дебелог црева
Компликације у односу на време јављања[уреди | уреди извор]
Ране постоперативне компликације
Ране постоперативне компликације укључују:
- плућне компликације (ателектаза до пнеумоније),
- субфренични апсцес,
- илеус,
- тромбозу порталне вене,[33]
- тромбоцитозу ,
- тромботичке компликације,[34]
- компликације на ранама (хематоми, сероми и инфекције ране).
Касне постоперативне компликације
Касне постоперативне компликације укључују:
- спленозу
- сепсу након спленектомије ( која се такође назива и постпленектомична преовладавајућа инфекција.[33][35][36]
- каснији развој хроничне тромбоемболијске плућне хипертензије,[37] вероватно због смањеног клиренса ретикулоендотелних ћелија што доводи до повишених нивоа микрочестица након спленектомије; повећани нивои циркулишућих микрочестица су повезани са тромбоемболизмом и плућном хипертензијом на начин који зависи од дозе.
Извори[уреди | уреди извор]
- ^ Watson, Gregory A.; Rosengart, Matthew R.; Zenati, Mazen S.; Tsung, Allan; Forsythe, Raquel M.; Peitzman, Andrew B.; Harbrecht, Brian G. (2006). „Nonoperative Management of Severe Blunt Splenic Injury: Are We Getting Better?”. The Journal of Trauma: Injury, Infection, and Critical Care. 61 (5): 1113—1119. ISSN 0022-5282. doi:10.1097/01.ta.0000241363.97619.d6.
- ^ Eichner, Edward R. (1979). „Splenic function: Normal, too much and too little”. The American Journal of Medicine. 66 (2): 311—320. ISSN 0002-9343. doi:10.1016/0002-9343(79)90554-0.
- ^ Cesta, Mark F. (2006). „Normal structure, function, and histology of the spleen”. Toxicologic Pathology. 34 (5): 455—465. ISSN 0192-6233. PMID 17067939. S2CID 39791978. doi:10.1080/01926230600867743.
- ^ Susan Standring, ур. (2009) [1858]. Gray's anatomy: The Anatomical Basis of Clinical Practice, Expert Consult. illustrated by Richard E. M. Moore (40 изд.). Churchill Livingstone. ISBN 978-0-443-06684-9.
- ^ Гордана Теофиловски-Парапид, Александар Маликовић (2007). Анатомија човека: за студенте Фармацеутског факултета. Београд. ISBN 978-86-907009-1-2.
- ^ Skandalakis, Panagiotis N.; Colborn, Gene L.; Skandalakis, Lee John; Richardson, Daniel Dale; Mitchell, William E.; Skandalakis, John E. (1993). „The Surgical Anatomy of the Spleen”. Surgical Clinics of North America. 73 (4): 747—768. ISSN 0039-6109. doi:10.1016/s0039-6109(16)46083-4.
- ^ Mohammadi, Shabnam; Hedjazi, Arya; Sajjadian, Maryam; Ghrobi, Naser; Moghadam, Maliheh; Mohammadi, Maryam (2016). „Accessory Spleen in the Splenic Hilum: a Cadaveric Study with Clinical Significance”. Medical Archives. 70 (5): 389. ISSN 0350-199X. doi:10.5455/medarh.2016.70.389-391.
- ^ Yildiz, Adalet Elcin; Ariyurek, Macit Orhan; Karcaaltincaba, Musturay (2013). „Splenic Anomalies of Shape, Size, and Location: Pictorial Essay”. The Scientific World Journal. 2013: 1—9. ISSN 1537-744X. doi:10.1155/2013/321810.
- ^ Weledji, Elroy P. (2014). „Benefits and risks of splenectomy”. International Journal of Surgery. 12 (2): 113—119. ISSN 1743-9191. doi:10.1016/j.ijsu.2013.11.017.
- ^ Bajec, Đ. (1995) Slezina. u: Dragović M., Gerzić Z. [ur.] Osnovi hirurgije, Beograd: Medicinski fakultet, str. 346-357
- ^ Weigelt, J.A., Klein, J. (1991) Mechanism of injury. u: Mancini M.E., Klein J. [ur.] Decision making in trauma management: A multidisciplinary approach, St. Louis, MO, itd: Mosby Yearbook, str. 1-4
- ^ Sijacki, Ana; Gregoric, Pavle; Bajec, Djordje; Atanasijevic, Tatjana; Radibratovic, Srdjan (2002). „Povrede slezine i mortalitet u politraumi”. Acta chirurgica Iugoslavica. 49 (3): 63—65. ISSN 0354-950X. doi:10.2298/aci0203063s.
- ^ Janjić, T., Ivanović, N., & Kmezić, S. (2009). Apsces slezine - analiza kliničke slike, dijagnostike i terapije kod pacijenata lečenih na institutu za bolesti digestivnog sistema KCS u periodu 1996-2009.godine. Medicinski podmladak, 60(1-2), 83-88.
- ^ Yeung E, Hugh TB, Rainer S. Inflammatory pseudotumour of the spleen. Aust N Z J Surg 1996; 66(7): 492–3.
- ^ Aru, G. M.; Abramowsky, C. R.; Ricketts, R. R. (1997). „Inflammatory pseudotumor of the scospleen in a young child”. Pediatric Surgery International. 12 (4): 299—301. ISSN 0179-0358. doi:10.1007/bf01372155.
- ^ „Валденстромова макроглобулинемија (ВМ)”. Lymphoma Australia (на језику: српски). Приступљено 2023-11-29.
- ^ Moriyama S, Inayoshi A, Kurano R. Inflammatory pseudotumor of the spleen: report of a case. Surg Today 2000; 30(10): 942–6.
- ^ Heniford, B. Todd; Park, Adrian; Walsh, R. Matthew; Kercher, Kent W.; Matthews, Brent D.; Frenette, Gary; Sing, Ronald F. (2001). „Laparoscopic Splenectomy in Patients with Normal-Sized Spleens versus Splenomegaly: Does Size Matter?”. The American Surgeon. 67 (9): 854—858. ISSN 0003-1348. doi:10.1177/000313480106700908.
- ^ Iwase, Kazuhiro; Higaki, Jun; Yoon, Hyung-Eun; Mikata, Shoki; Miyazaki, Minoru; Nishitani, Akiko; Hori, Shinichi; Kamiike, Wataru (2002). „Splenic Artery Embolization Using Contour Emboli Before Laparoscopic or Laparoscopically Assisted Splenectomy”. Surgical Laparoscopy, Endoscopy & Percutaneous Techniques. 12 (5): 331—336. ISSN 1530-4515. doi:10.1097/00129689-200210000-00005.
- ^ Cobb, W. S.; Heniford, B. T.; Burns, J. M.; Carbonell, A. M.; Matthews, B. D.; Kercher, K. W. (2004-12-23). „Cirrhosis is not a contraindication to laparoscopic surgery”. Surgical Endoscopy. 19 (3): 418—423. ISSN 0930-2794. doi:10.1007/s00464-004-8722-3.
- ^ Theodoropoulos, John; Krecioch, Piotr; Myrick, Steven; Atkins, Robert (2010-03-09). „Delayed presentation of a splenic injury after colonoscopy: a diagnostic challenge”. International Journal of Colorectal Disease. 25 (8): 1033—1034. ISSN 0179-1958. doi:10.1007/s00384-010-0918-5.
- ^ Crawford, Robert S.; Tabbara, Malek; Sheridan, Robert; Spaniolas, Konstantinos; Velmahos, George C. (2007). „Early discharge after nonoperative management for splenic injuries: increased patient risk caused by late failure?”. Surgery. 142 (3): 337—342. ISSN 0039-6060. doi:10.1016/j.surg.2007.05.003.
- ^ KENDALLMCNABNEY, W (1988). „KL Mattox, EE Moore and DV Feliciano, Editors, Trauma, Appleton and Lange (1988).”. Annals of Emergency Medicine. 17 (12): 1362—1363. ISSN 0196-0644. doi:10.1016/s0196-0644(88)80378-0.
- ^ Wang, Chenhong; Tu, Xinzhi; Li, Shengli; Luo, Guoyang; Norwitz, Errol R. (2011). „Spontaneous Rupture of the Spleen: A Rare but Serious Case of Acute Abdominal Pain in Pregnancy”. The Journal of Emergency Medicine. 41 (5): 503—506. ISSN 0736-4679. doi:10.1016/j.jemermed.2010.05.075.
- ^ Renzulli, P; Hostettler, A; Schoepfer, A M; Gloor, B; Candinas, D (2009-09-28). „Systematic review of atraumatic splenic rupture”. British Journal of Surgery. 96 (10): 1114—1121. ISSN 0007-1323. doi:10.1002/bjs.6737.
- ^ Cines, Douglas B.; Blanchette, Victor S. (2002-03-28). „Immune Thrombocytopenic Purpura”. New England Journal of Medicine. 346 (13): 995—1008. ISSN 0028-4793. doi:10.1056/nejmra010501.
- ^ Bancewicz, J (2002). „Mastery of surgery. 4th ed. R. J. Baker and J. E. Fischer (eds) 285 × 215 mm. Pp. 2448. Illustrated. 2001. Philadelphia, Pennsylvania: Lippincott Williams and Wilkins. US$359·00”. British Journal of Surgery. 89 (5): 630—630. ISSN 0007-1323. doi:10.1046/j.1365-2168.2002.02093_2.x.
- ^ а б в „Open Splenectomy Technique: Open Splenectomy, Partial Splenectomy and Splenorrhaphy, Complications”. emedicine.medscape.com. Приступљено 2023-11-29.
- ^ Vannucchi AM, Barbui T. Thrombocytosis and thrombosis. Hematology Am Soc Hematol Educ Program. 2007. 363-70.
- ^ Khan PN, Nair RJ, Olivares J, Tingle LE, Li Z. Postsplenectomy reactive thrombocytosis. Proc (Bayl Univ Med Cent). 2009 Jan. 22 (1):9-12.
- ^ Lee DH, Barmparas G, Fierro N, Sun BJ, Ashrafian S, Li T, et al. Splenectomy is associated with a higher risk for venous thromboembolism: A prospective cohort study. Int J Surg. 2015 Dec. 24 (Pt A):27-32.
- ^ Ruutu, T.; Teerenhovi, L.; Vuorinen, E.; Ikkala, E.; Vuopio, P. (1982). „Spontaneous Remission in Acute Myeloid Leukaemia”. Acta Haematologica. 67 (3): 211—213. ISSN 0001-5792. doi:10.1159/000207058.
- ^ а б Winslow, Emily R; Brunt, L.Michael; Drebin, Jeffery A; Soper, Nathaniel J; Klingensmith, Mary E (2002). „Portal vein thrombosis after splenectomy”. The American Journal of Surgery. 184 (6): 631—635. ISSN 0002-9610. doi:10.1016/s0002-9610(02)01095-4.
- ^ Szasz, Peter; Ardestani, Ali; Shoji, Brent T.; Brooks, David C.; Tavakkoli, Ali (2019-07-29). „Predicting venous thrombosis in patients undergoing elective splenectomy”. Surgical Endoscopy. 34 (5): 2191—2196. ISSN 0930-2794. doi:10.1007/s00464-019-07007-2.
- ^ Bisharat, N.; Omari, H.; Lavi, I.; Raz, R. (2001). „Risk of Infection and Death Among Post-splenectomy Patients”. Journal of Infection. 43 (3): 182—186. ISSN 0163-4453. doi:10.1053/jinf.2001.0904.
- ^ Okabayashi, Takehiro; Hanazaki, Kazuhiro (2008). „Overwhelming postsplenectomy infection syndrome in adults - A clinically preventable disease”. World Journal of Gastroenterology. 14 (2): 176. ISSN 1007-9327. doi:10.3748/wjg.14.176.
- ^ Kimmig, Lucas M.; Palevsky, Harold I. (2016). „Review of the Association between Splenectomy and Chronic Thromboembolic Pulmonary Hypertension”. Annals of the American Thoracic Society. 13 (6): 945—954. ISSN 2329-6933. doi:10.1513/annalsats.201512-826fr.
Спољашње везе[уреди | уреди извор]
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
