Катетеризација аксиларних вена
| Катетеризација аксиларних вена | |
|---|---|
 Катетеризација аксиларних вена | |
| MeSH | D002405 |
Катетеризација аксиларних вена једна је неколико анатомских приступних тачака и метода за добијање централног венског приступа. Пошто се приступи горњем делу тела генерално сматрају чистијим од бутних (због мање вероватноће да ће места на горњем делу тела бити контаминирана), кардиолози, хирурзи и анестезиолози су их дуго фаворизовали.
Код овог поступка игла улази у аксиларну вену на бочној ивици првог ребра. Жица за вођење се затим провлачи кроз иглу у крвни суд и прати да ли глатко пролази кроз аксиларне и субклавијске вене до горње шупље вене (ГШВ), десне преткоморе срца и, коначно, до нивоа у доњој шупљој вени (ДШВ) испод дијафрагме (пречаге).[1]
Опште информације[уреди | уреди извор]
Аксиларне, цефаличне и субклавијске вене, као и унутрашње и спољашње југуларне вене, коришћене су за добијање централног приступа за постављање електрода пејсмејкера или дефибрилатора или централних венских линија.[2]
Аксиларна вена је постала омиљени канал за постављање електрода за пејсинг и дефибрилацију из неколико разлога. За разлику од цефаличне вене и спољашњих југуларних вена, аксиларна вена је скоро увек довољно велика да може да прими више електрода за пејсинг. У поређењу са субклавијалном веном, аксиларна вена којој се правилно приступа има мање акутни ток. Ово потенцијално смањује механички стрес на имплантираним електродама или катетерима и, стога, резултује мањом инциденцом механичког отказивања електроде или оклузије катетера.[3]
Убедљиви докази су имплицирали инфраклавикуларни мускулотендинозни комплекс у механичко отказивање електроде и оклузију субклавијских катетера.[4][5]
Додатно, субклавијски приступ долази са ризиком од ненамерног приступа некомпресибилној субклавијској артерији и потенцијалом повећаног механичког напрезања на електроди или сталном катетеру због преласка субклавиусног мишића и клавипекторалне фасције. Коначно, употреба аксиларног система, за разлику од употребе југуларног система, не захтева тунелирање електрода изнад или испод кључне кости.
Индикације[уреди | уреди извор]
Индикације за катетеризацију аксиларних вена укључују следеће:[6]
- Отежан или немогућ приступ венама на рукама
- Постављање електрода за пејсинг или дефибрилацију
- Централни венски приступ за испоруку лекова или течности
- Постављање катетера за дијализу
- Постављање привремених жица за пејсинг или катетера плућне артерије.
Контраиндикације[уреди | уреди извор]
- Апсолутне контраиндикације
За катетеризацију аксиларних вена апсолутне контраиндикације укључују следеће:[7]
- Ипсилатерална радикална ресекција лимфних чворова
- Ипсилатерални лимфедем
- Хронични или текући ипсилатерални целулитис
- Позната оклузија ипсилатералног венског система
- Релативне контраиндикације
За катетеризацију аксиларних вена релативне контраиндикације укључују следеће:[7]
- Ипсилатерална артериовенска фистула
- Ипсилатерална мастектомија
- Коагулопатије због могућег развоја хематома и крвављења
- Скорашња имплантација пејсмејкера или унутрашњег дефибрилатора.[а]
Поступак[уреди | уреди извор]
Релевантна анатомија[уреди | уреди извор]
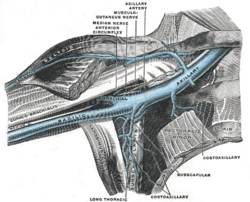
Када је пацијент правилно постављен процена анатомије површине је од помоћи, не само за лоцирање вене, већ и за планирање локације реза ако је циљ катетеризације имплантација пејсмејкера или имплантабилног кардиовертера дефибрилатора.[1][9]
Претходно се палпацијом лоцира доња клавикуларна ивица, коракоидни наставак и делтопекторални жлеб. Поред тога, палпира се пулс аксиларне артерије (код мршавих пацијената, ово се може лако проценити у инфраклавикуларној јами).[1]
Иако је анатомија површине аксиле несумњиво важна, ови оријентири могу да доведу у заблуду, посебно код крупнијих пацијената. Код неких пацијената, посебно старијих и оних са хроничном опструктивном болешћу плућа (ХОБП),[10] клавикула је често померена према горе и не може се нужно користити као оријентир. Неопходно је запамтити да је однос аксиларне вене према првом ребру сталан, а не према кључној кости или анатомији површине.[11] Ово познавање анатомије може помоћи да се избегне ненамерна артеријска пункција код коришћења кључне кости као оријентира.
Многи аутори преферирају прво да се идентификује анатомије површине, а затим да се положе игла и шприц на површину коже преко предвиђеног тока пункције и изврши флуороскопско снимање. Овом техником може да се избегне стварање поткожног џепа који је превише удаљен од предвиђеног места за приступ.
Приступ вођен флуороскопијом[уреди | уреди извор]
Када се идентификује површина и флуороскопска анатомија, након припреме оперативног поља, у локалној анестезији, прави се рез све до нивоа препекторалне фасције. На овом нивоу прави се џеп довољно велик да прими уређај који ће се имплантирати. Пре него што усмери пажња на приступ вени неопходно је обезбедитити хемостазу
Да би се приступило вени, иглу се помера под флуороскопом ка највећој кривини првог ребра. Одржавањем релативно стрмог угла (45-70°), могућност проласка преко ребра и уласка у плеурални простор је минимална. Као мера предострожности против пнеумоторакса, не померати иглу даље од медијалне границе првог ребра. Ако игл у вену није ушла при првом покушају, извући иглу, и преусмерити је и поново пласирати на сличан начин.
Када игла прође испод кључне кости, ако се уђе у субклавијалну артерију, она није компресибилна. Пошто аксиларне и субклавијске артерије леже у горњем или цефаладном односу према одговарајућим венама, преусмеравање игле у више цефаладном правцу треба да се врши постепено, поступно.
Када се уђе у вену, уклања се шприц са игле и кроз њу провлаћи жица за вођење у посуду. У овом тренутку, брзо померати флуороскопску слику до нивоа дијафрагме да би се потврдило да жица за вођење пролази до доње шупље вене испод дијафрагме (унутар сенке јетре); ово потврђује да је приступ венски а не артеријски и помаже да смо сигурни да омотач није ненамерно стављен у аксиларну артерију. Посматрање тока жице за навођење такође може упозорити оператера на присуство венских аномалија као што је перзистентна лева горња шупља вена.
Пацијенти који захтевају централну венску канулацију су често прилично болесни и могу имати значајне поремећаје оксигенације, као и патологију срчаних залистака. Сходно томе, не може се увек ослонити на боју крви да би се разликовала венска од артеријске крви. Поред тога, пацијенти са израженом трикуспидалном регургитацијом могу показати пулсирајући проток у аксиларној вени.[12]
Када се потврди венски приступ, игла се уклања и поставља се омотач и дилататор преко жице за навођење.
Ако је улазак у вену тежак, може се предузети неколико корака да се процес олакша. Ако је потешкоћа вероватно због незгодног приступног угла јер је џеп превише бочан у односу на приступну тачку, игла се може преусмерити да приступи вени, преко другог ребра, али је усмерено ка области где друго и треће ребро прекривају једно друго на флуороскопској слици.
Ако потешкоћа није због приступног угла, може се применити интравенски (ИВ) контраст да би се добио приступ. то се ради убризгавањем мале количину радиоконтрастног материјала (обично 10 мЛ) у ипсилатералну руку. Одмах следите снажно испирање. Приступ се може добити у реалном времену док је контраст још увек видљив путем флуороскопије унутар лумена; алтернативно, флуороскопска слика вене испуњене контрастом може се сачувати као мапа пута.[13]
Напомене[уреди | уреди извор]
Извори[уреди | уреди извор]
- ^ а б в „Axillary Vein Catheterization Technique: Fluoroscopy-Guided Access, Ultrasound-Guided Access, Blind Access”. emedicine.medscape.com. Приступљено 2022-01-14.
- ^ „Axillary Vein Catheterization: Background, Indications, Contraindications”. 2021-10-16.
- ^ McWilliams MJ, Civello KC, Minna K, et al. Axillary vein puncture access causes a unique lead failure mechanism. Heart Rhythm. 2005 May. 2 (5 Suppl):S242.
- ^ Magney JE, Flynn DM, Parsons JA, Staplin DH, Chin-Purcell MV, Milstein S, et al. Anatomical mechanisms explaining damage to pacemaker leads, defibrillator leads, and failure of central venous catheters adjacent to the sternoclavicular joint. Pacing Clin Electrophysiol. 1993 Mar. 16 (3 Pt 1):445-57.
- ^ Magney JE, Parsons JA, Flynn DM, Hunter DW. Pacemaker and defibrillator lead entrapment: case studies. Pacing Clin Electrophysiol. 1995 Aug. 18 (8):1509-17.
- ^ „Axillary Vein Catheterization: Background, Indications, Contraindications”. 2021-10-16.
- ^ а б „Axillary Vein Catheterization: Background, Indications, Contraindications”. 2021-10-16.
- ^ Reich D, Alexander C, Mittnacht M, Manecke G,Kaplan J. Monitoring of the heart and vascular system. In Kaplan´s cardiac anesthesia: the echo era. 6th ed. Elsevier Inc. 416-451
- ^ „Pacemakers and Implantable Cardioverter-Defibrillators: Practice Essentials, Overview, Evolution of the ICD”. 2021-10-17.
- ^ „Chronic Obstructive Pulmonary Disease (COPD): Practice Essentials, Background, Pathophysiology”. 2022-01-11.
- ^ Jaques PF, Campbell WE, Dumbleton S, Mauro MA. The first rib as a fluoroscopic marker for subclavian vein access. J Vasc Interv Radiol. 1995 Jul-Aug. 6 (4):619-22.
- ^ „Tricuspid Regurgitation: Background, Anatomy, Pathophysiology”. 2021-11-05.
- ^ Chun HJ, Byun JY, Yoo SS, Choi BG. Tourniquet application to facilitate axillary venous access in percutaneous central venous catheterization. Radiology. 2003 Mar. 226 (3):918-20. [Medline].
- ^ Reich D, Alexander C, Mittnacht M, Manecke G,Kaplan J. Monitoring of the heart and vascular system. In Kaplan´s cardiac anesthesia: the echo era. 6th ed. Elsevier Inc. 416-451
Спољашње везе[уреди | уреди извор]
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
