Рак жучних канала
| Рак жучних канала | |
|---|---|
| Синоними | Cholangiocarcinoma, bile duct cancer, cancer of the bile duct |
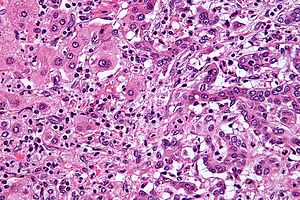 | |
| Микрографија интрахепатичног холангиокарцинома (десно од слике) поред нормалних ћелија јетре (лево на слици) | |
| Класификација и спољашњи ресурси | |
| Специјалност | онкологија, гастроентерологија |
| Patient UK | Рак жучних канала |
Рак жучних канала или холангиокарцином врста је гастроинтестиналног рака који се налази било где у жучним каналима (малим цевчицама које повезују различите органе дигестивног система).[1] Колико је озбиљан рак жучних канала зависи од његове локализације у жучним каналима, величине, да ли се проширио и општег здравственог стања болесника.[2]
Епидемиологија[уреди | уреди извор]
Холангиокарцином је релативно редак рак. Процењује се да чини око 3% карцинома гастроинтестиналног тракта.Други је најчешћи рак јетре после хепатоцелуларног карцинома.[3]
Инциденција болести расте са годинама, обично се дијагностикује код особа старијих од 65 година . Болест је ретка код пацијената млађих од 40 година. Холангиокарцином је чешћи код мушкараца него код жена.[3]

| Држава | ИХ (М/Ж) | ЕХ (М/Ж) |
|---|---|---|
| САД | 0,60 / 0,43 | 0,70 / 0,87 |
| Јапан | 0,23 / 0,10 | 5,87 / 5,20 |
| Аустралија | 0,70 / 0,53 | 0,90 / 1,23 |
| Енглеска и Велс | 0,83 / 0,63 | 0,43 / 0,60 |
| Шкотска | 1,17 / 1,00 | 0,60 / 0,73 |
| Француска | 0,27 / 0,20 | 1,20 / 1,37 |
| Италија | 0,13 / 0,13 | 2.10 / 2.60 |
Инциденца холангиокарцинома у великој мери варира од географске дистрибуције, у распону од 0,2–96/100.000 код мушкараца и 0,1–38/100.000 код жена. Болест је најчешћа у земљама источне Азије, а највећи ризик је у северном делу Тајланда, који је скоро 100 пута већи него у западним земљама. Кина, Кореја и Јапан су такође под високим ризиком.[3]
Бројне студије доказују растућу инциденцију овог карцинома последњих деценија. Узлазни тренд је приметан у земљама Северне Америке, Европе, Азије и Аустралије . Разлози за ову појаву су нејасни. Ово може бити делимично због напретка у техникама снимања за тачну дијагнозу, иако се инциденција неких фактора ризика, као што је ХИВ инфекција, такође повећала током овог временског периода.[3]
Етиопатогенеза[уреди | уреди извор]
Холангиокарциноми настају из интрахепатичног или екстрахепатичног билијарног епитела. Више од 90% су аденокарциноми, а остатак су тумори сквамозних ћелија.
Етиологија већине карцинома жучних канала остаје неутврђена. Претпоставља се да дуготрајна упала, као код примарног склерозирајућег холангитиса или хроничне паразитске инфекције, та стања која играју улогу изазивањем хиперплазије, ћелијске пролиферације и, на крају, малигне трансформације.[4]
Интрахепатични холангиокарцином може бити повезан и са хроничним улцерозним колитисом и хроничним холециститисом.
Холангиокарциноми имају тенденцију да расту споро и да се инфилтрирају у зидове канала, сецирајући дуж равни ткива. Локално проширење се јавља у јетри и регионалним лимфним чворовима и панкреакодуоденалном систему. Може доћи и до инфекције која угрожава живот (холангитис) и захтева хитну антибиотску интервенцију и агресивну билијарну дренажу.

Фактори ризика[уреди | уреди извор]
Тачан узрок рака жучних калана није познат, али се зна да је вероватноћа да се добије рак ако је особа старија од 65 година или болује од одређених медицинских стања, као што су:
- абнормални жучни канали,
- дуготрајно отицање црева (улцерозни колитис ) или жучних путева,
- паразит у јетри (јетрени метиљи),[5]
- камен у жучним каналима,
- цироза јетре
- гојазност.[6]
Клиничка слика[уреди | уреди извор]

Рак жучних канала понекад нема никаквих симптоме или је симптоме тешко уочити. Ако је клиничка слика болести манифестни главни симптоми рака жучних канала могу укључивати:
- жутицу, пробојеност жучним бојама коже и/или беоњаче очију
- свраб коже,
- тамнија боја мокрће,
- блеђи измет него обично
- губитак апетита или губитак тежине без дијете,
- општа слабост, осећај умора или недостатак енергије
- висока температура, или осећај грознице
- бол у трбуху
Жутица је најчешћа манифестација рака жучних путева и, генерално, најбоље се открива на директној сунчевој светлости. Опструкција и накнадна холестаза обично се јављају рано ако се тумор налази у заједничком жучном каналу или заједничком јетреном каналу. Жутица се често јавља касније код перихиларних или интрахепатичних тумора и често је маркер узнапредовале болести. Вишак коњугованог билирубина је повезан са билирубинуријом и ахоличном столицом.[7]
Пруритусу обично претходи жутица, али свраб може бити почетни симптом холангиокарцинома. Пруритус може бити повезан са циркулишућим жучним киселинама.
Губитак тежине је променљив налаз. Може бити присутан код једне трећине пацијената у време постављања дијагнозе.
Бол у стомаку је релативно чест код узнапредовале болести. Често се описује као туп бол у десном горњем квадранту.
Дијагноза[уреди | уреди извор]
Физички налаз[уреди | уреди извор]
Ако се холангиокарцином налази дистално од отвора цистичног канала, пацијент може имати опипљиву жучну кесу, што је уобичајено познато као Курвоазијеов знак.[8]
Абдоминална маса или палпабилна лимфаденопатија су неуобичајени, али хепатомегалија се може приметити код чак 25% пацијената.
Лабораторијски тестови[уреди | уреди извор]
- Екстрахепатична холестаза се огледа у повишеним нивоима коњугованог (директног) билирубина, алкалне фосфатазе и гама-глутамилтрансферазе (ГГТ).
- Нивои аминотрансфераза (аспартат аминотрансферазе [АСТ], аланин аминотрансферазе [АЛТ]) могу бити нормални или минимално повишени.
- Биохемијски тестови функције јетре (албумин, протромбинско време [ПТ]) су нормални у раној болести; са продуженом опструкцијом, ПТ може постати повишен због малапсорпције витамина К.
- Хиперкалцемија се може јавити повремено у одсуству остеолитичких метастаза.
Сликовне методе[уреди | уреди извор]

Ултразвук или компјутеризована томографија (ЦТ) се изводи на почетку болести, а затим следи неки од облик холангиографије. Ултразвук може показати проширење жучних канала и веће хиларне лезије, а ендоскопска ултрасонографија (ЕУС) омогућава и визуализацију жучних канала и процену чворова.[8]
Методе[уреди | уреди извор]
- Ендоскопска ретроградна холангиопанкреатографија (ЕРЦП) показује место опструкције, искључује ампуларну патологију и омогућава прикупљање узорака за хистолошке студије. Палијативно стентирање за ублажавање билијарне опструкције може се извршити у време процене.
- Перкутана трансхепатична холангиографија (ПТЦ) може омогућити приступ проксималним лезијама са опструкцијом и десног и левог хепатичног канала, омогућавајући прикупљање материјала за цитолошке студије и извођење дренаже.
- ЦТ- или ултразвучно вођена аспирација иглом, ако је присутна масовна лезија
- Аспирација танком иглом вођена ЕУС-ом има већу осетљивост за откривање малигнитета него ЕРЦП са цитологијом четкице, али има потенцијал за засејавање тумора.
Диференцијалнa дијагнозa[уреди | уреди извор]
Диференцијално дијагностички треба имати у виду следеће болести и стања:[9]
- стриктура (сужење) жучних канала
- тумори жучних канала
- билијарна болест
- опструкција жучи
- холангитис
- акутни холециститис
- холедохоциститис
- камен у жучи (холелитијаза)
Терапија[уреди | уреди извор]
Рак жучних канала се често лечи, мада је успех терапије понекад ограничен:[8]
- величином и типом рака жучних канала,
- локализацијом рака
- метастазама
- општим здрављем болесника
Терапија може укључивати операцију, хемотерапију, радиотерапију и палијативно лечење.
Операција за уклањање рака жучних канала[уреди | уреди извор]
Ако се рак жучних канала открије рано и није се проширио, оперативно он може да се уклони.
Ово обично укључује уклањање целог или делова жучног канала, као и делова других органа или лимфних чворова око њега (који су део имунолошког система болесниковог тела).
Операција која помаже у контроли симптома рака жучних канала[уреди | уреди извор]
Ако се рак проширио предалеко и не може се уклонити, оперативно се могу умањити неки симптоми рака жучних канала. Ово може укључивати операцију за:
- деблокаду жучни канал или спречавање њиховог зачепљење, што помаже код жутице
- деблокаду првог дела танког црева или спречавање његовог зачепљења, што помаже код мучнине
- заобилажење зачепљење жучног канала или танког црева, што помаже код жутице и осећаја мучнине
Циљ ових операција је да побољшају симптоме и помогну да болесник живи дуже, а не да излечи рак.
Хемотерапија[уреди | уреди извор]
Хемотерапија, која користи лекове за убијање ћелија рака, може се применити за рак жучних канала уследећим случајевима:
- након операције да се организам ослободи било каквог преосталог рака и спречи да се рак поново врати
- да се рак смањи и да се побољшју симптоми ако је операција контраиндикована
- у комбинацији са радиотерапијом (хеморадиотерапија)
Радиотерапија[уреди | уреди извор]
Радиотерапија која користи високоенергетске зраке радијације да убије ћелије рака често се користи за лечење рака жучних канала у следећим стањма
- након операције како би се зауставио повратак рака
- да помогне у контроли и побољшању симптома узнапредовалог рака
- заједно са хемотерапијом (хеморадиотерапија)
Палијативно лечење[уреди | уреди извор]
Циљ палијативног лечења је побољшање квалитета живота пацијената и ублажавање мучних симптома болести, посебно свраба, жутице и бола (који се лечи неопиоидним и опиоидним аналгетицима).
Често је неопходна дренажа жучних канала да би се смањила тежина жутице и свраба, изазвана стазом жучи. Смањење задржавања жучи у жучним каналима може се постићи:
- ендоскопским постављањем стента у жучне канале,
- перкутаном дренажом
- операцијом.
Извори[уреди | уреди извор]
- ^ Razumilava N, Gores GJ. Cholangiocarcinoma. Lancet. 2014 Jun 21. 383 (9935):2168-79.
- ^ Rizvi S, Khan SA, Hallemeier CL, Kelley RK, Gores GJ. Cholangiocarcinoma - evolving concepts and therapeutic strategies. Nat Rev Clin Oncol. 2018 Feb. 15 (2):95-111.
- ^ а б в г „Cancer Facts & Figures 2022| American Cancer Society”. www.cancer.org (на језику: енглески). Приступљено 2023-01-22.
- ^ „Cholangiocarcinoma: Pathophysiology, Epidemiology”. emedicine.medscape.com. 2022-10-11.
- ^ Kim TS, Pak JH, Kim JB, Bahk YY. Clonorchis sinensis, an Oriental Liver Fluke, as a Human Biological Agent (Carcinogen) of Cholangiocarcinoma: A Brief Review. BMB Rep. 2016 Jul 7.
- ^ Li JS, Han TJ, Jing N, Li L, Zhang XH, Ma FZ, et al. Obesity and the risk of cholangiocarcinoma: a meta-analysis. Tumour Biol. 2014 Apr 13.
- ^ „Cholangiocarcinoma Clinical Presentation: History, Physical, Causes”. emedicine.medscape.com. Приступљено 2023-01-22.
- ^ а б в Doherty B, Nambudiri VE, Palmer WC. Update on the Diagnosis and Treatment of Cholangiocarcinoma. Curr Gastroenterol Rep. 2017 Jan. 19 (1):2.
- ^ „Cholangiocarcinoma Differential Diagnoses”. emedicine.medscape.com. Приступљено 2023-01-22.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
