Акутно оштећење кичмене мождине
| Акутно оштећење кичмене мождине | |
|---|---|
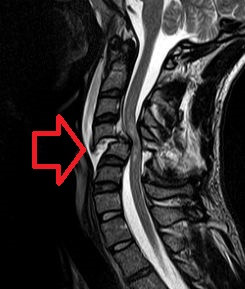 | |
| МРИ прелома са дислокацијом прчљена и компресиом кичмене мождине | |
| Специјалности | Неурохирургија |
| Типови | Комплена, парцијална.[1] |
| Дијагностички метод | Клинички симптоми и сликовне метоте[1] |
| Лечење | Конзервативни и хируршки[1] |
| Фреквенција | 12.000 случајева годишње у САД[2] |
Акутно оштећење кичмене мождине (АОКМ) су трансекције кичмене мождине, које могу бити компленте и парцијалне.[3] Код комплетног облика оштећене су све структуре одређених сегмената кичмене мождине, док су код парцијалног оштећења захваћене само одређене структуре у трансверзалним нивоима кичмене мождине.[4]
Најчешћи узроци акутног оштећења кичмене мождине су траума, метастазни екстрадурални тумори, акутни мијелитиси (мијело-патије), инфаркт кичмене мождине који настаје услед тромбозе предње спиналне артерије, хематомијелија, субдурална или епидурална хеморагија.[5]
Историја[уреди | уреди извор]

Више од неколико хиљада година уназад познате су тешке последице акутног оштећења кичмене мождине, када прве писане трагове налазимо у древном египатском Едвин Смитх Папирус из 2500. године пре нове ере, у коме постоји опис повреде кичмене мождине, за коју се каже да се „не лечи".[6]
Хинду текстови из 1800. године пре нове ере помињу и СЦИ и описују технике тракције (истезања) како би се исправила оштећена кичма.[6]
Грчки лекар Хипократ, рођен у петом веку пре нове ере, описао је оштећења кичмене мождине у свом Хипократовом корпусу и изумео уређаје за вучу како би исправио дислоциране пршљенове.[7]
Аулус Цорнелиус Целсус, рођен 30. п. н. е., пише да повреда кичме резултира брзом смрћу.[6]
У другом веку грчки лекара Гален експериментисао је на мајмуна и утврдио да је хоризонтално резање кроз кичмену мождину довело до губитка свих сензација и кретања испод нивоа реза.[8]
Грчки лекар из седмог века Паул Аегина описао је хируршке технике за лечење поломљених пршљенова уклањањем фрагмената костију, као операцију смањења притиска на кичму.[6]
Мали медицински напредак је у овој области остварен је у средњем веку у Европи; све док у ренесанси нису на цртежима приказани анатомске структуре кичме и њених живаца, од старне Леонарда да Винција и Андреаса Весалиуса.[7]
Први који је пацијенту уклонио метак из лумбалне кичме био је1762. године хирург Андре Лоуис. Након овог захвата пацијент је повратио кретање у ногама.[7]
Године 1829. хирург Гилпин Смит обавио је успешну ламинектомију која је побољшала осећај пацијента.[9]
Међутим, идеја да је СЦИ неизлечива остала је доминантна све до почетка 20. века[тражи се извор] Године 1934. стопа смртности у прве две године након повреде кичме била је преко 80%, углавном због инфекција уринарног тракта.[10]
Тек у другој половини 20. века развој сликовних метода у радиологији, оперативних метода у хирургији, медицинској нези и рехабилитационој медицини допринео је значајном побољшању терапије оштећења кичмене мождине.[11] На даљи успех у лечењуутицало је и стварање служби хитних медицинских услуга за професионални и безбедан транспорт људи у болницу јер је побољшао исход болести почев од седамдесетих година 20. века.[12] Ова и друга побољшања у нези и праћењу болесника резултовала су од 1940. године повећаним трајањем живота људи са оштећењем кичмене мождине; времена преживљавања (које је побољшано за око 2.000%.[13]
Синдром комплетне трансекције кичмене мождине[уреди | уреди извор]
Синдром комплетне трансекције кичмене мождине узрокују многобројни чиниоци, а најчешћи је то прелом кичменог стуба и исхемија.[14] Може бити комплетна и парцијална, нпр. грудних и слабинских сегмената кичмене мождине:[3]
- Комплетна трансекција кичмене мождине
Комплетна трансекција КМ манифестује се спиналним шоком, поред кога клиничком сликом доминирају и следећи знаци и симптоми: лезије кичмене мождине настаје:[15]
| Комплетна трансекција | Парцијална лезија | |
|---|---|---|
| Тетраплегија | 18.3% | 34.1% |
| Параплегија | 23.0% | 18.5% |

- респираторна нсуфицијенција,
- квадриплегија,
- арефлексија и анестезија испод нивоа лезије,
- неурогени шок са хипотензијом и компензаторном тахикардијом,
- губитак сфинктеријалне контроле,
- дистензија трбуха због паралитичког илеуса.
Може се развити Хорнеров синдром, те анхидроза због лезије симпатикуса.
- Парцијална лезија грудних и слабинских сегмената кичмене мождине
Ова врста лезија манифестују се спиналним шоком. При томе се не морају развити респираторна симптоматологија.
Предњи спинални синдром[уреди | уреди извор]
Предњи спинални синдром укључује комплетну моторну парализу и губитак осећаја бола и температуре испод нивоа лезије. Уколико је очувана стражња колумна додир, вибрација и проприоцепција су очувани.
Овај синдром је узрокован компресијом предње спиналне артерије, са пратећом исхемијом. Удружен је са распрскавајућим фрактурама кичме (бурст фрацтуре), спиналних колумни и ретропулзијом фрагмената, као и последичном аксијалном компресијом.[14][17][18][19][20] [21][22][23]
Централни спинални синдром[уреди | уреди извор]
Централни спинални синдром узрокован је оштећењем кортикоспиналног пута. Карактерише га слабост, (више у горњим него у доњим удовима) која је више изражена у дисталним деловима екстремитета.
Удружен је са хиперекстензионим повредама код пацијената са спондилозом или компресивном стенозом цервикалног канала. Екстензија узрокује забацивање флавума и укљештење кичмене мождине, што је највероватније главни узрок овог синдрома.[14]
Акутне парцијалне трансверзалне лезија кичмене мождине[уреди | уреди извор]

Броwн-Сéqуард-ов синдром[уреди | уреди извор]
Синдром хемисекције кичмене мождине, или Броwн-Сеqуард, или акутна парцијална трансверзална лезија кичмене мождине укључује повреду кичмене мождине само на једном месту. Хемисекција кичмене мождине најчешће настаје као последица директних траума (нпр убод ножем).[14]
Настаје у изузетним случајевима и карактерише се слабошћу удова и оштећењем дубоког сензибилитета на страни лезије (прекид ипсилатералних путева-пирамидног и задњих фуникула). На супротној страни постоји неосетљивост за бол, топло и хладно (оштећење укрштеног спинотала-мичног пута).
Хорнеров синдром[уреди | уреди извор]
Хорнеров синдром се манифестује миозом, птозом, енофталмусон и анхидрозом. Узрок је оштећење вратног симпатикуса.[24] [25][26][27][28]

Синдром постероинфериорне церебеларне артерије[уреди | уреди извор]

Синдром постероинфериорне церебеларне артерије се манифестује различитим констелацијама укључује дисфагију, дисфонију, штуцање, вртоглавицу, повраћање, церебеларну атаксију. Може бити резултат високе цервикалне лезије, а може бити узрокован и оклузијом вертебралне артерије са дискокацијом и хиперекстензијом цервикалне кичме.[14]
Синдром кауде еквине и медуларног конуса[уреди | уреди извор]
Синдром кауде еквине (лат. цауда еqуина сyндроме - ЦЕС) манифестује се одређеном групом симптома, као што су:
- несиметричан радикуларни бол у перинеуму,
- губитак осећаја у слабинским дерматомимима С1, С2 и С3 (феномен јахачих панталона),
- радикуларни бол у удовима,
- оштећење сфинктера са инконтиненцијом или ретенцијом мокрења и столице,
- моторна слабост у удовима са хипорефлексијом или арефлексијом.[29][30][31][32][33][34][35][36][37][38][39]
Васкуларне лезије кичмене мождине[уреди | уреди извор]
Према најједноставнијој подела васкуларне лезије кичмене мождине, са анатомског гледишта, деле се на васкуларне малформације и исхемијско - хеморагијске поремећаје.[40][41][42]
Васкуларне малформације кичмене мождине[уреди | уреди извор]
Васкуларне малформације кичмене мождине представљању хетерогену групу поремећаја крвих судова који доводе до лоштечења кичмене мождине на директан или индиректан начин.[43]
Ова група поремећаја се састоји од: артериовенских малформација (АВМс), дуралних артериовенских фистула (АВФ), спиналних хемангиома, кавернозних ангиома и анеуризми. Спиналне васкуларне малформације састоје се од абнормалних веза између нормалне артеријске и венске циркулације. Код ових малформација не постоји капиларна мрежа. Као резултат тога, венски притисак се повећава и ствара могућност настанка хеморагије или инфаркције.[44][45]
Исхемијско - хеморагијски поремећаји[уреди | уреди извор]
Пролазна исхемија кичмене мождине се манифестује пролазном слабошћу доњих удова изазваних напором.[3]
Венски инфаркт се манифестује субакутно, боловима у леђима, трбуху или ногама. Постоји различит степен моторног и сензитивног дефицита, али без јасно одређеног узорка. Ниво испада сензибилитета је сличан као код артеријског исхемијског поремећај.[14]
Дијагноза[уреди | уреди извор]
Излагање особе у контексту трауме или нетрауматске позадине одређује сумњу на повреду кичмене мождине. Карактеристике су наиме парализа, губитак сензора или обоје на било ком нивоу. Други симптоми могу укључивати инконтиненцију.
Радиографска процена помоћу рендгена, ЦТ скенирања или МРИ може утврдити да ли постоји оштећење кичменог стуба и где се оно налази.[46] Рендгенски снимци су опште доступни и могу открити нестабилност или неусклађеност кичменог стуба, али не дају врло детаљне слике и могу пропустити повреде кичмене мождине или померање лигамената или дискова који немају пратећа оштећења кичменог стуба. Према томе, када су рендгенски налази нормални, али се и даље сумња на СЦИ због болова или симптома СЦИ, користе се ЦТ или МРИ снимци. ЦТ даје више детаља од рендгенских зрака, али излаже пацијента већем зрачењу, и још увек не даје слике кичмене мождине или лигамената; МРИ приказује структуре тела са највећим детаљима. Стога је стандард за свакога ко има неуролошке дефиците пронађене у СЦИ или се мисли да има нестабилну повреду кичменог стуба.[46]
Неуролошке процене које помажу у утврђивању степена оштећења спроводе се у почетку и више пута у раним фазама лечења; ово одређује брзину побољшања или погоршања и информише лечење и прогнозу. Горе наведена АСИА скала оштећења користи се за одређивање нивоа и тежине повреде.
Терапија[уреди | уреди извор]
Прехоспитално лечење[уреди | уреди извор]
Прва фаза у лечењу сумње на повреду кичмене мождине је усмерена на основно одржавање живота и спречавање даљих повреда:
- одржавање дисајних путева,
- одржавање дисања,
- одржавање циркулације
- ограничавање даљег кретања кичме.
У хитним случајевима, већина људи који су били подвргнути силама које су довољно јаке да изазову АОКМ третирају се као да имају нестабилност кичменог стуба и да им је кретање кичме ограничено како би се спречило накнадно оштећење кичмене мождине.[47] Претпоставља се да су повреде или преломи главе, врата или карлице, као и пенетрирајућа траума у близини кичме и падови са висине повезани са нестабилним кичменим стубом све док се не искључе у болници. Удеси возила при великим брзинама, спортске повреде које укључују главу или врат и повреде у роњењу су други механизми који указују на висок ризик од АОКМ.[48] Пошто трауме главе и кичме често коегзистирају, код свако ко је без свести или има снижен ниво свести као резултат повреде главе обавезно треба ограничити кретање кичме.[47]
Чврста цервикална крагна се ставља на врат, а глава се држи фиксирана са обе стране и особа је везана за даску. Уређаји за извлачење се користе за померање људи без претераног померања кичме [49] ако су још увек у возилу или другом скученом простору. Показало се да употреба огрлице за врат повећава морталитет код људи са пенетрирајућом траумом и стога се не препоручује рутински у овој групи.[50]
Савремена нега трауме укључује корак који се зове чишћење вратне кичме, искључујући повреду кичмене мождине ако је пацијент потпуно свестан и није под утицајем лекова или алкохола, нема неуролошки дефицит, нема болове у средини врата и нема других болова. болне повреде које би могле одвратити пажњу од болова у врату. Ако су сви они одсутни, није потребно ограничавање покрета кичме.[49]
Ако се помери нестабилна повреда кичменог стуба, може доћи до оштећења кичмене мождине.[51] Између 3 и 25% АОКМ се не јавља у време почетне трауме, већ касније током лечења или транспорта.[52] Док је нешто од тога последица природе саме повреде, посебно у случају вишеструке или масивне трауме, неки од њих одражавају неуспех да се адекватно ограничи кретање кичме. АОКМ може да угрози способност тела да се загреје, па ће можда бити потребна ћебад за загревање.
Превенција[уреди | уреди извор]
Возилом изазвано акутно оштећење кичмене мождине може да се спречу мерама које укључују друштвене и појединачне напоре да се смањи вожња под дејством дрога или алкохола, растресена вожња и поспана вожња.[49] Остали напори укључују повећање безбедности на путу (као што је обележавање опасности и додавање осветљења) и безбедност возила, како да би се спречиле несреће (као што су рутинско одржавање и антиблок кочнице) тако и да би се ублажила штета од судара (као што су наслони за главу, ваздушни јастуци, сигурносни појасеви , и безбедносна седишта за децу).[49]
Падови се могу спречити уношењем промена у околину, као што су неклизајући материјали и рукохвати у кадама и тушевима, ограде за степенице, дечије и сигурносне капије за прозоре.[53]
Повреде у вези са оружјем могу се спречити обуком о решавању сукоба, кампањама едукације о безбедности оружја и променама у технологији оружја (као што су блокаде окидача) како би се побољшала њихова безбедност.[53]
Спортске повреде се могу спречити изменама спортских правила и опреме како би се повећала безбедност, и едукативним кампањама за смањење ризичних пракси као што је роњење у води непознате дубине или хватање главом у фудбалу и другим спортовима.[49]
Извори[уреди | уреди извор]
- ^ а б в АТЛС - Адванцед Траума Лифе Суппорт - Студент Цоурсе Мануал (10тх ед.). Америцан Цоллеге оф Сургеонс. 2018. стр. 129–144.
- ^ „Спинал Цорд Ињурy Фацтс анд Фигурес ат а Гланце” (ПДФ). 2012. Архивирано из оригинала (ПДФ) 28. 06. 2018. г. Приступљено 16. 5. 2018.
- ^ а б в „Спинал цорд ињурy - Сyмптомс анд цаусес”. Маyо Цлиниц (на језику: енглески). Приступљено 2021-02-03.
- ^ „Спинал Цорд Ињурy Информатион Паге | Натионал Институте оф Неурологицал Дисордерс анд Строке”. www.ниндс.них.гов. Приступљено 2021-02-03.
- ^ „Спинал Цорд Ињуриес”. медлинеплус.гов. Приступљено 2021-02-03.
- ^ а б в г Лифсхутз, Ј.; Цолохан, А. (2004). „А бриеф хисторy оф тхерапy фор трауматиц спинал цорд ињурy”. Неуросургицал Фоцус. 16 (1): Е5. ПМИД 15264783. С2ЦИД 44484514. дои:10.3171/фоц.2004.16.1.6.
- ^ а б в Холтз & Леви 2010, стр. 3–4.
- ^ Холтз & Леви 2010, стр. 5.
- ^ Холтз & Леви 2010, стр. 6.
- ^ Фаллах, Данце & Бурнс 2012, стр. 235.
- ^ Морганти-Коссманн, Рагхупатхи & Маас 2012, стр. 229.
- ^ Сабхарwал 2013, стр. 35.
- ^ Холтз & Леви 2010, стр. 7.
- ^ а б в г д ђ Ниеуwенхуyс Р, Воогд ЈЦ ет ал. Тхе Хуман Централ Нервоус Сyстем. Спрингер, Берлин, Неw Yорк; 2008.
- ^ „Спинал Цорд Ињурy Тyпес & Треатмент | Схепхерд Центер”. www.схепхерд.орг. Приступљено 2021-02-03.
- ^ Фиелд-Фоте Е (26 Марцх 2009). Спинал цорд ињурy: Ан овервиеw. Ин Фиелд-Фоте Е (ед.). Спинал Цорд Ињурy Рехабилитатион. Ф.А. Давис. ISBN 978-0-8036-2319-4.. str.7-8
- ^ Wilting J, Muller TS, Ebensperger C, et al. Development of the vertebral column: morphogenesis and genes. In: Vogel R, Fanghaenel J, Giebel J, eds. Aspects of terminology. Marburg, Germany: Tectum Verlag, 1996.
- ^ Seller MJ, Nevin NC. Periconceptional vitamin supplementation and the prevention of neural tube defects in South-East England and Northern Ireland. J Med Genetics 1984; 21:325–30.
- ^ Iqbal MM. Iqbal, M. M. (2000). „Prevention of neural tube defects by periconceptional use of folic acid”. Pediatr Rev. 21 (2): 58—66. PMID 10660632. S2CID 245158899. doi:10.1542/pir.21.2.58..
- ^ Moore K, Persaud TVN. The developing human: clinially oriented embryology, 6th ed. Philadelphia: W.B. Saunders Company, 1998.
- ^ Nolting D, Hansen B, Keeling J, Kjaer I. Nolting, D.; Hansen, B. F.; Keeling, J.; Kjaer, I. (1998). „Prenatal development of the normal human vertebral corpora in different segments of the spine”. Spine. 23 (21): 2265—71. PMID 9820904. S2CID 37096094. doi:10.1097/00007632-199811010-00003..
- ^ Capecchi MR. Function of homeobox genes in skeletal development. Ann NY Acad Sci 1996; 785:34–7.
- ^ Gasser RF. Evidence that sclerotomal cells do not migrate medially during normal embryonic development of the rat. Am J Anat 1979; 154:509–24.
- ^ Réthelyi M, Light AR, Perl ER. Synaptic ultrastructureof functionally and morphologically characterized neurons of the superficial spinal dorsal horn of the cat. J Neuroscience. 1989; 9:1846–63.
- ^ Bennett GJ, Abdelmoumene M, Hayashi et al. Spinal cord layer I neurons with axon collaterals that generate local arbors. Brain Res 1981; 209:421–6.
- ^ Mannen H, Sugiura Y. Reconstruction of neurons of dorsal horn proper using Golgi-stained serial sections. J Comp Neurol 1976; 168:303–12.
- ^ Romanes GJ. The motor columns of the spinal cord. Prog Brain Res 1964; 11:93–116.
- ^ Schoenen J. Dendritic organization of the human spinal cord: The motoneurons. J Comp Neurol 1982b; 211:226–47.
- ^ Naderi S, Ture U, Pait TG. History of the spinal cord localization. Neurosurg Focus 2004; 16:E15.
- ^ Brown AG. Organization in the spinal cord. The anatomy and physiology of identified neurons New York: Springer, 1981.
- ^ Schoenen J, Faull RLM. Spinal cord: Cytoarchitectural, dendroarchitectural and myeloarchiotectural organization, In: Paxinos G, ed. The Human Nervous System. San Diego: Academic Press,1990; 19–53.
- ^ Brown AG. Nerve cells and nervous systems. Springer Verlag, 1991.
- ^ Bican O, Minagar A, Pruitt AA. The spinal cord: A review of functional neuroanatomy. Neurol Clin 2013; 31:1–18.
- ^ Tubbs RS, Loukas M, Slappey JB et al. Clinical anatomy of the C1 dorsal root, ganglion, and ramus: A review and anatomical study. Clin Anat 2007; 20:624–67.
- ^ O’Rahilly R. Human embryology and teratology. New York: John Wiley & Sons, 1996.
- ^ Slack JMW. We have a morphogen!. Nature 1987; 327:553–4.
- ^ Tabin CJ. Retinoids, homeoboxes, and growth factors: toward molecular models for limb development. Cell 1991; 66:199–217.
- ^ Moore K, Persaud TVN. The developing human: clinially oriented embryology, 6th ed. Philadelphia: W.B. Saunders Company, 1998.
- ^ Nolting, D.; Hansen, B. F.; Keeling, J.; Kjaer, I. (1998). „Prenatal development of the normal human vertebral corpora in different segments of the spine”. Spine. 23 (21): 2265—71. PMID 9820904. S2CID 37096094. doi:10.1097/00007632-199811010-00003..
- ^ Anson JA, Spetzler RF. Interventional neuroradiology for spinal pathology. Clin Neurosurg 1992; 39:388-417.
- ^ Krings T. Vascular Malformations of the Spine and Spinal Cord: Anatomy, Classification, Treatment. Klin Neuroradiol 2010. 4747
- ^ Özkan, Neriman; Kreitschmann-Andermahr, Ilonka; Goerike, Sophia Luise; Wrede, Karsten Henning; Kleist, Bernadette; Stein, Klaus-Peter; Gembruch, Oliver; Sandalcioglu, Ibrahim Erol; Wanke, Isabel (2015-07-17). „Single center experience with treatment of spinal dural arteriovenous fistulas”. Neurosurgical Review. 38 (4): 683—692. ISSN 0344-5607. PMID 26178237. S2CID 22825343. doi:10.1007/s10143-015-0645-z.
- ^ „Spinal Cord Injury: Signs, Causes, and Prevention”. Healthline (на језику: енглески). 2012-08-07. Приступљено 2021-02-03.
- ^ Signorelli, F.; Della Pepa, G.M.; Sabatino, G.; Marchese, E.; Maira, G.; Puca, A.; Albanese, A. (2015). „Diagnosis and management of dural arteriovenous fistulas: A 10 years single-center experience”. Clinical Neurology and Neurosurgery. 128: 123—129. ISSN 0303-8467. PMID 25496935. S2CID 26535769. doi:10.1016/j.clineuro.2014.11.011.
- ^ Clark, S.; Powell, G.; Kandasamy, J.; Lee, M.; Nahser, H.; Pigott, T. (2012-12-29). „Spinal dural arteriovenous fistulas – presentation, management and outcome in a single neurosurgical institution”. British Journal of Neurosurgery. 27 (4): 465—470. ISSN 0268-8697. PMID 24350764. S2CID 26024912. doi:10.3109/02688697.2012.752433.
- ^ а б „How is SCI diagnosed? | NICHD - Eunice Kennedy Shriver National Institute of Child Health and Human Development”. www.nichd.nih.gov (на језику: енглески). 2022-01-25. Приступљено 2023-07-11.
- ^ а б MD, Sunil Sabharwal (2013-12-10). Essentials of Spinal Cord Medicine (на језику: енглески). Demos Medical Publishing. ISBN 978-1-61705-075-6.
- ^ Cameron P, Jelinek G, Kelly AM, Brown AF, Little M (1 April 2014). Textbook of Adult Emergency Medicine: Expert Consult. Elsevier Health Sciences UK. Cameron, Peter; Jelinek, George; Kelly, Anne-Maree; Brown, Anthony F. T. (април 2014). Textbook of Adult Emergency Medicine E-Book. Elsevier Health Sciences. ISBN 978-0-7020-5438-9..
- ^ а б в г д Sabharwal S (10 December 2013). Essentials of Spinal Cord Medicine. Demos Medical Publishing. Sunil Sabharwal, MD (10. 12. 2013). Essentials of Spinal Cord Medicine. Demos Medical. ISBN 978-1-61705-075-6..
- ^ „EMS Spinal Precautions and the Use of the Long Backboard”. Prehospital Emergency Care (на језику: енглески). 17 (3): 392—393. 2013. ISSN 1090-3127. PMID 23458580. S2CID 6609104. doi:10.3109/10903127.2013.773115.
- ^ Ahn H, Singh J, Nathens A, MacDonald RD, Travers A, Tallon J, Fehlings MG, Yee A (август 2011). „Pre-hospital care management of a potential spinal cord injured patient: a systematic review of the literature and evidence-based guidelines”. Journal of Neurotrauma. 28 (8): 1341—61. PMC 3143405
 . PMID 20175667. doi:10.1089/neu.2009.1168..
. PMID 20175667. doi:10.1089/neu.2009.1168..
- ^ Peitzman AB, Fabian TC, Rhodes M, Schwab CW, Yealy DM (2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. Peitzman, Andrew B.; Fabian, Timothy C.; Rhodes, Michael; Yealy, Donald M.; William Schwab, C. (10. 12. 2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. ISBN 978-1-4511-1679-3..
- ^ а б Wyatt JP, Illingworth RN, Graham CA, Hogg K, Robertson C, Clancy M (9 February 2012). Oxford Handbook of Emergency Medicine. OUP Oxford. Wyatt, Jonathan P.; Illingworth, Robin N.; Graham, Colin A.; Hogg, Kerstin; Robertson, Colin; Clancy, Michael (16. 2. 2012). Oxford Handbook of Emergency Medicine. OUP Oxford. ISBN 978-0-19-101605-9..
Literatura[уреди | уреди извор]
- Adams, J.G. (2012). Emergency Medicine: Clinical Essentials. Elsevier Health Sciences. ISBN 978-1-4557-3394-1.
- Augustine, J.J. (2011). „Spinal trauma”. Ур.: Campbell, J.R. International Trauma Life Support for Emergency Care Providers. Pearson Education. ISBN 978-0-13-300408-3.
- Bigelow, S.; Medzon, R. (16. 6. 2011). „Injuries of the spine: Nerve”. Ур.: Legome, E.; Shockley, L.W. Trauma: A Comprehensive Emergency Medicine Approach. Cambridge University Press. ISBN 978-1-139-50072-2.
- Brown, J.; Wyatt, J.P.; Illingworth, R.N.; Clancy, M.J.; Munro, P. (2008). Oxford American Handbook of Emergency Medicine. Oxford University Press. ISBN 978-0-19-977948-2.
- Cameron, P.; Jelinek, G.; Kelly, A.M.; Brown, A.F.T.; Little, M. (2014). Textbook of Adult Emergency Medicine: Expert Consult. Elsevier Health Sciences UK. ISBN 978-0-7020-5438-9.
- Cifu, D.X.; Lew, H.L. (2013). Handbook of Polytrauma Care and Rehabilitation. Demos Medical Publishing. ISBN 978-1-61705-100-5.
- Cortois, F.; Charvier, K. (2015). „Sexual dysfunction in patients with spinal cord lesions”. Ур.: Vodusek, D.B.; Boller, F. Neurology of Sexual and Bladder Disorders: Handbook of Clinical Neurology. Elsevier Science. ISBN 978-0-444-63254-8.
- DeKoning, E.P. (2014). „Cervical spine injuries”. Ур.: Sherman, S.; Weber, J.; Schindlbeck, M.; Patwari, R. Clinical Emergency Medicine. McGraw-Hill Education. ISBN 978-0-07-179461-9.
- Elliott, S. (2010). „Sexual dysfunction in women with spinal cord injury”. Ур.: Bono, C.M.; Cardenas, D.D.; Frost, F.S. Spinal Cord Medicine, Second Edition: Principles & Practice. Demos Medical Publishing. стр. 429—38. ISBN 978-1-935281-77-1.
- Field-Fote, E. (2009). „Spinal cord injury: An overview”. Ур.: Field-Fote, E. Spinal Cord Injury Rehabilitation. F.A. Davis. ISBN 978-0-8036-2319-4.
- Fallah, A.; Dance, D.; Burns, A.S. (2012). „Rehabilitation of the individual with spinal cord injury”. Ур.: Fehlings, M.G.; Vaccaro, A.R.; Maxwell B. Essentials of Spinal Cord Injury: Basic Research to Clinical Practice. Thieme. ISBN 978-1-60406-727-9.
- Frontera, W.R.; Silver, J.K.; Rizzo, T.D. Jr. (2014). Essentials of Physical Medicine and Rehabilitation. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Fulk, G.D.; Behrman, A.L.; Schmitz, T.J. (23. 7. 2013). „Traumatic Spinal Cord Injury”. Ур.: O'Sullivan S; Schmitz T. Physical Rehabilitation. F.A. Davis. ISBN 978-0-8036-4058-0.
- Hammell, K.W. (2013). Spinal Cord Injury Rehabilitation. Springer. ISBN 978-1-4899-4451-1.
- Harvey, L. (2008). Management of Spinal Cord Injuries: A Guide for Physiotherapists. Elsevier Health Sciences. ISBN 978-0-443-06858-4.
- Holtz, A.; Levi, R. (2010). Spinal Cord Injury. Oxford University Press. ISBN 978-0-19-970681-5.
- Ilyas, A.; Rehman, S. (31. 3. 2013). Contemporary Surgical Management of Fractures and Complications. JP Medical Ltd. ISBN 978-93-5025-964-1.
- Marx, J.; Walls, R.; Hockberger, R. (2013). Rosen's Emergency Medicine: Concepts and Clinical Practice. Elsevier Health Sciences. ISBN 978-1-4557-4987-4.
- Miller, E.; Marini, I. (2012). „Sexuality and spinal cord injury counseling implications”. Ур.: Marini, I.; Stebnicki, M.A. The Psychological and Social Impact of Illness and Disability, 6th Edition. Springer Publishing Company. ISBN 978-0-8261-0655-1.
- Moore, K. (2006). Clinically Oriented Anatomy. Lippincott Williams & Wilkins. ISBN 978-0-7817-3639-8.
- Morganti-Kossmann, C.; Raghupathi, R.; Maas, A. (2012). Traumatic Brain and Spinal Cord Injury: Challenges and Developments. Cambridge University Press. ISBN 978-1-107-00743-7.
- Namdari, S.; Pill, S.; Mehta, S. (21. 10. 2014). Orthopedic Secrets. Elsevier Health Sciences. ISBN 978-0-323-17285-1.
- Newman, M.F.; Fleisher, L.A.; Fink, M.P. (2008). Perioperative Medicine: Managing for Outcome. Elsevier Health Sciences. ISBN 978-1-4160-2456-9.
- Peitzman, A.B.; Fabian, T.C.; Rhodes, M.; Schwab, C.W.; Yealy, D.M. (2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. ISBN 978-1-4511-1679-3.
- Pellock, J.M.; Myer, E.C. (22. 10. 2013). Neurologic Emergencies in Infancy and Childhood. Elsevier Science. ISBN 978-1-4831-9392-2.
- Roos, K.L. (7. 3. 2012). Emergency Neurology. Springer Science & Business Media. ISBN 978-0-387-88585-8.
- Sabharwal, S. (2013). Essentials of Spinal Cord Medicine. Demos Medical Publishing. ISBN 978-1-61705-075-6.
- Sabharwal, S. (2014). „Spinal cord injury (Cervical)”. Ур.: Frontera, W.R.; Silver, J.K.; Rizzo, T.D. Jr. Essentials of Physical Medicine and Rehabilitation. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Shah, K.H.; Egan, D.; Quaas, J. (2012). Essential Emergency Trauma. Lippincott Williams & Wilkins. ISBN 978-1-4511-5318-7.
- Snell, R.S. (2010). „The spinal cord and the ascending and descending tracts”. Clinical Neuroanatomy. Lippincott Williams & Wilkins. ISBN 978-0-7817-9427-5.
- Teufack, S.; Harrop, J.S.; Ashwini, D.S. (2012). „Spinal Cord Injury Classification”. Ур.: Fehlings, M.G.; Vaccaro, A.R.; Maxwell B. Essentials of Spinal Cord Injury: Basic Research to Clinical Practice. Thieme. ISBN 978-1-60406-727-9.
- Weiss, J.M. (2010). „Spinal cord injury”. Ур.: Weiss, L.D.; Weiss, J.M.; Pobre, T. Oxford American Handbook of Physical Medicine and Rehabilitation. Oxford University Press, USA. ISBN 978-0-19-970999-1.
- Wyatt, J.P.; Illingworth, R.N.; Graham, C.A.; Hogg, K.; Robertson, C; Clancy, M. (2012). Oxford Handbook of Emergency Medicine. Oxford: Oxford University Press. ISBN 978-0-19-101605-9.
Spoljašnje veze[уреди | уреди извор]
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- Akutno oštećenje kičmene moždine на сајту Curlie
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |


