Вентилатором узрокована упала плућа
| Вентилатором узрокована упала плућа | |
|---|---|
| Синоними | Вентилатор-ассоциатед пнеумониа |
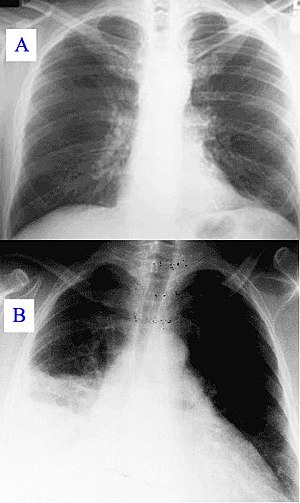 | |
| Радиограм плућа: нормалан налаз (А), упалу деног плућног крила (Б) | |
| Специјалности | пнеумологија |
Вентилатором узрокована упала плућа (ВУП) или пнеумонија удружена са вентилаторном потпором болесника је врста интрахоспиталне инфекције која се дефинише као инфекција плућа, настала 48 сати након интубације болесника и започињања механичке вентилације, без клиничких доказа о присутност или могућност развијања пнеумоније пре и у време интубације.[1] Узрочници су обично бактерије, а у зависности од времена настанка узрокована је осетљивим или резистентним сојевима бактерија.[2] Примарни пут доспевања патогена у трахеју је кроз тубус – аспирацијом вентилатора, или дифундовањем бактерија око кафа ендотрахеалног тубуса.[3][4]
Главну улогу у терапији болести има рана дијагноза од које зависи избор антибиотика. Дијагноза се заснива на клиничкој слици, радиографском налазу и микробиолошким резултатима. Терапија се спроводи једним антибиотиком - монотерапија или комбинацијом више антибиотика истовремено.[5]
Како је праћена високом стопом морталитета, већим трошковима и дужином лечења, велика пажња у њеној превенцији придаје се примени нефармаколошких и фармаколошких мера.
Епидемиологија
[уреди | уреди извор]- Морбидитет/Морталитет
Учесталост ВАП на глобалном нивоу је 8-28% интубираних болесника, са високом стопом морталитета, од 33-50% .[6]
Према америчким студијама из 2002.године код:
- 21% пацијената у јединици интензивне неге јавила се инфекција,
- у 46% случајева упала плућа и/или трахеобронхитис,
- у 17% случајева трахеобронхитис и/или инфекција уринарног тракта.[7]
Кук и сарадници су у свом истраживањима ВАП-а из 1998. године, навели да је је највећа инциденција у првих 5 дана од интубације (3% дневно), од петог до десетог дана 2% дневно, а након тога, 1% дневно.[8]
Појава ВАП-а чешћа је у пацијената с акутним респираторним дистрес синдромом (АРДС) (55%) него код других пацијената на механичкој вентилацији (28%). Највјеројатније објашњење за овако високу инциденцију ВАП-а у овој популацији је њихова потреба за дужим трајањем механичке вентилације.[9]
Ризик за развијање ВАП-а постоји све док је пацијенту потребна вентилација.[10] јер ВАП продужује боравак у јединицама интензивног лечења. Ризик од смртности код критичних болесника је различит, и у зависности је од категорије пацијената и врсте микроорганизмима узрочника упале плућа.
- Фактори ризика
На смртност утичу:
- патогенеза микроорганизама,
- одбрамбене способности домаћина,
- одговарајућа антимикробна терапија.
- резистентност микроорганизама.[а]
- дужина трајања механичке вентулације, чија се инциденца повећава са дужином трајања са 5%, након 5 дана механичке вентилације, на 68,8% код пацијената који су били 30 дана на механичкој вентилацији.[12]
Етиопатогенеза
[уреди | уреди извор]Многи сматрају да се ВУП првенствено јавља зато што ендотрахеална или трахеостомска цев омогућава слободан пролаз бактеријама у доње сегменте плућа код особе која често има проблеме са плућима или имунитетом. Бактерије путују у малим капљицама и кроз ендотрахеалну цев и око манжетне. Често бактерије колонизују ендотрахеалну или трахеостомску цев и емболишу се у плућа са сваким удахом. Бактерије се такође могу унети у плућа процедурама као што су дубоко усисавање или бронхоскопија. Друга могућност је да бактерије већ постоје у слузи која облаже бронхијално стабло и да их само држи под контролом прва линија одбране тела. Цилијарно деловање ћелија које облажу трахеју супериорно покрећу слуз, што доводи до накупљања течности око надуване манжетне где нема или уопште нема клиренса за дисајне путеве. Бактерије се тада могу лако колонизирати без ометања, а затим се повећати у довољном броју да постану заразне. Капљице које се убацују у ваздушни ток и у плућна поља уздижу се по Бернулијевом принципу. Такође постоји стање које се назива оксидативно оштећење које се јавља када концентрације чистог кисеоника дођу у продужени контакт са ћелијама и то оштећује цилије ћелија, чиме се инхибира њихово деловање као дела прве линије одбране тела.
Од 2005. године је контроверзно да ли бактерије путују из синуса или желуца у плућа. Међутим, ширење у плућа из крвотока или црева је неуобичајено.
Једном у плућима, бактерије тада искориштавају све недостатке у имунолошком систему (као што је због неухрањености или хемотерапије) и размножавају се. Пацијенти са ВУП показују оштећену функцију кључних имуних ћелија, укључујући неутрофиле, како у крви тако иу алвеоларном простору, при чему је ово оштећење изазвано проинфламаторним молекулима као што је Ц5а. Сматра се да су ови дефекти у имунолошкој функцији узрочно повезани са развојем ВУП, јер се виде пре него што се развије клиничка инфекција. Комбинација оштећења бактерија и последица имуног одговора доводе до поремећаја размене гасова са насталим симптомима.
Дијагноза
[уреди | уреди извор]Дијагноза колонизације од инфекције није лака. Осим тога, увек постоји могућност постојања неинфективног плућног процеса. Приступи за дијагностиковање болнички стечене пнеумоније су широког распона, од клиничког неинвазивног приступа применом трахеалног аспирата до инвазивних бронхоскопских метода за добијање плућног узорка. Контроверзе постоје око тога који приступ и специфичне методе користити и што је јелотворније.
Неспецифични приступ заснованн на клиничкој процени има потенцијално штетне последице и многим болесницима се беспотребно прописују антибиотици, што их излаже:
- непотребној токсичности,
- повећава болничке трошкове,
- ствара резистенцију на микроорганизаме,
- може одложити дијагнозу правог узрока температуре и плућног инфилтрата.
Међутим адекватна иницијална антимикробна терапије је важан чинилац за исход болести, што је утицало на неодложно увођење антибиотика широког спектра у терапију, укључујући ванкомицин, имипенем и ципрофлоксацин.
| Дефинитивна упала плућа Клиничка сумња + један од следећих доказа: |
1. Позитивна култура аспирата из плућног апсцеса 2. Хистопатолошки доказ упале плућа на основу отворене биопсије плућа или постморталног прегледа |
| Вероватна упала плућа Клиничка сумња + један од следећих доказа: |
1. Позитиван налаз микробиолошке културе у узорцима из доњег дисајног пута 2. Позитивна култура крви неповезана с другим извором инфекције 3. Позитивна култура плеуралне течности, исти микроорганизам откривен у доњем дисајном путу |
| Вероватно одсутна упала плућа Недостатак значајног раста у одговарајућим узорцима с једним од следећих доказа: |
1. Отклањање клиничке сумње на ВАП без примене антибиотика 2. Алтернативна дијагноза установљена због температуре и инфилтрата |
| Дефинитивно одсутна упала плућа |
1. Постмортално нема хистолошких знакова плућне инфекције 2. Дефинитивна алтернативна етиологија и негативан одговарајући узорак из доњег дисајног пута |
Превенција
[уреди | уреди извор]Од мера у превенцији настанка вентилатором узрокована упала плућа треба:
- Применти методе неинвазивне механичке вентилације плућа
- Чешће примењивати оротрахеалну интубацију и орогастричну сонду у односу на назотрахеалну интубацију и назогастричну сонду како би се смањио настанак нозосинузитиса.
- Вршити континуирану аспирација субглотичког секрета.
- Оџавати притисак кафа ендотрахеалног тубуса на нивоу 22-25 ммХг, како би се смањило пропуштање нагомиланог секрета и бактерија изнад кафа у доње дисајне путеве.
- Контаминиране кондензате пажљиво празнити из система у апарату за механичку вентилацију плућа.
- Време трајања механичке вентилације плућа скратити што је могуће више.
- Вршити континуирану едукација и тренинг особља на одељењу интензивне терапије.
- Пацијенте постављати у полуседећи положај (30-45°) како би се избегла аспирација.
- Енералну исхрану применити као пожељнију од парентералне јер смањује ризик од компликација везаних за ЦВК и превентивно смањује атрофију цревне слузокоже.
- Спрооводити рутинску профилаксу ВАП-а оралним антибиотицима и селективна деконтаминација ГИТ-а.
- Смањивати орофарингеалну колонизацију употребом оралног хлорхесидина код одабраних болесника.
- Повремено смањивати или прекидати ниво седације, и избегавати примену релаксаната код ових болесника.[13]
Напомене
[уреди | уреди извор]Извори
[уреди | уреди извор]- ^ а б Пинглетон, Сусан К.; Фагон, Јеан-Yвес; Леепер, Кеннетх V. (1992). „Патиент Селецтион фор Цлиницал Инвестигатион оф Вентилатор-Ассоциатед Пнеумониа”. Цхест. 102 (5 Суппл 1): 553—556. ПМИД 1424929. дои:10.1378/цхест.102.5_Супплемент_1.553С.
- ^ Вучовић D. , уредник. Ургентна медицина. Београд: Обележја; 2002.
- ^ Коениг, С.; Труwит, Ј. (2006). „Вентилатор - ассоциатед пнеумониа: дигносис, треатмент, анд превентион”. Цлиницал Мицробиологy Ревиеwс. 19 (4): 637—57..
- ^ Папазиан, Лаурент; Кломпас, Мицхаел; Луyт, Цхарлес-Едоуард (мај 2020). „Вентилатор-ассоциатед пнеумониа ин адултс: а нарративе ревиеw”. Интенсиве Царе Медицине. стр. 888—906. дои:10.1007/с00134-020-05980-0. Приступљено 17. 1. 2022.
- ^ Цхастре, Ј.; Фагон, Ј. Y. (2002). „Вентилатор-ассоциатед пнеумониа”. Америцан Јоурнал оф Респираторy анд Цритицал Царе Медицине. 165: 867—903.
- ^ Релло, Ј.; Оллендорф, D. А.; Остер, Г. (2002). „Епидемиологy анд оутцомес оф вентилатор-ассоциатед пнеумониа ин а ларге УС датабасе”. Цхест. 122: 2115—21..
- ^ Алберти, C.; Брун-Буиссон, C.; Бурцхарди, Х.; Мартин, C.; Гоодман, С.; Артигас, А.; Сицигнано, А.; Палаззо, M.; Морено, Р.; Боулмé, Р.; Лепаге, Е.; Ле Галл, Р. (2002). „Епидемиологy оф сепсис анд инфецтион ин ИЦУ патиентс фром ан интернатионал мултицентре цохорт студy”. Интенсиве Царе Медицине. 28 (2): 108—121. ПМИД 11907653. дои:10.1007/с00134-001-1143-з.
- ^ Цоок, D. Ј.; Wалтер, С. D.; Цоок, Р. Ј. (1998). „Инциденце анд риск фацторс фор вентилатор-ассоциатед пнеумониа ин цритицаллy илл патиентс”. Анналс оф Интернал Медицине. 129 (6): 433—40..
- ^ „Вентилатор-ассоциатед Пнеумониа (ВАП) | ХАИ | ЦДЦ”. www.цдц.гов (на језику: енглески). 16. 4. 2019. Приступљено 17. 1. 2022.
- ^ Георге, Давид L.; Фалк, Памела С.; Wундеринк, Рицхард Г.; Леепер, Кеннетх V.; Медури, Г. Умберто; Стеере, Елаине L.; Цорбетт, Цатхy Е.; Глен Маyхалл, C. (1998). „Епидемиологy оф вентилатор- ацqуиред пнеумониа басед он протецтед бронцхосцопиц самплинг”. Америцан Јоурнал оф Респираторy анд Цритицал Царе Медицине. 158 (6): 1839—1847. дои:10.1164/ајрццм.158.6.9610069.
- ^ Коллеф, M. Х.; Скубас Њ, Сундт ТМ (1999). „А рандомисед цлиницал триал оф цонтинуоус аспиратион оф субглоттиц сецретионс ин цардиац сургерy патиентс”. Цхест. 116: 1339—1346.
- ^ Таблан, О. C.; Андерсон, L. Ј.; Бессер, Р.; Бридгес, C.; Хајјех, Р.; ЦДЦ; Хеалтхцаре Инфецтион Цонтрол Працтицес Адвисорy Цоммиттее (2004). „Гуиделинес фор превентинг хеалтх-царе--ассоциатед пнеумониа, 2003: Рецоммендатионс оф ЦДЦ анд тхе Хеалтхцаре Инфецтион Цонтрол Працтицес Адвисорy Цоммиттее”. ММWР. 53 (РР-3): 1—36. ПМИД 15048056.
- ^ Цхастре, Ј.; Фагон, Ј. Y. (2002). „Вентилатор-ассоциатед пнеумониа”. Америцан Јоурнал оф Респираторy анд Цритицал Царе Медицине. 165: 867—903..
Спољашње везе
[уреди | уреди извор] | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
