Povreda prednjeg ukrštenog ligamenta kolena
Povrede prednjeg ukrštenog ligamenta (lat. ligamentum cruciatum anterius - LCA) su najčešće povrede ligamenata kolena koje inače čine 50% svih povreda kolena, iako često bivaju previđene. Hirurška anatomija, biomehanika, i lečenje oštećenja ukrštenih ligamenata opširno su opisivani u literaturi, ali su lezije prednjeg ukrštenog ligamenta i njegova uloga u nestabilnosti kolena ostali jedno od najspornijih pitanja ortopedije.[1]
Uvod[uredi | uredi izvor]

Povreda prednjeg ukrštenog ligamenta nastaje kada je prednji ukršteni ligament (ligamentum cruciatum anterius - LCA) ili istegnut, delimično pocepan ili potpuno pocepan. Najčešća povreda je potpuna ruptura. Simptomi uključuju bol, pucketanje u trenutku povrede, nestabilnost kolena i oticanje zgloba. Oticanje se uglavnom javlja u roku od nekoliko sati. U približno 50% slučajeva oštećene su druge strukture kolena, poput okolnih ligamenata, hrskavice ili meniskusa. [2]
Osnovni mehanizam povrede uključuje brzu promenu pravca, naglo zaustavljanje, sletanje nakon skoka ili direktan udarac u koleno. Češće su kod sportista, posebno onih koji učestvuju u alpskom skijanju, fudbalu, američkom fudbalu ili košarci. Dijagnoza se obično postavlja fizikalnim pregledom, a ponekad se potkrepljuje i magnetnom rezonancom (MRI). [2] Fizikalni pregled će često pokazati osetljivost oko kolenskog zgloba, smanjen opseg pokreta kolena i povećanu opuštenost zgloba.
Prevencija povreda je moguća neuromuskularnim treningom i jačanjem jezgra kolena. Preporuke za lečenje zavise od željenog nivoa aktivnosti. [2] Onima sa niskim nivoom budućih aktivnosti može biti dovoljno konzervativno lečenje, uključujući imobilizaciju i fizioterapiju. Često se preporučuje hirurško lečenje artroskopskom rekonstrukcijom prednjeg ukrštenog ligamenta. [2] To uključuje zamenu tetivom koja je uzeta sa drugog dela tela ili sa leša. Rehabilitacija nakon hirurške intervencije uključuje postepeno širenje opsega pokreta zgloba i jačanje mišića oko kolena. Ako se preporučuje, operacija se uglavnom ne izvodi dok se početno zapaljenje od povrede ne smiri. [2]
U Sjedinjenim Državama godišnje je pogođeno oko 200 000 ljudi. U nekim sportovima žene imaju veći rizik od povrede prednjeg ukrštenog ligamenta, dok su u drugim podjednako pogođena oba pola. Dok odrasli sa kompletnom rupturom imaju veću stopu osteoartritisa kolena, strategija lečenja izgleda ne menja ovaj rizik.
Znaci i simptomi[uredi | uredi izvor]
Kada pacijent ima povredu LCA, verovatno će čuti "pucanje" u kolenu praćeno bolom i otokom. Oni takođe mogu doživeti nestabilnost u kolenu kada nastave sa hodanjem i drugim aktivnostima, jer ligament više ne može stabilizovati kolenski zglob i sprečiti potkolenicu da klizi napred.[3]
Smanjen opseg pokreta kolena i osetljivost duž zglobne linije takođe su česti znaci akutne povrede LCA. Bol i otok mogu se sami povući; međutim, koleno će ostati nestabilno i povratak sportu bez lečenja može dovesti do daljeg oštećenja kolena. [2]
Etiologija[uredi | uredi izvor]
Uzroci mogu da uključuju:
- Brza promena smera (poznato i kao „sečenje“)
- Nespretno sletanje iz skoka
- Naglo zaustavljanje prilikom trčanja
- Direktan kontakt ili udar u koleno (npr. Tokom fudbalskog meča ili sudara motornog vozila) [2]
Ovi pokreti uzrokuju da se tibija brzo odmakne od butne kosti, stvarajući opterećenje na kolenskom zglobu i potencijalno dovodeći do rupture LCA. Oko 80% povreda LCA dogodi se bez direktne traume.[traži se izvor] Faktori rizika uključuju ženski pol, specifične sportove, lošu kondiciju, umor i igranje na travi.[traži se izvor]
Prevladavanje žena[uredi | uredi izvor]
Sportistkinje imaju dva do osam puta veću verovatnoću da povrede LCA u sportovima koji uključuju sečenje i skakanje u poređenju sa muškarcima koji se bave istim sportom.[traži se izvor] Podaci iz SAD utvrdili su relativne stope povreda na 1000 izlaganja sportista:
- Muška košarka 0,07, ženska 0,23
- Muški fudbal 0,09, ženski 0,28
Najveća stopa povreda LCA kod žena dogodila se u gimnastici, sa stopom povreda na 1000 izlaganja sportista od 0,33. Od četiri sporta sa najvišom stopom povreda LCA, tri su bila ženska - gimnastika, košarka i fudbal.[traži se izvor]
Razlike između muškaraca i žena identifikovane kao potencijalni uzroci su aktivna mišićna zaštita zgloba kolena, razlike u poravnanju nogu i karlice, i relativna opuštenost ligamenata prouzrokovana razlikama u hormonalnoj aktivnosti od estrogena i relaksina.[traži se izvor] Čini se da pilule za kontracepciju smanjuju rizik od povrede LCA.[traži se izvor]
Teorije dominacije[uredi | uredi izvor]
Femur sa K uglom: ugao formiran linijom povučenom od prednje gornje ilijačne kičme kroz središte patele i linijom povučenom od centra patele do centra tibijalnog tuberkula
Neke studije sugerišu da postoje četiri neuromuskularne neravnoteže koje predisponiraju žene na veću učestalost povrede LCA. Verovatnije je da će sportistkinje doskočiti s relativno ekstendiranim kolenima u addukciji, dok većina njihove telesne težine pada na jedno stopalo, a gornji deo tela se naginje u jednu stranu. Nekoliko teorija je opisano da bi objasnilo ove neravnoteže. To uključuje teoriju dominacije ligamenata, dominacije kvadricepsa, dominacije nogu i teoriju dominacije trupa.
Teorija dominacije ligamenata sugeriše da kada žene sportisti slete nakon skoka, njihovi mišići ne apsorbuju u dovoljnoj meri udar tla. Kao rezultat, ligamenti kolena moraju da apsorbuju silu, što dovodi do većeg rizika od povreda.[traži se izvor]
Teorija dominacije kvadricepsa odnosi se na tendenciju sportista da preferencijalno koriste mišiće kvadricepsa za stabilizaciju kolenskog zgloba.[traži se izvor] S obzirom na to da mišići kvadricepsa rade na povlačenju tibije napred, prekomerna kontrakcija kvadricepsa može da optereti LCA, povećavajući rizik od povrede.
Teorija dominacije nogu opisuje zapažanje da žene imaju tendenciju da se više oslanjaju na jednu nogu.[traži se izvor]
Konačno, teorija dominacije trupa sugeriše da muškarci obično pokazuju veću kontrolu trupa tokom doskoka, što dokazuje veća aktivacija unutrašnjeg kosog mišića.[4] Sportistkinje će verovatnije doskočiti sa gornjim delom tela nagnutim u jednu stranu i većom težinom na jednoj nozi od druge, zbog čega opterećuju kolena većom rotacionom silom.[4]
Hormonske i anatomske razlike[uredi | uredi izvor]
Pre puberteta, nije primećena razlika u učestalosti rupture LCA među polovima. Pretpostavlja se da promene u nivou polnih hormona, posebno povišeni nivoi estrogena i relaksina kod žena tokom menstrualnog ciklusa, izazivaju predispoziciju za pucanje LCA. To je zato što mogu povećati labavost zglobova i rastegivost mekih tkiva koja okružuju zglob kolena.[traži se izvor] Tekuća istraživanja su primetila veću pojavu povreda LCA kod žena tokom ovulacije i manje povreda tokom folikularne i lutealne faze menstrualnog ciklusa.[traži se izvor]
Rezultati studije pokazali su da su fakultetske sportistkinje sa nivoima koncentracije relaksina većim od 6,0 pg / ml u četiri puta većem riziku od rupture LCA u odnosu na one sa nižim koncentracijama.[traži se izvor]
Pored toga, ženske karlice se tokom puberteta šire uticajem polnih hormona. Ova šira karlica zahteva od femura da se nagne prema kolenima. Ovaj ugao prema kolenu naziva se K ugao. Prosečan ugao K za muškarce je 14 stepeni, a za žene 17 stepeni. Mogu se preduzeti koraci za smanjenje ovog K ugla, kao što je korišćenje ortotike.[traži se izvor] Relativno širi ženski kuk i prošireni K ugao mogu dovesti do povećane verovatnoće rupture LCA kod žena.[traži se izvor]
LCA, tonus mišića i snaga[uredi | uredi izvor]
Tokom puberteta, polni hormoni takođe utiču na raspored mekih tkiva u celom telu. Preoblikovanje vezivnog i mišićnog tkiva rezultira ženskim LCA koji su tanji i mogu da popuste (tj. pucaju) pri manjim silama opterećenja, a nastaju i razlike u tonusu ligamenata i mišića između muškaraca i žena. Ženska kolena su manje ukočena od muških tokom aktivacije mišića. Sila primenjena na manje ukočeno koleno verovatnije će rezultirati rupturom LCA.[traži se izvor]
Pored toga, četvoroglavi mišići buta su antagonisti LCA. Prema studiji rađenoj na sportistkinjama na Univerzitetu u Mičigenu, 31% sportistkinja redovno grči m. kvadriceps femoris pri doskoku u poređenju sa 17% kod muškaraca. Zbog povećane kontrakcije mišića kvadricepsa femorisa tokom fizičke aktivnosti, povećani napor se stavlja na LCA usled hiperekstenzije tibije.[traži se izvor]
Patofiziologija[uredi | uredi izvor]
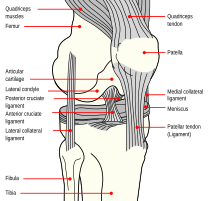
Zglob kolena čine tri kosti: femur (butna kost), tibija (cevanica) i patela (čašica kolena). Te kosti zajedno drže ligamenti, koji su jake trake vezivnog tkiva koje održavaju zglob stabilnim dok pojedinac hoda, trči, skače itd. Postoje dve vrste ligamenata u kolenu: kolateralni ligamenti i ukršteni ligamenti.
Kolateralni ligamenti uključuju medijalni kolateralni ligament (duž unutrašnje strane kolena) i bočni ili fibularni kolateralni ligament (duž spoljne strane kolena). Ova dva ligamenta funkcionišu tako da ograničavaju bočno kretanje kolena.[traži se izvor]
Ukršteni ligamenti čine „X“ unutar zgloba kolena sa prednjim ukrštenim ligamentom koji ide od prednje strane tibije do zadnje strane butne kosti, a zadnji ukršteni ligament ide od zadnje strane potkolenice do prednje strane butne kosti. Prednji ukršteni ligament sprečava da tibija isklizne ispred butne kosti i pruža stabilnost kod rotacije kolena.[traži se izvor]
Postoje i dve strukture u obliku slova C napravljene od hrskavice koje se nazivaju medijalni meniskus i bočni meniskus koji se nalaze na vrhu potkolenice u kolenskom zglobu i služe kao amortizer za zglobne površine kosti.[2]
Dijagnoza[uredi | uredi izvor]
Fizikalni pregled[uredi | uredi izvor]
Većina povreda LCA može se dijagnostikovati ispitivanjem kolena i upoređivanjem sa drugim, neoštećenim kolenom. Kada lekar posumnja na povredu LCA kod osobe koja prijavi zvuk pucanja u kolenu u trenutku povrede, praćen oticanjem, bolom i nestabilnošću kolenskog zgloba, može da izvrši nekoliko testova za procenu oštećenja kolena. Ovi testovi uključuju test pomeranja zaokreta (pivot-shift test), test prednje fioke i Lahmanov test. Test pomeranja zaokreta uključuje savijanje kolena dok se drži za gležanj i blago rotiranje potkolenice prema unutra.[traži se izvor] U testu prednje fioke, ispitivač savija kolena do 90 stepeni, seda na stopala pacijenta i nežno povlači potkolenicu prema sebi.[traži se izvor] Lahmanov test se izvodi stavljanjem jedne šake na butinu osobe, a druge na tibiju i povlačenjem tibije napred.[traži se izvor] Ovi testovi imaju za cilj da provere da li je LCA netaknut i da li je stoga u stanju da ograniči kretanje cevanice napred. Većina stručnjaka prepoznaje Lahmanov test kao najpouzdaniji i najosetljiviji od sva tri.[traži se izvor]
Medicinsko snimanje[uredi | uredi izvor]
Iako klinički pregled iskusnog lekara može biti tačan, dijagnoza se obično potvrđuje magnetnom rezonancom koja daje slike mekih tkiva poput ligamenata i hrskavice oko kolena. [2] Takođe može dozvoliti vizuelizaciju drugih struktura koje su možda slučajno bile zahvaćene, poput meniskusa ili kolateralnih ligamenata.[traži se izvor] Pored toga može se izvršiti rendgen da bi se procenilo da li je jedna od kostiju u kolenskom zglobu slomljena tokom povrede.[traži se izvor]
MRI je možda najčešće korišćena tehnika za dijagnozu stanja LCA, ali nije uvek najpouzdanija tehnika, jer LCA može biti prikriven krvlju koja ispunjava zglob nakon povrede.[traži se izvor]
Artrometri / Laksimetri[uredi | uredi izvor]
Drugi oblik evaluacije koji se može koristiti u slučaju da fizički pregled i MRI nisu dovoljni za dijagnozu je ispitivanje laksimetrije (tj. artrometrija i snimanje u stresu), koje uključuju primenu sile na nogu i kvantifikovanje rezultirajućeg pomeranja kolena.[traži se izvor] Ova medicinska ispitivanja u osnovi ponavljaju fizikalne testove, ali nude objektivne procene.[traži se izvor]
Klasifikacija[uredi | uredi izvor]
Povreda ligamenta naziva se uganuće. Američka akademija ortopedskih hirurga definiše povredu LCA u smislu težine i klasifikuje ih kao uganuće stepena 1, 2 ili 3.[traži se izvor] Uganuće 1. stepena se javlja kada se ligament malo istegne, ali to ne utiče na stabilnost kolenskog zgloba. Uganuće 2. stepena nastaje kada se ligament istegne do te mere da postane labav; ovo se takođe naziva delimičnom rupturom. Uganuće 3. stepena nastaje kada se ligament potpuno pocepa na dva dela, a kolenski zglob više nije stabilan. Ovo je najčešća vrsta povrede LCA.
Otprilike polovina povreda LCA javlja se zajedno sa povredama drugih struktura u kolenu, uključujući ostale ligamente, meniskuse ili hrskavicu na površini kostiju. Specifičan obrazac povrede nazvan „nesrećna trijada“ (poznat i kao „užasna trijada“ ili „O'Donahjuova trijada“) uključuje povredu LCA, unutrašnjeg kolateralnog ligamenta i medijalnog meniskusa, i javlja se kada se na koleno primeni bočna sila dok je stopalo fiksirano na zemlji.[traži se izvor]
Prevencija[uredi | uredi izvor]
Interesovanje za prevenciju nekontaktne povrede LCA je bilo veliko. Međunarodni olimpijski komitet, nakon sveobuhvatnog pregleda preventivnih strategija, izjavio je da programi prevencije povreda imaju merljiv efekat na smanjenje povreda.[traži se izvor] Ovi programi su posebno važni kod sportistkinja koje imaju veću učestalost povrede LCA od sportista, kao i kod dece i adolescenata koji su u visokom riziku od druge (ponovljene) rupture LCA.[traži se izvor]
Istraživači su otkrili da atletičarke često doskaču s relativno ekstendiranim kolenima u addukciji, pri čemu većina telesne težine leži na jednoj nozi, a gornji deo tela se naginje na jednu stranu; ova četiri faktora stvaraju prekomerno opterećenje ligamenata na kolenu i na taj način povećavaju verovatnoću rupture LCA.[traži se izvor] Postoje dokazi da se bavljenje neuromuskularnim treningom (NMT), koje se fokusira na jačanje tetive, ravnotežu i ukupnu stabilnost smanjuje rizik od povreda poboljšavanjem obrazaca kretanja tokom pokreta sa visokim rizikom. Takvi programi su korisni za sve sportiste, posebno za adolescentkinje.[traži se izvor]
Programi za sprečavanje povrede (Injury prevention programs) pouzdani su u smanjenju faktora rizika od povrede LCA, pozivajući se na teorije dominacije.[traži se izvor]
Lečenje[uredi | uredi izvor]
Lečenje rupture LCA važno je za:[traži se izvor]
- smanjenje abnormalnih pokreta kolena i poboljšanje funkcije kolena,
- izgradnju poverenja da bi se koleno ponovo normalno koristilo,
- sprečavanje dalje povrede kolena i smanjenje rizika od osteoartritisa,
- optimizuje dugoročni kvalitet života nakon povrede.
Nehirurški[uredi | uredi izvor]
Nehirurški tretman rupture LCA uključuje progresivnu, strukturiranu rehabilitaciju koja ima za cilj obnavljanje snage mišića, dinamičku kontrolu kolena i psihološko samopouzdanje. Kod nekih, LCA može zarasti bez operacije tokom procesa rehabilitacije (tj. pocepani komadi se ponovo sjedinjuju da bi formirali funkcionalni ligament).[traži se izvor]
Svrha tretmana vežbanja je da uspostavi normalno funkcionisanje sistema mišića i ravnoteže oko kolena. Istraživanje je pokazalo da pravilnim treniranjem mišića oko kolena kroz vežbe, telo može da se „nauči“ da ponovo kontroliše koleno, i uprkos dodatnom kretanju unutar kolena, koleno se može osećati snažno i sposobno da izdrži opterećenje.
Tipično, ovaj pristup uključuje posetu fizioterapeutu ili lekaru sportske medicine ubrzo nakon povrede radi nadgledanja intenzivnog, strukturiranog programa vežbi. U početku se mogu koristiti i drugi tretmani, kao što su praktične terapije, kako bi se smanjio bol. Fizioterapeut će delovati kao trener kroz rehabilitaciju, obično postavljanjem ciljeva za oporavak i davanjem povratnih informacija o napretku.
Procenjeni vremenski okvir nehirurškog oporavka je 3–6 meseci i zavisi od obima prvobitne povrede, postojeće kondicije i posvećenosti rehabilitaciji i sportskim aktivnostima. Neki možda neće biti zadovoljni ishodom nehirurškog lečenja i kasnije će se odlučiti za operaciju.
Hirurgija[uredi | uredi izvor]
Operacija za rekonstrukciju podrazumeva zamenu pocepanog LCA „graftom“, koji je tetiva preuzeta iz drugog izvora. Transplantati se mogu uzeti iz ligamenta patele, tetiva zadnje lože buta ili tetive kvadricepsa, bilo od osobe koja je podvrgnuta proceduri („autograft“) ili od leša („alograft“). Graft služi kao skela (matrica) na kojoj će izrasti novo tkivo ligamenata. [2]
Operacija se radi artroskopom ili sitnom kamerom umetnutom u koleno, sa dodatnim malim urezima oko kolena za umetanje hirurških instrumenata. Ova metoda je manje invazivna i dokazano rezultira manjim bolom nakon operacije, kraćim vremenom boravka u bolnici i bržim vremenima oporavka od "otvorene" hirurgije (u kojoj se pravi dugački rez na prednjem delu kolena i zglob se otvori i izloži).[2]
Vreme rekonstrukcije LCA je kontroverzno, neke studije pokazuju lošije ishode kada se operacija radi odmah nakon povrede, a druge ne pokazuju razliku u ishodima kada se operacija uradi odmah u poređenju sa odlaganjem hirurgije.[5] Američka akademija ortopedskih hirurga izjavila je da postoje umereni dokazi koji podržavaju smernicu da rekonstrukcija LCA treba da se dogodi u roku od pet meseci od povrede kako bi se poboljšala funkcija osobe i zaštitilo koleno od daljih povreda; međutim, potrebno je uraditi dodatne studije kako bi se utvrdilo najbolje vreme za operaciju i kako bi se bolje razumeo uticaj vremenskog rasporeda na kliničke ishode.[6]
Mladi sportisti koji imaju ranu hiruršku rekonstrukciju verovatnije će se vratiti na svoj prethodni nivo sportskih aktivnosti u poređenju sa onima koji su podvrgnuti odloženoj operaciji ili neoperativnom lečenju. Takođe je manja verovatnoća da će doživeti nestabilnost u kolenu ako se podvrgnu ranoj operaciji.[7] U Sjedinjenim Državama se obavi preko 100.000 operacija rekonstrukcije LCA godišnje. Preko 95% rekonstrukcija LCA izvodi se u ambulantnim uslovima. Najčešći postupci izvedeni tokom rekonstrukcije LCA su delimična meniskektomija i hondroplastika.[traži se izvor]
Vrste grafta[uredi | uredi izvor]
Transplantati se ubacuju kroz tunel koji se buši kroz potkoleničnu kost (tibija) i butnu kost (femur). Zatim se kalem provuče kroz tunel i učvrsti vijcima.
Opcije kalema za rekonstrukciju LCA uključuju:[8]
- Autotransplantati (primenom kosti ili tkiva izvađenih iz tela pacijenta).
- Alografti (koristeći kost ili tkivo drugog tela, sa leša ili živog donora).
- BEAR implantat (korišćenjem bioinženjerskih skela za premošćavanje u koje je ubrizgana krv samog pacijenta).
- Sintetičko tkivo za rekonstrukciju LCA je takođe razvijeno, ali postoji malo podataka o njegovoj snazi i pouzdanosti.
Autograft[uredi | uredi izvor]
Pomoćni mišić zadnje lože buta ili deo ligamenta patele su najčešće tkivo davaoca koje se koristi u autotransplantatu. Iako se prvobitno ređe koristila, tetiva kvadricepsa postala je popularniji graft.[9]
Budući da je tkivo koje se koristi u autotransplantatu pacijentovo, rizik od odbacivanja je minimalan. Pokazalo se da je stopa reoperacija kod mladih, aktivnih pojedinaca niža kada se koristi autotransplantacija u poređenju sa alograftom.[10]
Tetiva mišića zadnje lože buta[uredi | uredi izvor]
Autotransplantati od tetiva mišića zadnje lože buta (tzv. hamstring graft) se prave sa tetivom polužilastog mišića (m. semitendinosus), pojedinačno ili u pratnji tetive m. gracilis-a za jači graft. M. semitendinosus je pomoćni mišić zadnje lože buta (primarni mišići su netaknuti), a gracilis je pomoćni aduktor (primarni aduktori su takođe netaknuti). Dve tetive se obično kombinuju i nazivaju četvorožilnim tetivnim graftom, koji se pravi od dugačkih delova (oko 25 cm) uklonjenim sa svake tetive. Segmenti ovih tetiva su presavijeni i upleteni zajedno, da bi formirali tetivu četvorostruke debljine za kalem. Pleteni segment provučen je kroz okrajke potkolenice i butne kosti, a krajevi su pričvršćeni vijcima na suprotnim stranama obe kosti.
Za razliku od patelarnog ligamenta, fiksacija upletene tetive na kosti može se poremetiti pokretom nakon operacije. Stoga se aparat (bracer) često koristi za imobilizaciju kolena u trajanju od jedne do dve nedelje. Dokazi sugerišu da graft od upletene tetive dugoročno radi jednako dobro, ili približno jednako dobro, kao i graft patelarnog ligamenta.[traži se izvor] Uobičajeni problemi tokom oporavka uključuju jačanje kvadricepsa i mišića potkolenice.
Glavna hirurška rana je na gornjoj proksimalnoj potkolenici, što sprečava tipičan bol koji se oseća prilikom klečanja nakon operacije. Rana je tipično manja od one na graftu patelarnog ligamenta, pa uzrokuje manje postoperativnog bola. Druga opcija koja je prvi put opisana 2004. godine, minimalno invazivna tehnika za uzimanje grafta sa zadnjeg dela kolena, brža je, proizvodi znatno manju ranu, izbegava komplikacije kod uzimanja grafta sa prednjeg reza i smanjuje rizik od povrede nerva.[11]
Postoje neke nesuglasice oko toga koliko se tetiva polužilastog mišića regeneriše nakon uzimanja za transplantaciju. Većina studija sugeriše da se tetiva može obnoviti bar delimično, mada će i dalje biti slabija od izvorne tetive.[traži se izvor]
Prednosti tetivnog kalema uključuju podnošenje velikog "opterećenja do pucanja", krutost kalema i nizak postoperativni morbiditet. Prirodni LCA može da podnese opterećenje do 2.160 njutna. Kod tetivnog kalema, ovaj broj se udvostručuje, smanjujući rizik od ponovnih povreda. Krutost tetivnog grafta - četvorostruko veća od prirodnog LCA (Bartlett, Clatworthy and Ngugen, 2001) - takođe smanjuje rizik od ponovnih povreda.
Ligament patele[uredi | uredi izvor]
Ligament patele povezuje patelu (čašicu kolena) sa tibijom (potkolenicom). Graft se obično uzima sa povređenog kolena, ali u nekim okolnostima, kao što je druga operacija, može se koristiti i drugo koleno. Koristi se srednja trećina tetive sa uklonjenim fragmentima kostiju na svakom kraju. Graft se zatim provuče kroz rupe izbušene u tibiji i butnoj kosti i zavrne na svoje mesto. Nešto je veća od kalema mišića zadnje lože buta.
Mane u poređenju sa tetivnim graftom su:
- Povećani bol u rani
- Povećano stvaranje ožiljaka
- Rizik od pucanja čašice tokom uzimanja kalema
- Povećan rizik od tendinitisa.
- Povećani nivoi bola, čak i godinama nakon operacije, pri aktivnostima koje zahtevaju klečanje.[traži se izvor]
Neki ili svi ovi nedostaci mogu se pripisati postoperativnom skraćivanju tetiva patelarnog zgloba.[traži se izvor]
Rehabilitacija nakon operacije je različita za svako koleno. Početna rehabilitacija za koleno sa graftom LCA fokusirana je na smanjenje otoka, postizanje punog opsega pokreta i stimulisanje mišića nogu. Cilj davaoca kalema je da odmah započnu vežbe snage sa velikim ponavljanjem.[traži se izvor]
Alograft[uredi | uredi izvor]
Patelarni ligament, tetiva m. tibialis anterior ili Ahilova tetiva mogu se izvaditi iz leša i koristiti u rekonstrukciji LCA. Ahilova tetiva, zbog svoje velike debljine, mora biti obrijana da stane u zglobnu šupljinu.[12]
Izbor kalema[uredi | uredi izvor]
Tip[uredi | uredi izvor]
Tipično, starost i način života pomažu u određivanju vrste kalema koji se koristi za rekonstrukciju LCA.[13] Najveći faktori stabilnosti kolena su pravilno postavljanje grafta od strane hirurga i lečenje drugih povreda menisko-ligamenta u kolenu, a ne vrsta grafta. Međutim, u postojećoj literaturi, samo je procena artrometara KT-1000 pokazala veću opuštenost rekonstrukcijom pomoću alografta. Transplantati ligamenta patele rezultovali su manjim brojem komplikacija i većom stabilnošću na ispitivanju artrometrom KT-1000.[14]
Mesto[uredi | uredi izvor]
Ne postoji idealno mesto za kalemljenje za rekonstrukciju LCA. Hirurzi su u prošlosti grafte ligamenta patele smatrali „zlatnim standardom“ za stabilnost kolena.[14]
Hamstring autoplantati ne daju brže rezultate nego autotransplantati ligamenta patele, nakon kratkoročnog i srednjoročnog praćenja primarne rekonstrukcije LCA. Međutim, uočena razlika u stopama neuspeha je dovoljno mala da se i dalje smatraju održivim opcijama za primarnu rekonstrukciju LCA.[15]
Transplantati ligamenta patele su u prošlosti imali problema sa klizanjem i istezanjem fiksacije tokom vremena. Savremene metode fiksacije izbegavaju klizanje grafta i daju slično stabilne ishode uz lakšu rehabilitaciju, manje bolova u prednjem delu kolena i manje ukočenosti zglobova.
Iako ima manje iskustva sa upotrebom grafta od m. tibialis anterior, preliminarni podaci nisu pokazali razliku u kratkoročnim subjektivnim ishodima između ovog transplantata i alotransplantata tetive patele.[traži se izvor]
Tetiva kvadricepsa, iako istorijski rezervisana za revizijske rekonstrukcije, uživala je obnovljeni fokus kao svestrani i izdržljivi graft za primarne rekonstrukcije. Upotreba tetive kvadricepsa obično ne rezultira istim stepenom bola u prednjem delu kolena postoperativno, a korišćenje tetive kvadricepsa proizvodi pouzdano debeo, robusan graft. Tetiva kvadricepsa ima približno 20% više kolagena po površini preseka od tetive patele i dostupan je veći prečnik upotrebljivog mekog tkiva.
Bridge Enhanced ACL Repair (BEAR implantat)[uredi | uredi izvor]
Novi pristup lečenju rupture LCA razvijen je u dečijoj bolnici u Bostonu i trenutno je u kliničkim ispitivanjima. Bridge Enhanced ACL Repair (BEAR) implantat je bioinženjerski postavljeni most koji se ubrizgava sa malom količinom sopstvene krvi pacijenta da stimuliše zarastanje i ponovno povezivanje LCA. Rezultati prve studije na ljudima objavljene u martu 2019. u Ortopedskom časopisu za sportsku medicinu pokazali su da je 10 pacijenata koji su primili implantat BEAR imalo slične kliničke, funkcionalne ishode i rezultate prijavljene od pacijenata kao 10 pacijenata koji su bili podvrgnuti rekonstrukciji LCA autograftom.[16] U toku su dodatna klinička ispitivanja.[17][18][19][20][21]
Ligament Advanced Reinforcement System (LARS)[uredi | uredi izvor]
Prednji ukršteni ligament (LCA) kolena je često povređen. Nedovoljna je revaskularizacija ligamenta nakon potpune rupture, što ograničava njegovu sposobnost zarastanja i zahteva operaciju rekonstrukcije.[22] U poslednjih 20 godina razvijene su nove vrste sintetičkih ligamenata. Napredni sistem ojačanja ligamenta (LARS) jedan je od ovih novih sintetičkih ligamenata koji je nedavno stekao popularnost. Postoje dokazi koji podržavaju LARS kao održivu opciju za operaciju rekonstrukcije s obzirom na stopu komplikacija i visoke ocene zadovoljstva pacijenta u poređenju sa tradicionalnim hirurškim tehnikama. Međutim, sistematski pregledi LARS-a u vezi sa stabilnošću kalema i dugoročnim funkcionalnim ishodima, istakli su nekoliko važnih praznina u postojećoj literaturi koja zahtevaju buduće istraživanje. Neophodnost rehabilitacije nakon LARS-a je dobro prepoznata, ali postoje ograničeni dokazi koji vode protokole rehabilitacije.[23][24][25][26]
Lečenje matičnim ćelijama[uredi | uredi izvor]
Autologna transplantacija matičnih ćelija pomoću mezenhimskih matičnih ćelija (MSC) korišćena je za poboljšanje vremena oporavka od operacije LCA, posebno za sportiste. MSC su multipotentne matične ćelije, što znači da se mogu razviti u više tipova ćelija. U slučaju mezenhimskih matičnih ćelija, ovi tipovi ćelija uključuju osteoblaste (koštane ćelije), adipocite (masne ćelije) i hondrocite (ćelije hrskavice). Tkivo ligamenta uglavnom se sastoji od fibroblasta i vanćelijskog matriksa. Ćelije ligamenta se razlikuju u veličini, reaguju na različite znake u ćelijskom okruženju i izražavaju različite markere na ćelijskoj površini, ograničavajući broj kliničkih tretmana za ubrzanu popravku tkiva LCA na MSC i primarne fibroblaste dobijene iz tkiva drugog LCA. Zbog toga većina modernih injekcija matičnih ćelija koristi MSC da bi promovisala brže popravljanje LCA i omogućila ljudima kao što su sportisti da se brže vrate u svoje prethodno stanje.
Da bi se MSC diferencirale u LCA, onie moraju biti postavljene u odgovarajuću skelu (matriks) na kojoj će rasti i moraju biti u bioreaktoru koji održava normalno fiziološko okruženje da ćelije mogu efikasno da se dele i umnožavaju.[traži se izvor] Skela mora imati mehanička svojstva zdravog LCA, da održi ligament dok je u svom primarnom obliku i održava normalno kretanje kolena. Skele koje se koriste za rast LCA uključuju kolagen, svilu, želatin, polihlečnu kiselinu i glikozaminoglikane.[traži se izvor] Mehanička svojstva skela su dalje poboljšana pletenjem i uvijanjem materijala skele.
Bioreaktor mora imati slična svojstva kao kolenski zglob, tako da se, kada se LCA ubaci u telo, ne odbacuje kao stran, što bi moglo prouzrokovati inflamaciju. Zbog toga mora da ima kompatibilne nivoe pH, nivo koncentracije kiseonika, nivoe metabolita i temperaturu, pored toga što mora biti sterilna.[traži se izvor]
Oporavak[uredi | uredi izvor]
Početna fizikalna terapija sastoji se od vežbi sa opsegom pokreta (ROM), često pod vodstvom fizikalnog terapeuta. Opseg vežbi za kretanje koristi se za vraćanje fleksibilnosti ligamenta, sprečavanje ili razgradnju ožiljnog tkiva i smanjenje gubitka mišićnog tonusa. Primeri vežbi za niz pokreta uključuju: kontrakcije kvadricepsa i podizanje ispruženih nogu. U nekim slučajevima, uređaj za kontinuirano pasivno kretanje (CPM) koristi se odmah nakon operacije kako bi se pomoglo u fleksibilnosti. Poželjni metod sprečavanja gubitka mišića su izometrijske vežbe koje ničim ne opterećuju koleno. Istezanje kolena u roku od dve nedelje je važno u mnogim smernicama za rehabilitaciju.[traži se izvor]
Otprilike šest nedelja je potrebno da bi se kost pričvrstila za graft. Međutim, pacijent obično može samostalno hodati i obavljati jednostavne fizičke zadatke pre toga sa oprezom, oslanjajući se na hiruršku fiksaciju grafta dok ne dođe do istinskog zarastanja (vezivanja grafta za kost). U ovoj fazi može započeti prva runda fizikalne terapije. Ovo se obično sastoji od pažljivih vežbi za vraćanje fleksibilnosti i male količine snage. Jedno od najvažnijih merila oporavka je dvanaest nedelja posle operacije. Posle ovoga, pacijent obično može započeti agresivniji režim vežbi koji uključuje stres na koleno i povećanje otpora. Može se uključiti i trčanje.
Posle četiri meseca moguće su intenzivnije aktivnosti poput trčanja bez rizika. Posle pet meseci, lagani kuglični rad može započeti jer je ligament skoro obnovljen. Posle šest meseci, rekonstruisani LCA je uglavnom u punoj snazi (tkivo ligameta se potpuno obnovilo) i pacijent se može vratiti aktivnostima koje uključuju sečenje i izvrtanje ako se nosi stabilizator kolena. Oporavak se razlikuje od slučaja do slučaja, a ponekad obnavljanje stresnih aktivnosti može potrajati godinu dana i duže.
Rizici[uredi | uredi izvor]
Ako se nakon operacije ne ispoštuje odgovarajući postupak rehabilitacije, LCA postaje manje pokretljiv i kosti počinju da se taru jedna o drugu. Nenormalni pokret kostiju takođe može oštetiti tkivo zgloba, što može dovesti do osteoartritisa.[traži se izvor]
Rehabilitacija[uredi | uredi izvor]
Ciljevi rehabilitacije nakon povrede LCA su vraćanje snage i pokreta u kolenu. Ako se osoba sa povredom LCA podvrgne operaciji, proces rehabilitacije prvo će se usredsrediti na polako povećanje opsega pokreta zgloba, a zatim na jačanje okolnih mišića kako bi se zaštitio novi ligament i stabilizovalo koleno. Konačno, započinje funkcionalni trening specifičan za aktivnosti potrebne za određene sportove. Može proći šest ili više meseci dok se sportista ne vrati sportu posle operacije, jer je od vitalne važnosti da se vrati osećaj ravnoteže i kontrole nad kolenom kako bi se sprečila druga povreda.[traži se izvor]
Prognoza[uredi | uredi izvor]
Prognoza povrede LCA je generalno dobra, a mnogi ljudi vraćaju funkciju povređene noge u roku od nekoliko meseci.[traži se izvor] Povreda LCA je nekada bila povreda koja završava karijeru za takmičarske sportiste; međutim, poslednjih godina operacija rekonstrukcije LCA praćena fizikalnom terapijom omogućila je mnogim sportistima da se vrate na nivo performansi pre povrede.[traži se izvor]
Dugotrajne komplikacije povrede LCA uključuju rani artritis kolena i / ili ponovno kidanje ligamenta. Faktori koji povećavaju rizik od artritisa uključuju težinu početne povrede, povredu drugih struktura u kolenu i nivo aktivnosti nakon lečenja.[traži se izvor] Nelečenje rupture LCA ponekad može prouzrokovati oštećenje hrskavice unutar kolena, jer će se kod rupture LCA zglobne površine potkolenice i butne kosti trljati jedna o drugu.[traži se izvor]
Nažalost, mlade sportistkinje imaju značajan rizik od ponovnog kidanja grafta ili kidanja LCA na drugom kolenu nakon oporavka. Zabeležen je ovaj rizik kod skoro 25% mladih sportista.[traži se izvor] Stoga sportiste treba pregledati na bilo koji neuromuskularni deficit (tj. asimetričnu slabost noge ili nepravilan oblik doskoka) pre nego što se vrate sportu.[traži se izvor]
Epidemiologija[uredi | uredi izvor]
U Sjedinjenim Državama godišnje ima oko 200 000 ruptura LCA. Incidenca rupture LCA je oko 69 na 100.000 godišnje, sa stopama kod muškaraca od 82 na 100.000 i kod žena od 59 na 100.000.[traži se izvor] Pri raščlanjivanju stopa na osnovu starosti i pola, žene između 14-18 godina imale su najviše stope povreda sa 227,6 na 100.000. Muškarci u dobi od 19 do 24 godine imali su najviše povreda sa 241 na 100.000.
Sport[uredi | uredi izvor]
Stope ponovne rupture među mladim fkultetskim sportistima bile su najviše kod muških fudbalera sa 15 na 10.000, zatim kod gimnastičarki sa 8 na 10.000 i fudbalerki sa 5,2 na 10.000.[traži se izvor]
Srednjoškolci imaju povećan rizik od rupture LCA u poređenju sa nesportistima. Među srednjoškolkama u Sjedinjenim Državama sport sa najvećim rizikom od rupture LCA je američki fudbal, a zatim košarka i lakros. U američkoj košarci i fudbalu žene doživljavaju više ruptura LCA nego u svim ostalim sportovima zajedno.[traži se izvor] Sport sa najvećim rizikom za srednjoškolce u SAD bila je košarka, praćena lakrosom i fudbalom.[traži se izvor] U košarci žene imaju 5-8 puta veće šanse da dožive rupture LCA nego muškarci.[traži se izvor]
Zaključak[uredi | uredi izvor]
Najčešće situacije pri kojima dolazi do povrede LCA su skijanje (33%), fudbal (20%), ostali sportovi (14%), saobraćaj (20%). Podaci Jakoba i Straublia (1992) i Ukropine[traži se izvor] saglasni su u učestalosti različitih mehanizama povređivanja ligamenata kolena. Nigde se ne postavlja takvo pitanje kompenzacije (prema dekompenzaciji) funkcije zgloba kolena kao u slučaju insuficijencije LCA, jer on bitno obezbeđuje prednju stabilnost, ali uz bočne veze i m. semimebranosus. Zbog toga se u slučaju izolovanog oštećenja LCA stabilnost kolena i radna sposobnost mogu održavati godinama, sve dok minimalna trauma ne izazove leziju ostalih elemenata. Tada dolazi do manifestne dekompenzacije kolena sa nestabilnošću i tegobama. Kod lezije samo LCA-a preostala kompenzatorna rezerva je 66%[traži se izvor]. Izolovane lezije LCA nastaju mehanizmom hiperekstenzije i unutrašnje rotacije, kada se LCA utiskuje u interkondilarnu fosu (Grantov usek) i biva povređen. Krajevi krucijata često su teško oštećeni i primarna rekonstrukcija i sutura je nemoguća, pa se vrši primarno ojačanje tetivnim graftovima. Mnogi autori opisali su primenu autologih i alogenih graftova u rekonstrukciji LCA i drugih ligamenata kolena[traži se izvor]. U izboru grafta današnje shvatanje daje prednost primeni autografta nad alograftovima. Od autograftova najčešće se koriste srednja trećina ligamenta patele, tetive m. semitendinosusa i/ili gracilisa, tetiva m. bicepsa femorisa, tetiva m kvadricepsa femorisa, sa ili bez svog patelarnog koštanog bloka, a od alograftova deo Ahilove tetive. Problem u primeni grafta je njegovo preživljavanje i zadržavanje njegovih mehaničkih karakteristika, jer postavljeni grefon prolazi kroz složen proces ligamentizacije tokom čijih faza je neoligament vulnerabilan. Danas se ipak koriste uglavnom graft ligamenta patele i semitendinosus-gracilis graft uz postupke koji poštuju navedene anatomske postulate u izboru grafta, njegovom pozicioniranju, mestu pripoja i fiksaciji. Smatra se da, pored masnog jastučeta, izvor vaskularizacije za graft predstavlja i sinovija, koja je ujedno i izvor nediferentovanih C ćelija koje zamenjuju tkivo grafta u periodu od 30 nedelja[traži se izvor]. Procesom sinovijalizacije i ligamentizacije neoligament postaje nalik normalnom LCA-u, pod uslovom da je u toku ovog procesa obezbeđena stabilnost zgloba, jer pri nestabilnostima dolazi do dezintegracije novostvorenog kolagena. Optimalne (slične normalnom LCA-u) karakteristike neoligament dostiže u toku 11-12 meseci, kada stiče čvrstinu 81% normalnog LCA. Inače ceo proces maturacije neoligamenta traje od 1-3 godine[traži se izvor]. Izbor grafta je individualan i zavisi od stanja kolena i postoperativnih zahteva. Prednost grafta ligamenta patele je u čvrstini i snazi fiksacije, što je bitno kod hronično nestabilnih kolena gde su i sekundarni, kapsularni stabilizatori oštećeni. Osim o karakteristikama samog grafta, mora se voditi računa i o mestu i čvrstini fiksacije i šteti koju trpi donorno mesto na kolenu.[1]
Vidi još[uredi | uredi izvor]
Reference[uredi | uredi izvor]
- ^ a b Klinička anatomija prednjeg ukrštenog ligamenta - značaj za hiruršku rekonstrukciju, A. Lečić , M. Bumbaširević, S. Malobabić ,M. Miličević, N. Ivančević, N. Slavković 1. Institut za ortopedsku hirurgiju i traumatologiju, Klinički Centar Srbije, Beograd 2. Anatomski Institut Medicinskog fakulteta, Beograd 3. Institut za ortopedsko-hirurške bolesti «Banjica», Beograd 4. Klinički centar Srbije, Beograd
- ^ a b v g d đ e ž z i j „Anterior Cruciate Ligament (ACL) Injuries-OrthoInfo - AAOS”. orthoinfo.aaos.org. mart 2014. Arhivirano iz originala 5. 7. 2017. g. Pristupljeno 30. 6. 2017.
- ^ Eberl R (januar 2019). „Anterior cruciate ligament rupture in children with open growth plate : Diagnostics and treatment”. Unfallchirurg. 122 (1): 17—21..
- ^ a b Evans, Jennifer; Mabrouk, Ahmed; Nielson, Jeffery l (2024), Anterior Cruciate Ligament Knee Injury, StatPearls Publishing, PMID 29763023, Pristupljeno 2024-02-05
- ^ Musahl V, Engler ID, Nazzal EM, Dalton JF, Lucidi GA, Hughes JD, Zaffagnini S, Della Villa F, Irrgang JJ, Fu FH, Karlsson J (januar 2022). „Current trends in the anterior cruciate ligament part II: evaluation, surgical technique, prevention, and rehabilitation”. Knee Surg Sports Traumatol Arthrosc. 30 (1): 34—51.. [
- ^ Pang L, Li P, Li T, Li Y, Zhu J, Tang X. Arthroscopic Anterior Cruciate Ligament Repair Versus Autograft Anterior Cruciate Ligament Reconstruction: A Meta-Analysis of Comparative Studies. Front Surg. 9: 887522. 2022. Nedostaje ili je prazan parametar
|title=(pomoć). - ^ Liu W, Wu Y, Wang X, Kuang S, Su C, Xiong Y, Tang H, Xiao Y, Gao S (januar 2023). „ACL stump and ACL femoral landmarks are equally reliable in ACL reconstruction for assisting ACL femoral tunnel positioning”. Knee Surg Sports Traumatol Arthrosc. 31 (1): 219—228..
- ^ „Anterior Cruciate Ligament (ACL) Injuries - OrthoInfo - AAOS”. www.orthoinfo.org. Pristupljeno 2024-02-05.
- ^ Zileli, Mehmet; Benzel, Edward C.; Bell, Gordon R. (2017), Bone Graft Harvesting, Elsevier, str. 1453—1459.e2, Pristupljeno 2024-02-05
- ^ Mouarbes, Dany; Menetrey, Jacques; Marot, Vincent; Courtot, Louis; Berard, Emilie; Cavaignac, Etienne (2019). „Anterior Cruciate Ligament Reconstruction: A Systematic Review and Meta-analysis of Outcomes for Quadriceps Tendon Autograft Versus Bone–Patellar Tendon–Bone and Hamstring-Tendon Autografts”. The American Journal of Sports Medicine (na jeziku: engleski). 47 (14): 3531—3540. ISSN 0363-5465. doi:10.1177/0363546518825340.
- ^ Faryniarz, Deborah A.; Bhargava, Madhu; Lajam, Claudette; Attia, Erik T.; Hannafin, Jo A. (2006). „QUANTITATION OF ESTROGEN RECEPTORS AND RELAXIN BINDING IN HUMAN ANTERIOR CRUCIATE LIGAMENT FIBROBLASTS”. In Vitro Cellular & Developmental Biology - Animal (na jeziku: engleski). 42 (7): 176. ISSN 1543-706X. doi:10.1290/0512089.1.
- ^ (W. P. Longmire, J. National Cancer Institute 14, 669: The term homostatic graft might be applied to inert tissues such as bone and cartilage when transferred from one individual to another of the same species; and the term homovital graft might be used in reference to grafts whose cells must continue to grow and reproduce for the graft to be effective after similar transplantation; H. Conway, The Bulletin of the Hong Kong Chinese Medical Association 13, 43: These grafts persist however as homostatic grafts and are completely replaced by host tissues in time.)
- ^ Sim K, Rahardja R, Zhu M, Young SW. Optimal Graft Choice in Athletic Patients with Anterior Cruciate Ligament Injuries: Review and Clinical Insights. Open Access J Sports Med. 13: 55—67. 2022. Nedostaje ili je prazan parametar
|title=(pomoć). - ^ a b Evans, Jennifer; Mabrouk, Ahmed; Nielson, Jeffery l (2024), Anterior Cruciate Ligament Knee Injury, StatPearls Publishing, PMID 29763023, Pristupljeno 2024-02-05
- ^ Dhillon J, Kraeutler MJ, Belk JW, McCarty EC, McCulloch PC, Scillia AJ. Autograft and Nonirradiated Allograft for Anterior Cruciate Ligament Reconstruction Demonstrate Similar Clinical Outcomes and Graft Failure Rates: An Updated Systematic Review. Arthrosc Sports Med Rehabil. 2022 Aug;4(4):e1513-e1521.
- ^ Khan, Azeem U.; Aziz, Rida; Reen, Michael; Walker, William; Myers, Philip (2023). „The First Case of Bridge-Enhanced Anterior Cruciate Ligament (ACL) Repair (BEAR) Procedure in Mississippi”. Cureus. 15 (8): e44218. ISSN 2168-8184. PMC 10522361
 . PMID 37767267. doi:10.7759/cureus.44218
. PMID 37767267. doi:10.7759/cureus.44218  .
.
- ^ Cerulli, G.; Placella, G.; Sebastiani, E.; Tei, M. M.; Speziali, A.; Manfreda, F. (2013). „ACL Reconstruction: Choosing the Graft”. Jounts. 1 (1): 18—24. PMC 4295687
 . PMID 25606507.
. PMID 25606507.
- ^ Reider B. (2013). „The quest”. The American Journal of Sports Medicine. 41 (8): 1747—1749. PMID 23912612. doi:10.1177/0363546513498697.
- ^ Perrone, G. S.; Proffen, B. L.; Kiapour, A. M.; Sieker, J. T.; Fleming, B. C.; Murray, M. M. (2017). „Bench-to-bedside: Bridge-enhanced anterior cruciate ligament repair”. J Orthop Res. 35 (12): 2606—2612. PMC 5729057
 . PMID 28608618. doi:10.1002/jor.23632.
. PMID 28608618. doi:10.1002/jor.23632.
- ^ Murray, Martha M.; Kalish, Leslie A.; Fleming, Braden C.; Flutie, Brett; Freiberger, Christina; Henderson, Rachael N.; Perrone, Gabriel S.; Thurber, Laura G.; Proffen, Benedikt L.; Ecklund, Kirsten; Kramer, Dennis E.; Yen, Yi-Meng; Micheli, Lyle J.; et al. (2019). „Bridge-Enhanced Anterior Cruciate Ligament Repair: Two-Year Results of a First-in-Human Study”. Orthop J Sports Med. 7 (3). PMID 30923725. doi:10.1177/2325967118824356.
- ^ Bridge-enhanced anterior cruciate ligament repair is not inferior to autograft anterior cruciate ligament reconstruction at 2 years: results of a prospective randomized clinical trial. Murray MM, Fleming BC, Badger GJ; et al. (2020). „Bridge-Enhanced Anterior Cruciate Ligament Repair is Not Inferior to Autograft Anterior Cruciate Ligament Reconstruction at 2 Years: Results of a Prospective Randomized Clinical Trial”. The American Journal of Sports Medicine. 48 (6): 1305—1315. PMC 7227128
 . PMID 32298131. doi:10.1177/0363546520913532..
. PMID 32298131. doi:10.1177/0363546520913532..
- ^ Vaquero-Picado, Alfonso; Rodríguez-Merchán, E. Carlos (2017). „Isolated posterior cruciate ligament tears: an update of management”. EFORT Open Rev. 2 (4): 89—96. PMC 5420825
 . PMID 28507781. doi:10.1302/2058-5241.2.160009.
. PMID 28507781. doi:10.1302/2058-5241.2.160009.
- ^ Wang, Sheng-Hao; Chien, Wu-Chien; Chung, Chi-Hsiang; Wang, Yung-Chih; Lin, Leou-Chyr; Pan, Ru-Yu (2018). „Long-term results of posterior cruciate ligament tear with or without reconstruction: A nationwide, population-based cohort study”. PLOS ONE. 13 (10): e0205118. Bibcode:2018PLoSO..1305118W. PMC 6169976
 . PMID 30281658. doi:10.1371/journal.pone.0205118
. PMID 30281658. doi:10.1371/journal.pone.0205118  .
.
- ^ Schulz MS, Russe K, Weiler A, Eichhorn HJ, Strobel MJ (2003). „Epidemiology of posterior cruciate ligament injuries”. Arch Orthop Trauma Surg. 123 (4): 186—91. doi:10.1007/s00402-002-0471-y.
- ^ Margheritini F, Mariani PP (2003). „Diagnostic evaluation of posterior cruciate ligament injuries”. Knee Surg Sports Traumatol Arthrosc. 11 (5): 282—8. doi:10.1007/s00167-003-0409-0.
- ^ Fanelli, Gregory C.; Edson, Craig J. (1995). „Posterior cruciate ligament injuries in trauma patients: Part II”. Arthroscopy: The Journal of Arthroscopic & Related Surgery (na jeziku: engleski). 11 (5): 526—529. doi:10.1016/0749-8063(95)90127-2.
Literatura[uredi | uredi izvor]
- Daniel DM, Akeson WH, O’Connor JJ. Knee Ligaments, structure, function, injury and repair. New York: Raven Press, 1990. .
- Feagin JA jr. The Crucial Ligaments, diagnosis and treatment of ligamentous injuries about the knee. New York, Edinburgh, London, Melbourne: Churchill Livingstone; 1988. .
- Furman W, Marshall JL, Girgis FG. The Anterior Cruciate Ligament: A functional analysis based on postmortem studies. J Bone Joint Surg 1976; 58A: 179-185.
- Shutte MJ, Dabezies EJ, Zimny MI, Heppel LT. Nataural Anatomy of the Human Anterior Cruciate Ligament. J Bone Joint Surg 1987; 69A: 243-247.
- Terry, Glenn C.; Hughston, Jack C. (1985). „Associated Joint Pathology in the anterior Cruciate Ligament- Defficient Knee, with emphasis on a classification system and injuries to the meniscocapsular ligament-musculotendinous unit complex”. Orthop Clin North. Am. 16 (1): 29—41. doi:10.1016/S0030-5898(20)30465-X..
- Girgis, F. G.; Marshall, J. L.; Monajem, A. (1975). „The cruciate ligaments of the knee joint. Anatomical, functional and experimental analysis”. Clin Orthop. 106 (106): 216—231. PMID 1126079. doi:10.1097/00003086-197501000-00033..
- Hollinshead WH, Rosse C. Textbook of anatomy, B. Fourth Ed. Harper& Row, publishers, Cambridge, New York, London, 1985.
- Zaffagnini S, Martelli S, Acquaroli F. ACL orientation during passive range of motion (2004). „Computer investigation of ACL orientation during passive range of motion”. Computers in Biology and Medicine. 34 (2): 153—163. PMID 14972634. doi:10.1016/S0010-4825(03)00041-6..
- Fung, D. T.; Zhang, L. Q. (2003). „Modeling of ACL impingement against the intercondylar notch”. Modeling of ACL Impingement Against the Intercondylar Notch Clinical Biomechanics. 18 (10): 933—941. PMID 14580837. doi:10.1016/s0268-0033(03)00174-8..
- Cushner DF, La Rosa FD, Vigorita JV, Scuderi RG, Scott WN, Insall NJ. A Quantitative Histologic Comparison: ACL Degeneration in the Osteoarthritic Knee. The Journal of Arthroplasty. 2003. Nedostaje ili je prazan parametar
|title=(pomoć); 18 , 6. - Feagin, JA, The syndrome of the torn anterior cruciate ligament (1979). Orthop Clini North Amer: 16. Nedostaje ili je prazan parametar
|title=(pomoć), 3-15. - Insall J, Russell W, Scott WN et al: Surgery of the knee, sec.ed. New York, Edinburgh, London: Churchill Livingstone, 1993.
- Anderson AF, Lipscomb AB, Lindahl KJ, Addlestone RB. Analysis of the interconylar notch by computed tomography 1987; The American Journal of Sports Medicine. 15 (6): 547.
- Good L, Odenesten M, Gillquist J. Intercondylar notch measurements with special reference to anterior cruciate ligament surgery Clin. Orthop 1991; 263: 185.
- Lečić A, Ukropina D, PP Mariani: Lezije i lečenje ligamenata kolena, CIBIF Medicinskog Fakulteta, Beograd, 1997.
- Arnold JA, Coker TP, Healton LM, Park JP, Harris WD. Natural history of anterior cruciate tears. Am J Sprots Med 1985; 15, 547-
- Bradley J, Fitzpatrick D, Daniel D. et all: Orientation of the cruciate ligament in the sagiat plane:a method of predicting its lenght -change with flexion. J Bone Joint Surg 1988; 70B: 94,.
- Hefty MS, Grood ES, Noyes FR (1989). „Factors affecting the region of most isometric femoral attachments”. II. The Anterior Cruciate Ligament. The American Journal of Sports Medicine. 17 (2): 208..
- O’Connor J, Shercliff T, Fitzpatrick D. et al: Geometry of the knee. in Daniel D.M. Akeson HA, O’Conor JJ (eds): Knee Ligaments: Structure, function, injury and repair. New York: Raven Press, 1990, pp. 163-201.
- Schutzer SF, Christen S, Jakob RP. Further observations on the isometricity of the anterior cruciate ligament: an anatomical study using 6-mm diameter replacement. Clin Orthop 1989; 242: 247.
- . Kennedy JC, Weinberg HW, Wilson AS. The Anatomy and Function of the Anterior Cruciate Ligament. J Bone Joint Surg 1974; 56A: 223-235,.
- Gabriel T. M., Wong K. E., Woo L-Y S., Yagi M, Debski E. Richard. Distribution of in situ forces in the anterior cruciate ligament in response to rotatory loads. Journal of Orthopaedic Research. 2004. Nedostaje ili je prazan parametar
|title=(pomoć); 22 85–89. - Amis A.A., Dawkins P.C. Functional Anatomy of the Anterior Cruciate Ligament, J. Bone Joint Surg 1991; 73B:260-267
- . Cooper R.R., Misol S.: Tendon and Ligament Insertion: a Light and Electron Microscopic Study. J Bone Joint Surg. 1970; 52A 1-20
- Federative Committee on Anatomical Terminology. Terminologia Anatomica. Thieme, Stuttgart- New York, 1998.
26. Alm A, Stromberg B. Vascular Anatomy of the Anterior Cruciate Ligamens, Acta Chirurg. Scand. 1974; supl. 445 25–35.
27. Danylchuk KD, Finlay JB, Kreck JP. Microstructural Organisation of the Human and Bovine Cruciate Ligaments. Clin Orthop. 131: 294—298. 1978. Nedostaje ili je prazan parametar |title= (pomoć),.
28. Dragani} V. Arterijska vaskularizacija zgloba kolena, Doktorska teza, Beograd 1971.
29. O’ Donoghue DM. An analysis of end results of surgical treatment of major injuries to the ligamnents of the knee. J Bone Joint Surg 37A: 1-13.
30. Palmer I (1938) On the injuries to the ligaments of the knee joint: a clinical study. Acta Chir Scand (Suppl. 53)
31. Le{i} A, Djurdjevi} D, Tati} V, Ukropina D. Patohistolo{ka procena primene ugljeni~nih vlakana za substituciju prednjeg ukr{tenog ligamenta- eksperimentalna studija na psima. Vojnosanitetski Pregled. 52 (3): 215—220. 1995. Nedostaje ili je prazan parametar |title= (pomoć)
32. Fetto JF, Marshall JL. . The natural history and diagnosis of anterior cruciate ligament insufficiency: Clin Orthop. 1980. pp. 147., 29- 38.
33. Jakob RP, Straubli HU. The knee and the cruciate ligaments, anatomy, biomechanics, clinical aspects, reconstruction, complications, rehabillitation. SpringerVerlag, Berlin. New York, Heidelberg, New York, 1992.
34. Muller W. The knee : Form, function, and ligament reconstruction, Springer-Verlag, New-York, 1983.
Spoljašnje veze[uredi | uredi izvor]
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
