Prilagodljiva želudačna omča
| Prilagodljiva želudačna omča | |
|---|---|
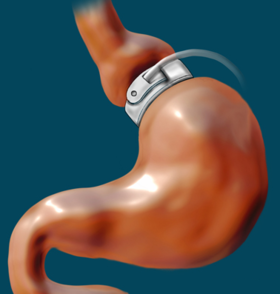 Prilagodljiva želudačna omča nakon ugradnje | |
| Sinonimi | Lap band |
| ICD-9-CM | 44.95[1] |
Prilagodljiva želudačna omča jedna je od metoda u barijatrijskoj hirurgiji koja se zasniva na postavljanju posebne želudačne trake oko želuca, kako bi ga mehanički podelila na dva dela i time ograničila unošenje hrane. Svrstava se među restriktivne operacije jer rezultuje smanjenjem kapacitet želuca.[2]
Metoda se smatra potpuno reverzibilnom jer se posle izvesnog vremena vrši uklanjanje omče.[3]
Nakon ugradnje omče hrana dospeva u manji deo želuca (džep) i izaziva sitost mnogo brže nego inače. Nakon postavljanja, gastrična traka se puni fiziološkim rastvorom ili vazduhom kroz mali otvor koji se postavlja ispod kože, čime se podešava prohodnost želuca. Ova metoda nema poseban rizik od operativnih i postoperativnih komplikacija. Pacijent ostaje u bolnici samo jedan dan nakon operacije i po otpustu nastavljaju sa normalnim unosom hrane, bez smanjene resorpcije i digestivnih smetnji. Ova metoda zahteva uklanjanje petlje nakon određenog perioda, takođe hirurški, što je manji zahvat.
Istorija[uredi | uredi izvor]
Barijatrijska hirurgija je u 21. veku postakla jedna od opcija koju treba razmotriti kao oblik terapije kod odraslih pacijenata (starosti 18-60 godina) sa teškom gojaznošću (BMI >40 kg/m² ili BMI >35 kg/m² ako postoje pridruženi komorbiditeti) gde su prethodni pokušaji da se smrša i/ili održi gubitak težine nehirurškim tehnikama neuspešni i u kojima postoji raspoloživost za produženo postoperativno praćenje.[4][5]
U sklopu barijatrijska hirurgije razvijena je metoda laparoskopskog postavljenja prilagodljive želudačne omče, koja je dana postala najpopularnija restriktivna barijatrijska hirurška intervencija u Evropi i Australiji, a sve više je dobila i na popularnosti i u SAD posle dobijanja odobrenje Uprave za hranu i lekove u 2001 godine.[6]
Najčešće korišćenu podesivu želudačnu omču 1986. godine izumeo je Lubomir Kuzmak, koji je ovu intervenciju izvodi laparoskopskim putem. Metodu je razvio Belačev 1992. godine, i do danas je postavljeno preko 250.00 prilagodljivih želudačnih omči postavljene širom sveta.
Klinički značaj[uredi | uredi izvor]
Gojaznost se sada smatra punopravnom bolešću i dostigla je razmere epidemije, koje izgleda da rastu. Evolucija barijatrijske hirurgije i tehnološke inovacije koje su revolucionisale ovu oblast nude potencijalni lek za ove pacijente. Prilagodljiva želudačna omča jedna je od operacija koja je dokazala da daje dosledne rezultate za prave pacijente.[7]
Nije svaki gojazni pacijent dobar kandidat za ovu operaciju, a niz faktora treba uzeti u obzir pre nego što se gojazna osoba odluči za operaciju gubitka telesne težine.
Iako postoji rizik od komplikacija, ogromna većina ovih pacijenata se veoma dobro oseća i često pobeđuje bolest i njene prateće znake i simptome. Međutim pre intervencija svi kandidati za ovu operaciju trebalo bi da budu edukovani o ovoj temi i da ih lekari obaveste da i komplikacija kao opcija postoji.[7]
Priprema[uredi | uredi izvor]
Potrebno je mnogo planiranja da bi se osigurao uspešan ishod za pacijente koji su podvrgnuti operaciji gojaznosti. Brojni kvalifikovani medicinski stručnjaci kao što su psihijatri/psiholozi, nutricionisti, lekari opšte prakse i socijalni radnici su sastavni deo optimizacije pacijenata. Pacijenti često pohađaju grupne časove osmišljene da ih obrazuju o promenama u načinu života kojima će morati da se podvrgnu i šta mogu da očekuju pre i posle operacije. Ishrana i psihološki aspekti operacije su podjednako važni kao i tehnički detalji i fizičke promene koje operacija podrazumeva. Šestomesečni proces koji uključuje ovaj interprofesionalni tim profesionalaca je ono što pacijenti koji razmišljaju o operaciji gojaznosti treba da očekuju.[8]
Indikacije i kontraindikacije za barijatrijsku hirurgiju[uredi | uredi izvor]
Indikacije za barijatrijsku hirurgiju kodifikovane su 1991. godine od strane komiteta stručnjaka sazvanog pod pokroviteljstvom National Institute for Health. Ove smernice koje su više puta suštinski potvrđivane uključuju sledeće smernice:[9]

- Indeks telesne mase BMI >40 kg/m² (ili BMI >5 kg/m² ako postoji pridruženi komorbiditet).
- Starost pacijenta od 18 do 60 godina.
- Gojaznost koja traje više od 5 godina.
- Dokazan neuspeh prethodnih pokušaja gubitka težine i/ili održavanja gubitka težine nehirurškim tehnikama.
- Potpuna dostupnost za produženo postoperativno praćenje.
Operacija ne menja trajno anatomiju želuca i stoga je potpuno reverzibilna. Gastrična traka izaziva rani osećaj sitosti što smanjuje količinu unesene hrane.
Procena rezultata[uredi | uredi izvor]
Rezultati u smislu gubitka težine mogu se proceniti na oko 40-50% viška težine. Rezultati u smislu gubitka težine dugoročno veoma zavise od pacijentovog ponašanja u ishrani i zato postoji značajan broj slučajeva u kojima se dešava povećanje telesne težine nakon operacije.[10][11][12][13][14][15][16]
Metoda[uredi | uredi izvor]

Postupak uključuje postavljanje trake na naduvavanje (opremljene pneumatskom komorom) oko gornjeg dela želuca, u subkardijalnom regionu, stvarajući veoma malu proksimalnu želudačnu vrećicu (zapremine 15–20 ml) koja se pozicionira ojačanim prednje gastro-gastričnim šavovima. Silikonskom cevčicom je omča povezana sa pneumatskom komorom koja se završava rezervoarom koji se nalazi potkožno u trbušnom zidu i koji omogućava perkutano podešavanje kalibra omče.
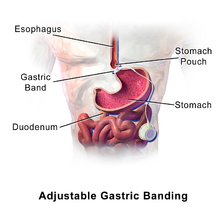
Nakon postavljanja, gastrična traka se puni fiziološkim rastvorom ili vazduhom kroz mali otvor koji se postavlja ispod kože, čime se podešava prohodnost želuca, odnosno prečnik otvora za povećanje ili smanjenje brzine prolaska hrane iz gornje komore u telo želuca.
Ovim postupkom izaziva se osećaj sitosti koji je izazvan nadimanjem želudačne kese koja dovodi do prekomernog unosa obroka, i samim tim i smanjenja unos kalorija.
Pacijenti takođe prijavljuju i produženu sitost posle obroka, što smanjuje njihov unos kalorija, iako su značajno smanjili unos energije. Mehanizam po kome se ovo dešava još uvek nije shvaćeno.[17]
Postavljanje trake traje 30-60 minuta, sa stopom konverzije od oko 1%. Pacijenti posle intervencije ostaju u bolnici oko 24 sata i nakon toga se vračaju normalim ktivnosti u roku od 1 nedelje.[18][19][20]
Komplikacije[uredi | uredi izvor]
Ozbiljne operativne komplikacije su veoma retke (0,2%), a operativni mortalitet veoma nizak (<0,1%). Komplikacije specifične za proceduru uključuju:[21]
- klizanje omče (3%), (hernija želuca iznad omče) može izazvati delimičnu ili potpunu opstrukciju želuca, i često zahteva hiruršku korekciju.
- isključenjem porta i/ili katetera sa gubitkom zaptivke,
- dilatacija jednjaka,
- dilatacija želudačne kesice,
- migracija omče unutar želuca (<1%).
Izvori[uredi | uredi izvor]
- ^ „Online ICD9/ICD9CM codes”. Arhivirano iz originala 2013-10-14. g. Pristupljeno 2012-08-06.
- ^ „Standard Italiani per la Cura dell’Obesità” (PDF). web.archive.org. 2014-03-27. Arhivirano iz originala (PDF) 27. 03. 2014. g. Pristupljeno 2023-02-01.
- ^ Pories, Walter J. (2008). „Bariatric surgery: risks and rewards”. The Journal of Clinical Endocrinology and Metabolism. 93 (11 Suppl 1): S89—96. ISSN 0021-972X. PMC 2729256
 . PMID 18987275. doi:10.1210/jc.2008-1641.
. PMID 18987275. doi:10.1210/jc.2008-1641.
- ^ Gastrointestinal surgery for severe obesity. National Institutes of Health Consensus Development Conference draft Statement. Obes Surg 1991;1:257-66.
- ^ National Institutes of Health National Institutes of Health. National Heart, Lung and Blood Institute: Clinical Guidelines on the Identification, Evaluation and Treatment of Overweight and Obesity in Adults. The Evidence Report. June 1998.
- ^ Belachew M, Legrand MJ, Defechereux TH, et al. Laparoscopic adjustable silicone gastric banding in the treatment of morbid obesity. A preliminary report. Surg Endosc 1994;8:1354–6.
- ^ a b Stahl, Jonathan M.; Malhotra, Sandeep (2022-07-25). „Obesity Surgery Indications And Contraindications” (na jeziku: engleski).
- ^ Stahl, Jonathan M.; Malhotra, Sandeep (2022-07-25). „Obesity Surgery Indications And Contraindications” (na jeziku: engleski).
- ^ National Institute for Health and Clinical Excellence. Obesity. Guidance on the prevention, identification, assessment and management of overweight and obesity in adults and children. Nice Clinical Guidelines 2006;43:1-84.
- ^ Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004;292:1724-37.
- ^ Parikh MS, Laker S, Weiner M, Hajiseyedjavadi O, Ren CJ. Objective comparison of complications resulting from laparoscopic bariatric procedures. J Am Coll Surg 2006;202:252-61.
- ^ Chapman AE, Kiroff G, Game P, et al. Laparoscopic adjustable gastric banding in the treatment of obesity: a systematic literature review. Surgery 2004; 135: 326-51.
- ^ Chevallier JM, Zinzindohoue F, Douard R, et al. Complications after laparoscopic adjustable gastric banding for morbid obesity: experience with 1,000 patients over 7 years. Obes Surg 2004; 14: 407-14.
- ^ Ponce J, Paynter S, Fromm R. Laparoscopic adjustable gastric banding: 1,014 consecutive cases. J Am Coll Surg 2005;201:529-35.
- ^ O’Brien PE, McPhail T, Chaston TB, Dixon JB. Systematic review of medium-term weight loss after bariatric operations. Obes Surg 2006;16:1032-40
- ^ Favretti F, Ashton D, Busetto L, Segato G, De Luca M. The gastric band: firstchoice procedure for obesity surgery. World J Surg 2009;33:2039-48.
- ^ Dixon AF, Dixon JB, O’Brien PE. Laparoscopic adjustable gastric banding induces prolonged satiety: a randomized blind crossover study. J Clin Endocrinol Metab 2005;90:813–19
- ^ Fisher BL. Comparison of recovery time after open and laparoscopic gastric bypass and laparoscopic adjustable banding. Obes Surg 2004;14:67–72.
- ^ Dolan K, Hatzifotis M, Newbury L, et al. A comparison of laparoscopic adjustable gastric banding and biliopancreatic diversion in superobesity. Obes Surg 2004;14:165–9.
- ^ Zinzindohoue F, Chevallier JM, Douard R, et al. Laparoscopic gastric banding: a minimally invasive surgical treatment for morbid obesity: prospective study of 500 consecutive patients. Ann Surg 2003;237:1–9.
- ^ Fielding GA, Rhodes M, Nathanson LK. Laparoscopic gastric banding for morbid obesity. Surgical outcome in 335 cases. Surg Endosc 1999;13:550–4
Spoljašnje veze[uredi | uredi izvor]
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
