Крварење у стакластом телу ока
| Крварење у стакластом телу ока | |
|---|---|
| Синоними | haemorrhagia corporis viteri |
 | |
| Шематски приказ ока | |
| Специјалности | офталмологија |
Крварење у стакластом телу ока (лат. haemophthalmus) или интраокуларно крварење (lat. haemorrhagia corporis viteri) је ургентно стање у офталмологији које се дефинише као присуство екстравазиране крви унутар простора назначеног зонуларним влакнима и задњом капсулом сочива, непигментираног епитела цилијарног тела бочно и унутрашње ограничавајуће мембране мрежњаче (лат. lamina limitans interna) постериорно и постеролатерално. Како разликовање крварења која се налазе унутар стакластог тела од крварења између унутрашње ограничавајуће мембране и слоја нервних влакана мрежњаче (која се назива и крварење субинтерно крварења унутрашње ограничавајуће мембране) и преретиналних крварења (оних између унутрашње ограничавајуће мембране и стакластог ткива) није увек могуће ова стања се сматрају врстама крварења у стакловом телу.[1]
Од раних дана проучавања медицине и људског тела, анатоми и патолози били су заинтригирани тајанственом, желатинозном супстанцом која испуњава већину волумена ока — стакластог тела које испуњава четири петине очне јабучице, и у просеку износи 4 мл код одрасле особе. Стаклено тело се састоји од 99% воде, а преосталих 1% садржи колаген и хијалуронску киселина. Ове компоненте дају стакласти (желатинозни) облик овом специфичном ткиву ока.
Лекари хитне помоћи ретко су позвани да дијагностикују и лече болести стакластог тела, али понекад њихова правовремена дијагноза и правовремено упућивање пацијента лекару специјалисти могу да сачувају вид. Често, чак и сумња на абнормалности унутар стакластог тела захтева упућивање болесника очном хирургу са посебном едукацијом у дијагностици и лечењу витреоретиналних болести ока.
Историја
[уреди | уреди извор]Један од најранијих клиничких описа крварења у стакластом телу написао је немачки офталмолог Литен 1881. године код особа са субарахноидним крварењем (САХ).[2] Овај неуобичајени, али занимљиви механизам крварења у стакластом телу назван је Терсонов синдром, по француском офталмологу који га је описао 19 година касније, у коме крварење из стакластог ткива настаје као резултат наглог интракранијалног (субарахноидног) крварења са предњом дисекцијом крви испод арахноидног омотача видног живца у оку.
Епидемиологија
[уреди | уреди извор]- Учесталост
Преваленција стакластог крварења одговара учесталости основних процеса болести с којима је повезана. У Сједињеним Државама инциденција спонтаног крварења стакластог порекла заснована на популацији износи око 7 случајева на 100.000 особа годишње.[1]
- Расне, полне и старосне разлике
Раса, пол и старост пацијента који има крварење у стакластом стању одговарају учесталости јављања основне болести. Примери укључују анеуризмална субарахноидална код жена, дијабетес и српасте ћелије код црнаца, дегенерацију макула код старијих белаца (што може довести до субретиналне / хороидне неоваскуларизације и пробојног крварења у стакластом телу ) и особе са високом миопијом, који имају повећан ризик ретинални промена, аблације ретине повезаног са крварења у стакластом телу.[1]
Етиологија
[уреди | уреди извор]Најчешћи узроци крварења у стакластом телу су:
- пролиферативна дијабетесна ретинопатија,
- витреоретинална тракција мрежњаче,
- тешка неоваскуларизација хориоидеје са пробојним крварењем у стакласт тело,
- примена антикогулантне терапије, може изазвати спонтано крварење у стакластом телу, јер изазива продужено време крварење код болесника на антикоагуланској терапији, ђто је узроковано неким другим патолошким стањем, на пример крварење код пацијената који пате од пролиферативне дијабетичке ретинопатије.. Важно је нагласити везу између ривароксабана са крварењем у стакластом телу и повећани ризик од крварења у прелазном периоду након преласка са класичних оралних антикоагулантних лекова на ривароксабан.[3]
- очна траума (нпр синдром потресене бебе, постхируршке трауме, аутомобилске повреде, директна траума за око). Заједно, ови узроци чине већину свих случајева. Мање уобичајени узроци укључују оклузију вене или централне вене мрежњаче, ретинопатију српастих ћелија, дегенерацију макуле повезане са годинама, интраокуларни тумори, прематурна ретинопатија, леукемије, акутна некроза мрежњаче, ретинопатија повезана са ХИВ-ом и неке врсте увеитиса. Неоваскуларизација мрежњаче због било којег узрока може резултовати крварењима у стакловом ткиву
Механизми крварења
[уреди | уреди извор]Механизми крварења у стакласто телу сврставају се у три главне категорије: абнормални судови који су склони крварењу, нормални крвни удови који пуцају под стресом или ширење крви из суседног извора.[4]
Абнормални крвни судови
Абнормални крвни судови мрежњаче су обично резултат:
- неоваскуларизације услед исхемије код болести као што су дијабетесна ретинопатија (31–54%)[4]
- ретинопатија српастих ћелија (0,2-6%)[4]
- оклузије гране или централне ретиналне вене (4-16%)[4]
- ретинопатија недоношчади,
- окуларни исхемијски синдром.
Пошто ретина доживљава неадекватно снабдевање кисеоником, фактор раста васкуларног ендотела (ВЕГФ) и други хемотактички фактори изазивају неоваскуларизацију. Овим новоформираним судовима недостају ендотелни чврсти спојеви, што их предиспонира на спонтано крварење. Они такође коегзистирају са влакнастом компонентом која се често скупља, изазивајући додатни стрес на ионако крхке судове. Такође, нормално растезање стакластог тела са померањем очију може довести до руптуре ових крвних судова.
Руптура нормалних судова
Нормални крвни судови могу да пукну када довољна механичка сила превазиђе структурни интегритет крвног уда. Током задњег одвајања стакластог тела, вуча стакластог тела на васкулатури мрежњаче може да компромитује крвни суд, посебно на чврстим спојевима који су горе поменути. Ово се може десити са или без кидања или одвајања мрежњаче. Међутим, крварење у стакластом телу у окружењу акутног симптоматског одвајања задњег дела стакластог тела треба да упозори клиничара да је ризик од истовременог пуцања мрежњаче прилично висок (70–95%).
Тупа или перфорирајућа траума може директно да повреди нетакнуте крвне судове и водећи је узрок крварења у стакластом телу код људи млађих од 40 година, и јавља се у 12–19% случајева.[4]
Редак узрок крварења у стакласто тело је Терсонов синдром, који се односи на екстравазацију крви у стакласто услед субарахноидалног крварења. Јавља се у 0,5-1% случајева. Крв није продужетак субарахноидалног крварења. Уместо тога, нагло повећање интракранијалног притиска може изазвати руптуру ретиналних венула.
Крв из суседног извора
Патологија у близини стакластог тела такође може изазвати крварење у стакластом телу, због ширења кроз унутрашњу ограничавајућу мембрану у стакласто тело. Ова крвареа могу бити:
- крварење из макроанеуризме ретине (која се јавља у 0,6–7% случајева) ,[4]
- крварење из тумора
- крварење из хороидалне неоваскуларизације
- макуларна дегенерација повезана са узрастом (која се јавља у 0,6–4%)[4]
Патофизиологија
[уреди | уреди извор]Стакласто тело је бистра, желатинозна и аваскуларна супстанца, која испуњава простор омеђен очним сочивом, мрежњачом и оптичким диском. Слој ћелија, назван унутрашња ограничавајућа мембрана, равна унутрашњу површину мрежњаче, одвајајући је од стакластог тела и формирајући једну страну потенцијалног простора између ње и стакластог тела (или субхиалоидног простора).
Будући да је здраво стакласто тело релативно нееластичано и непроменљиво, оно игра кључну улогу у одржавању транспарентности и облика ока. Ако се стакласто тело уклони хируршким путем и замени физиолошким раствором (као код неких облика хирургије стакластог тела), ћелијске материје и честице могу слободније мигрирати у оптички део ока него ако постоји природно стакласто тело.
Будући да је стакласто тело аваскуларни облик ткива, крварење у стакластом тела се описује као инвазија крви у бескрвни гел.
Стакласто тело се чврсто везује за два важна подручја унутрашњег ока:[1]
Прво— на предњем делу и крају ретине, кружном траком, која се налази иза ретиналног завршетка, ширине око 4 мм, која формира стакласту базу. Ово је најјаче од свих веза стакластог тела са околним структура која одржава снагу током живота. Било која сила вучења (вуче) на стакласти слој преноси се на суседну периферну мрежњачу на бази стакластог тела.
Друго — као додатак на постериорном рубу оптичког нерва, где је стакласто тело причвршћено у круг пречника приближно 2 мм.
Током процеса старења, стакласто тело се нормално мења и скупља. Ово скупљање може достићи одређену фазу у којој описано причвршћивање стакластог слоја попушта и стакласто тело се одваја од његове задње везе на ивици оптичког нерва. То се назива одвајање задњег дела стакластог тела (ПВД). Претходно везивање стакластог ткива на глави оптичког нерва често се може видети као пернати прстен (Веисов прстен) након ПВД. ПВД је присутан у отприлике 50% људи старијих од 60 година.
Вучне силе на било којем од ових веза могу довести до крварења унутар стакластог тела или испод њега. Ако је дошло до крварења у субхиалоидном простору, појављује се промена обликована на површини мрежњаче, у облику супериорне равне линију у стојећем положају пацијента, која се мења са положајем пацијента. Крв унутар простора између унутрашње ограничавајуће мембране и слоја нервних влакана је под напетошћу и не помера се са положаја пацијентове главе. Супротно томе, крв у стакластом телу не показује карактеристичне границе, може се згрушати и полако се ресорбовати (око 1% дневно).
Између 10 и 40% свих пацијената са САХ имају придружено крварење стакластог ткива, што се назива Терсонов синдромом. Ако је Терсонов синдром билатерални, његово присуство представља лош прогностички показатељ САХ. Неке студије сугеришу да ће у поређењу са самим САХ-ом, пацијенти са и субарахноидним и стакластим крварењима имати 4,8 пута већу вероватноћу да ће умрети.[5]
Клиничка слика
[уреди | уреди извор]Клиничком сликом доминирају следећи знаци исимптомиЧ
- Изненадни губитак вида без бола или нагле појаве тамних мрља у видном пољу које се крећу, понекад са светлуцањем.
- Црвени рефлекс очног дна током прегледа офталмоскопом је или смањен или недостаје.
Дијагноза
[уреди | уреди извор]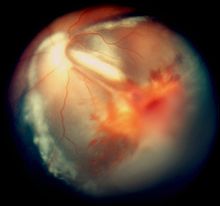
Присуство аблације мрежњаче може се утврдити ултразвуком ако није могућ адекватан поглед на задњи сегмент ока.
Витректомија се ради хитно када се идентификује одвајање или руптура мрежњаче. Под условом да је ретина причвршћена, посматрање је амбулантно. Ако је поглед на задњи пол блокиран, ограничење активности и уздизање узглавља кревета током спавања могу дозволити да се крв слегне наниже и дозволи визуализацију горње дела мрежњаче где се најчешће јављају рупе у мрежњачи. Рупе у мрежњачи се могу запечатити криотерапијом или ласерском фотокоагулацијом. Ако је искључено одвајање мрежњаче, пацијенти се могу вратити нормалним активностима.
Диференцијална дијагноза
[уреди | уреди извор]- Хитна терапијска субарахноидна хеморагија
- Одлубљивање мрежњаче
- Ретинална венска оклузија (РВО)
- Анемија српастих ћелија
- Системски еритематозни лупус (СЛЕ)
Терапија
[уреди | уреди извор]Када се ретина може визуелизовати, лечење је усмерено на основну етиологију што је пре могуће. Ако је узрок неоваскуларизација из пролиферативне ретинопатије, ради се ласерска панретинална фотокоагулација, ако је могуће кроз резидуално крварење, да би се изазвала регресија неоваскуларизације. Криптон ласер може помоћи фотокоагулацији док пролази кроз крварење боље од аргонских ласера. Индиректни ласерски систем такође може омогућити испоруку енергије мрежњачи око крварења у стакластом телу.
Алтернативно, у међувремену, интравитреални анти-ВЕГФ агенси могу изазвати регресију неоваскуларизације све док ласерска фотокоагулација није могућа.
Витректомија је такође индикована за крварење из стакластог тела које се не чисти, неоваскуларизацију ириса и/или угла или глаукомски ћелија. Време витректомије зависи од основне етиологије.
Нове терапије, као што је интравитреална ињекција хијалуронидазе, се тренутно проучавају и могу пружити додатне могућности лечења у будућности.
Прогноза
[уреди | уреди извор]Прогноза зависи од основног узрока крварења. Већина стакластих крварења се временом разрјеђује.
Пацијенти са дијабетичком ретинопатијом и дегенерацијом макуле повезане са старењем имају неизвесну прогнозу.[6]
Извори
[уреди | уреди извор]- ^ а б в г Dahl, А, Andrew (9. 11. 2019). „Vitreous Hemorrhage in Emergency Medicine: Background, Pathophysiology, Epidemiology”. emedicine.medscape.
- ^ Spraul, C. W.; Grossniklaus, H. E. (1997 Jul-Aug). „Vitreous Hemorrhage”. Surv Ophthalmol. 42 (1): 3—39. Проверите вредност парамет(а)ра за датум:
|date=(помоћ). - ^ Witmer, M. T.; Cohen, S. M. (март 2013). „Oral anticoagulation and the risk of vitreous hemorrhage and retinal tears in eyes with acute posterior vitreous detachment”. Retina. 33 (3): 621—6..
- ^ а б в г д ђ е Spraul, Christoph W.; Grossniklaus, Hans E. (1997). „Vitreous hemorrhage”. Survey of Ophthalmology. 42 (1): 3—39. ISSN 0039-6257. doi:10.1016/s0039-6257(97)84041-6.
- ^ Litten M. Berl Kline Wochenscher. Uber cinige vom allgemein-klinischen Standpunkt aus interessante Augenveranderungen. 18 23–27.
- ^ McCarron, M. O.; Alberts, M. J.; McCarron, P. (март 2004). „A systematic review of Terson's syndrome: frequency and prognosis after subarachnoid haemorrhage”. Journal of Neurology, Neurosurgery, and Psychiatry. 75 (3): 491—3..
Спољашње везе
[уреди | уреди извор]| Класификација |
|---|
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
