Епидемични пегавац
| Епидемични пегавац | |
|---|---|
| Латински | typhus exanthematicus |
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | инфектологија епидемиологија |
| МКБ-10 | A75 |
| МКБ-9-CM | 080–083 |
| DiseasesDB | 29240 |
| MedlinePlus | 001363 |
| eMedicine | med/2332 |
| MeSH | D014438 |
Епидемични пегавац, пегави тифус или пегавац (лат. typhus exanthematicus) је тешка, акутна, генерализована, инфективна болест, која се карактерише дуготрајном температуром, главобољом, поремећајем стања свести, полиморфном оспом и наглим смањењем температуре у трећој недељи болести.[1]
Узрочник болести је бактерија из групе рикеција (лат. Rickettsiа prowazeki),[2][3] названа по Америчком истраживачу, Howard Taylor Ricketts-у, и Аустријском лекару S. von Prowazek-у, који су умрли од пегавца у току истраживања његове етиологије.[4]
Ширење болести у хуманој популацији одвија циркулацијом ваши са особе на особу. Ваш је релативно неефикасан вектор с обзиром да је слабо покретна. Осим тога активни стадијуми могу да преживе свега 7 до 10 дана без одговарајућег домаћина на коме се хране.[3] Треба узети у обзир и да је телесна ваш искључиво паразит човека. Трансоваријална трансмисија рикеције код ваши није доказана. То указује да епидемијско ширење ове болести фаворизује постојање велике популације ваши на људима који заједно живе и спавају у просторијама где је велика густина смештаја.
Терминологија[уреди | уреди извор]
Реч „тифус“ потиче из грчког језика τῦφος — димљиво и магловито. Израз „тифус“ први је употребио Хипократ да означи „стање збуњености интелекта са тенденцијом ка ступору“. Међутим израз није примењиван за пегавац све до 1760. године, када је Суваже одлучио да овим називом означи ментално стање болесника који су боловали од ове болести.
Кроз историју медицине називи typhus (пегавац) i typhoid (трбушни тифус) fever често су замењивани један са другим све до 1873. године када је филаделфијски лекар W. W. Gerhard уочио, а потом и указао на важне клиничке и патолошке разлике између ових болести.
Нејасноће у терминологији тифуса постоје чак и данас, пошто се лат. typhus abdominalis у неким деловима света зове „тифоидна грозница“ енгл. typhoid fever.[3]
Историјат[уреди | уреди извор]


Пегави тифус је највероватније владао вековима на глобалном нивоу још из древних времена. Иако се велика епидемија у Атини из 430. п. н. е. води под називом „Атинска куга“, по најновијим истраживања она је заправо била епидемија пегавог тифуса. Опис савременика из тог периода Туцидида оставља извесне сумње, али на основу пронађени аргументи говоре у прилог пегавцу.[5]
Опис Фракасторијуса из 1546. године један је од најранији лекарски извештај на основу кога се доста поуздано може идентификовати пегави тифус, као посебна нозолошка целина у инфектологији.
- Пегавац, пратилац ратова и катастрофа
Пегавац је увек био незаобилазни пратилац ратова, гладних година и људских катастрофа. Често је утицао на исходе ратних дејстава и понекад био пресудан, чак и на исход рата. О томе говори бројне хронике и бројна предања:
- Током опсаде Гранаде из 1489. године, у епидемији пегавца евидентирано је 17.000 умрлих у Шпанској армији, готово шест пута више од броја убијених од Мавра. По свему судећи пегавац су донели шпански војници који су се борили против Османлија на Кипру. Убрзо после тога болест је избила и у Италији.
- Када је 1528. години француска армија која је опседала Напуљ била надомак победе над снагама Карла V, умешао се пегавац и променио ситуацију.[6] За кратко време оболело је 30.000 војника у логорима Француза, тако да је преостали део војске био принуђен да се повуче.
- Балканска кампања у 16. веку значајно је допринела ширењу пегавца Европом. Бројно велике снаге из разних делова Немачке, Италије и Француске које су се ујединиле у борби ппротив Осмалијског царства, пре него што су дошле до бојних поља, оболеле су од пегавца. Болест је постала позната као „morbus hungaricus“ пошто су је по читавој Европи посејали војници који су се враћали из Мађарске.
- Пегавац је катастрофално погодио, 1812. године, и Наполеонову армију од пола милиона људи, и једним делом утицао на њихове поразе.
- У периоду од 1816. до 1819. године велика епидемија пегавца захватила је становнике Ирске у којој је оболело приближно 700.000 становника.
- У Новом свету први извештај о епидемији пегавца нађен је у списима Педра Савбагуна (20) који описа епидемију на висоравнима Мексика 1576. и 1577. године, у којој је преминуло више од 2 милионаа Индијанаца. Иако постоје сазнања да је пегавац можда постјао у Новом Свету пре но што су стигли шпански истраживачи и освајачи, није искључено да су га они донели са собом из Европе.
Западна Европа се ослободила вашљивости, а тиме је практично искоренила и пегавц, крајем 19. и почетком 20. века, захваљујући наглом индустријском развоју, јачањем економске моћи и медицине, што је довело до пораста животног стандарда становништва. Међутим пегави тифус је остао као проблем пред Први светски рат и у периоду између два светска рата у земљама које су биле економски неразвијене, као и земљама са феудалним односима (Турска, царска Русија, Балкан готово цела источна Европа,[7] а нарочито Пољска и Румунија).
Епидемиологија[уреди | уреди извор]
- Морбидитет на глобалном нивоу
На глобалном нивоу пегавац се јавља у Централној и Јужној Америци, Африци, северној Кини и појединим регијама око Хималаја.
Пегавац се може јавити као епидемија када се у одређеним земљама створе услови за ширење и пренос вашију.
Брил-Зинсерова болест може се јавити у око 15% особа који у историји болести наводе прележани пегавац.
- Морталитет
Пегавац узрокује најтеже клиничке манифестације од свих тифусних болести, као и код оних из групе рикецијама изазваних инфекција.
Код болесника са тешким обликом пегавца може развити гангрена, са последицама губитака прстију, удова или других апендикса.
Васкулитичне процеса код пегавца може довести до дисфункције централног нервног система (ЦНС), у распону од лакших менталних поремећаја до коме, мултиорганске системске дисфункције, и смрти.
Нелечени облик пегавца има смртност од 20% код претходно здравих особа до 60% код старијих или исцрпљених особа. Појаве широке палете доступних антибиотика, смањила је стопу смртности од пегавца на око 3-4%.
- Полне разлике
Тифусна група инфекција не показује склоност према одређеном полу.
- Старост
Тифусна група инфекција не показује значајне старосне разлике у обољевању. Међутим, у Сједињеним Америчким Државама, мишји облик тифус и спорадични случајеви пегавог тифуса углавном су се јављали код старијих болесника.
Етиологија[уреди | уреди извор]
Узрочник болести је бактерија из групе рикеција (Rickettsiа prowazeki),[2][3] названа по Америчком истраживачу, Howard Taylor Ricketts-у, и Аустријском лекару S. von Prowazek-у, који су умрли од пегавца у току истраживања његове етиологије.[4]
Да је пегавац векторска или трансмисивна болест, ексепиментално су доказали Nicolle са сарадницима 1909. године. Они су открили да се пегави тифус преноси преко телесних ваши, што су касније потврдили; Ricketts Wilder (1910), Anderson и Goldberger (1912).[8] Ово откриће, омогућило је расветљавање епидемиологије пегавог тифуса и нешто касније његовог сузбијања.
Ширење пегавца међу људима одвија се кретањем ваши (релативно неефикасног вектор због слабе покретљивости) са особе на особу. Такође ваши у активном стадијуму, без домаћина од кога би се хранили, могу да преживе свега 7 до 10 дана.[3] Телесна ваш искључиво је паразит човека, јер трансоваријална трансмисија рикеције у вашима није доказана.
Након преболелог пегавог тифуса човек стиче дугогодишњи, вероватно, доживотни, имунитет.
Епидемијско ширење болести омогућава постојање велике популације ваши на људима, посебно у условима када они заједно живе и спавају у просторијама са великом густином смештаја (затвори, избеглички кампови, смештај у ратним услови), или у условима када затвореници, избеглице или војници нису у могућности да редовно одржавају хигијену тела и мењају одећу. Наведени услови погодују вашима да се брзо дшире у некој средини. На брзину ширења болести утичу и зимски услови у којима је боравак људи у у затвореном простору чешћи, ограничено редовно прање одеће и нередовно купање због хладне воде или недостатка огрева. Из наведеног може се такође закључити да је тифус био мање више стално присутан међу становништвом нижег социо-економског статуса и у крајевима са хладнијом климом (Русији, Пољској, југоисточној Европи, северној Африци, Мексику и регијама Јужне Америке).
Ваши су осетљиве на промену температуре и брзо напуштају фебрилног или преминулог домаћина тражећи новог са одговарајућом телесном температуром. Зато је ширење ваши у војним пољским болницама и на другим местима где је болест присутна а смрт честа (због компликација болести услед исцрпљености, неадекватног лечења и недовољне исхране болесника), а тиме су остварени услови и за брже ширење тифуса.[9]
Клиничка слика[уреди | уреди извор]
Болест има широк дијапазон клиничких манифестација, од тешких форми у којима смрт наступа за три дана (typhus siderans), до веома благих форми код болесника у ендемским крајевима. Компликације су разноврсне, настају првенствено услед тромбозе крвних судова (у било ком органу или на удовима у смислу гангрена) и бактеријске суперинфекције. У већини случајева паегавац почиње нагло, општим симптомима. У начелу, клиничка слика пегавца пролези кроз неколико стадијума, а то су:
- Инкубација
Инкубацијиони период код пегавца траје 10-14 дана. При крају периода могу се јавити продромални знаци: субфебрилна температура, главобоља, умор и малаксалост.
- Инвазивни стадијум
Инвазивни стадијум пегавца траје око 3-5 дана.
- Температура расте у наредних неколико дана до 40 °C и више, и остаје перманентна, са мањим дневним осцилацијама.
- Опште стање болесника се нарушава, јављају се јаке главобоља, вртоглавица, зујање у ушима, болови у мишићима.
- Болесник је нерасположен, исцрпљен, нерадо узима храну и течност.
- Мокри уредно али пати од затвора.
- Изглед лица добија карактеристичан подбули зажарен изглед, са запаљењем вежњаче.
- Слузокожа је прекривена сасушеном слузи, језик је сув, обложен прљавосивим или тамним наслагама.
- На плућима се чују бронхитични шушњеви.
- Остали налаз је без особености
Пред крај овог стадијума јавља се енантем.
- Егзантематични стадијум (тифозни стадијум)
Са појавом енантема почиње тифозни стадијум пегавца који је уједно врхунац болести, и траје 10-12 дана.
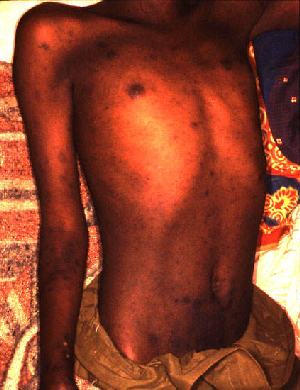
- Тифозни стадијум почиње између 5-7 дана болести, појавом карактеристичне оспе које избија у једном маху. Обично је нема на лицу, длановима и табанима, али се код тешких облика јавља и на тим местима.
- Осип је увек макулозан, ретко макулопапулозан, понекад делимично петехијалан (никада све макуле не прелазе у петехије).
- Болесник постаје све више прострирани, не може да једе и пије без помоћи.
- Јавља се апатија и поспаност, која прелази у душевну тупост, па се чини да су потпуно глуви, што може да напредује до ступора и коме.
- Болесник лежи непомично у кревету и говори сам за себе, очи су му напола отворене, зенице сужене, поглед укочен и празан.
- Ступор се може смењивати са епизодама делиријума, када болесник постаје агресиван.
- Јавља се или ретенција или инконтиненција мокраће.
- Дисање је врло убрзано и површно, убрзо се развијају знаци кардиоваскуларне инсунцијенције (апсолутна и релативна тахикардија, артеријска хипотензија, периферна цијаноза-услед поремећаја вазомотора), пулс је брз и мек, срчани тонови су тихи и мукли, притисак је снижен, више систолни него дијастолни.
- Мокрење је смањено, присутни су нефритис и азотемија.
- Увећање слезине, која је постојала у почетку овог стадијума, нестаје.
- У периферној крвној слици смењују се умерена леукопенија и умерена леукоцитоза.
- Стадијум реконвалесценције
Нагли пад температуре представља почетак стадијума реконвалесценције. У случају оздрављења, опоравак је брз и без последица. Једино код тешких форми са енцефалитисом опоравак много дуже траје.
Дијагноза[уреди | уреди извор]
У иницијалном стадијуму пегавца, сем у епидемијама дијагноза је готово немогуће поставитисве до појаве оспе. Након појаве осипа у типичним случајевима, дијагноза је прилично једноставна.
Дијагноза се поставља на основу клиничке слике, епидемиолошке анкете, лабораторијских анализа.
Рикеције је микробиолошким тестовима могуће изоловати из крви, исечака ткива, ликвора, испљувка и мокраће, међутим изоловање се не врши у рутинској дијагностици због компликованих лабораторијских поступака и велике инфективности агенса.[10]
Уместо микробиолошких користе се серолошке реакције, које су метод избора (Вајл-Феликсова реакција, реакција везивања комплемената (RVK), реакција аглутинације, тест индиректне имунофлоресценција).[11]
Вајл-Феликова реакција за коју је се користи узорак крви (има историјски значај, јер се највише се користи) је унакрсна антигенска рекција са антигенима соја Proteus OX 19.
Сппецифични серолошки тестови могу се радити само у референтним лабораторијама, за ту врсту анализа.
Диференцијална дијагноза[уреди | уреди извор]
Диференцијално дијагностички долазе примарно долазе у обзир трбушни тифус, морбили и друге осипне болести наведене у табели:
Болести које диференцијално дијагностички треба имати у виду код пегавца
|
|
|
Терапија[уреди | уреди извор]
Лечење се спроводи тетрациклинима,[12] хлорамфениколом и кинолонима, у препорученим дозама, током 7-10 дана.
Ако је реакција болесника на терапију повољна, температура пада након 36-48 сати. У тој фази лечења неопходно је спроводити и симптоматску терапију;
- рехидратацију болесника и корекцију електролитног дисбаланса,
- корекције уремије
- корекцију кардиоциркулаторне слабости,
- давање трансфузија крви,
- примену седатива и кортикостероида.
Уз све наведено неопходна је и добра нега оболелог.
Прогноза[уреди | уреди извор]
Пегави тифус спада у групу тешких болести, које се, претежно јављају у ванредним ситуацијама, када су становници неке територије или државе исцрпљени ратом, поплавама, земљотресом и другим великим непогодама, што доприноси лошој прогнози болести, и високој смртности.
Међутим, у прогнози код пегавог тифуса, треба бити веома обазриви, посебно, код мушкараца. Тако на лошу прогнозу могу утицати перзистентан или у току болести настали нефритис, артериосклероза, недавно прележани сифилис или која акутна инфекциона болест, алкохолизам, изнуреност услед напора и глади.
Поред тога, код пегавца се може јавити и псеудокриза око четрнаестог дана болести, када је, након периода без температуре и побољшања пулса и општег стања, у трајању од 1–2 дана, долазило до егзацербације болести, погоршања општег стања и брзог смртног исхода.
Чак, и на крају периода реконвалесценције, може доћи до напрасне смрти, при неком већем физичком напору, могу се јавити и гангренозне промене на прстима и другим деловима тела.[13]
У 21. веку када располажемо моћним антибиотицима, и знамо све о пегавцу, чак и ако се појави у већем броју случајева, прогноза је далеко боља, а смртни случајеви су ретки.
Извори[уреди | уреди извор]
- ^ Saah AJ. Rickettsia prowazekii (epidemic or louse-borne typhus). Principles and Practice of Infectious Diseases. 2000. 2050-2053.
- ^ а б Anderson J. Typhus fever. (Its Etiology ant the Methods of its Prevntion) U: Burke C. Commentary. Public Health Reports; 2006.121 (Suppl 1): 86–90.
- ^ а б в г д Snyder J. Rikecije Pegavca. U: Virusne i rikecijske infekciječoveka. Urednik: Horsfall F, Tamm I. Izdavač, Vuk Karadžić. Beograd 1970; 736–60.
- ^ а б da Rocha Lima. Zur Aetiologie des Fleckfiebers. Berliner Kliniche Wochenschrift 1916. 21: 567–569.
- ^ Snyder JC. Epidemic typhus and Brill-Zinsser disease. Proceedings of the Sixth International Congresses on Tropical Medicine and Malaria, Vol. V, 1959; 602–609.
- ^ Вручинић Д. Демографски губици Србије у 20. веку у светлу досадашњих процена и извештаја. У: Демографски губици Србије проузроковани ратовима у XX веку. Уредник Мирковић Ј, издавач, Музеј жртава геноцида, Београд 2007; 83–90.
- ^ . Генчић Лазар, Зашто је дошло до епидемија и помора у нашој војсци и народу за време ратова 1912–1918, у: В. Станојевић, Историја српског војног санитета = (L’histoire du service de santé de l’armée Serbe); Наше ратно санитетско искуство = (Notre expérience du service de santé pendant la guerre) / Београд 1992, стр. 772–789.
- ^ Nicolle Charles, Comte C, Conseil E. Transmission experimentale du typhus exanthematique par pou du corps. C R Acad Sci 1909; 149: 486–9.
- ^ Антић Дим., Пегави тифус у Крагујевачкој I резервној војној болници 1914–15, у: В. Станојевић, Историја српског војног санитета = (L’histoire du service de santé de l’armée Serbe); Наше ратно санитетско искуство = (Notre expériece du service de santé pendant la guerre) Београд 1992, стр. 314–328.
- ^ La Scola B, Raoult D. Laboratory diagnosis of rickettsioses: current approaches to diagnosis of old and new rickettsial diseases. J Clin Microbiol. 1997 Nov. 35(11):2715-27. [Medline].
- ^ Wongchotigul V, Waicharoen S, Riengrod S, et al. Development and evaluation of a latex agglutination test for the rapid diagnosis of scrub typhus. Southeast Asian J Trop Med Public Health. 2005 Jan. 36(1):108-12. [Medline].
- ^ Watt G, Kantipong P, Jongsakul K, et al. Doxycycline and rifampicin for mild scrub-typhus infections in northern Thailand: a randomised trial. Lancet. 2000 Sep 23. 356(9235):1057-61.
- ^ Snyder JC. Epidemic typhus and Brill-Zinsser disease. Proceedings of the SixthInternational Congresses on Tropical Medicine and Malaria, Vol. V, 1959; 602–609.
Литература[уреди | уреди извор]
- Chapman AS, Swerdlow DL, Dato VM, Anderson AD, Moodie CE, Marriott C, et al. Cluster of sylvatic epidemic typhus cases associated with flying squirrels, 2004-2006. Emerg Infect Dis. 2009 Jul. 15(7):1005-11.
- Reynolds MG, Krebs JS, Comer JA, et al. Flying squirrel-associated typhus, United States. Emerg Infect Dis. 2003 Oct. 9(10):1341-3.
- Boostrom A, Beier MS, Macaluso JA, et al. Geographic association of Rickettsia felis-infected opossums with human murine typhus, Texas. Emerg Infect Dis. 2002 Jun. 8(6):549-54.
- Blanton LS, Vohra RF, Bouyer DH, Walker DH. Reemergence of murine typhus in Galveston, Texas, USA, 2013. Emerg Infect Dis. 2015 Mar. 21(3):484-6.
- Civen R, Ngo V. Murine typhus: an unrecognized suburban vectorborne disease. Clin Infect Dis. 2008 Mar 15. 46(6):913-8.
- Badiaga S, Benkouiten S, Hajji H, Raoult D, Brouqui P. Murine typhus in the homeless. Comp Immunol Microbiol Infect Dis. 2011 Nov 15.
- Saah AJ. Orientia tsutsugamushi (Scrub typhus). Principles and Practice of Infectious Diseases. 2000. 2056-2057.
- Jensenius M, Han PV, Schlagenhauf P, Schwartz E, Parola P, Castelli F, et al. Acute and Potentially Life-Threatening Tropical Diseases in Western Travelers—A GeoSentinel Multicenter Study, 1996-2011. Am J Trop Med Hyg. 2013 Feb. 88(2):397-404.
- Giulieri S, Jaton K, Cometta A, Trellu LT, Greub G. Development of a duplex real-time PCR for the detection of Rickettsia spp. and typhus group rickettsia in clinical samples. FEMS Immunol Med Microbiol. 2011 Nov 21.
- Wongchotigul V, Waicharoen S, Riengrod S, et al. Development and evaluation of a latex agglutination test for the rapid diagnosis of scrub typhus. Southeast Asian J Trop Med Public Health. 2005 Jan. 36(1):108-12.
- Chen HC, Chang HC, Chang YC, Liu SF, Su MC, Huang KT, et al. Chest radiographic presentation in patients with scrub typhus. Trans R Soc Trop Med Hyg. 2011 Oct 25.
- Watt G, Kantipong P, Jongsakul K, et al. Doxycycline and rifampicin for mild scrub-typhus infections in northern Thailand: a randomised trial. Lancet. 2000 Sep 23. 356(9235):1057-61.
- Kim YS, Yun HJ, Shim SK, et al. A comparative trial of a single dose of azithromycin versus doxycycline for the treatment of mild scrub typhus. Clin Infect Dis. 2004 Nov 1. 39(9):1329-35.
- Christie AB. Rickettsial disease: typhus. Infectious Diseases: Epidemiology and Clinical Practice. 1987. 2: 1070-1097.
- Dumler JS, Walker DH. Rickettsia typhi (Murine typhus). Principles and Practice of Infectious Diseases. 2000. 2053-55.
- Fergie JE, Purcell K, Wanat D. Murine typhus in South Texas children. Pediatr Infect Dis J. 2000 Jun. 19(6):535-8.
- Higgins JA, Azad AF. Murine flea-borne typhus. Hunter GW, Thomas SG, eds. Hunter's Tropical Medicine and Emerging Infectious Diseases. 8th ed. Philadelphia, Pa: WB Saunders and Co; 2000. 434-5.
- Olson JG. Typhus: general principles. Hunter GW, Thomas SG, eds. Hunter's Tropical Medicine and Emerging Infectious Diseases. 8th ed. Philadelphia, Pa: WB Saunders and Co; 2000. 430-3.
- Raoult D, Roux V. Rickettsioses as paradigms of new or emerging infectious diseases. Clin Microbiol Rev. 1997 Oct. 10(4):694-719..
Спољашње везе[уреди | уреди извор]
- Голгота и медицинска епопија 1914/1915. - ("Специјална епидемиологија пегавца" између 1909. и 1919. године) — Горан Чукић, Дом здравља Врање (2007)
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
