Псоријазни артритис
| Псоријазни артритис | |
|---|---|
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | имунологија, реуматологија |
| Patient UK | [https://patient.info/doctor/psoriatic-arthritis-pro psoriatic-arthritis-pro Псоријазни артритис] |
Псоријазни артритис, псоријазна артропатија или псоријатична артропатија (ПсА) је имуноинфламаторни артритис код болесника са псоријазом.[1][2] Поред периферних зглобова, запаљењски процес може захватити сакроилијачне зглобове и кичмени стуб као и околозглобне структуре.[3] Ова врста инфламаторног артритиса јавља се у до 30 одсто људи који болују од хроничног облика псоријазе.[4] Псоријазни артритис је серонгативна спондилоартропатија која је зато чешће присутна код пацијената са HLA-Б27 типом ткива.[5][6]
Историја[уреди | уреди извор]
Алберт је 1818. године први уочио повезаностз псоријазе и артритиса.[2] Након сазнања да је ПсА посебна болест током 1964. године, консенсензусом лекара болест је издвојена из групе специјалних облика или варијанти реуматоидног артритиса.[3]
Епидемиологија[уреди | уреди извор]
Од псоријазе на глобалном нивоу пати 2-3% популације. или 1% свих болесника са кожним болестима.[7] Код око 5-10% (30%) болесника са псоријазом могу се јавити и запаљењске промене на зглобовима, и то прво на дисталним зглобовима прстију, потом и на лакатном и коленом зглобу, са тешким артротичним и дегенеративним променама и луксацијом (ишчашењем) зглоба.[8]
Код седамдесет процената људи са псоријазним артритисом прво се јављају знаци псоријазе на кожи, код 15 процената псоријаза коже и артритис јављају се у исто време, а код 15 процената јављају се псоријазне промене на коже тек након почетка псоријазног артритиса.[9]
- Пол
Преваленца ПсА је 2-10 на 100.000 становника. Од ове болести подједнако оболевају особе оба пола. Једина разлика између мушкараца и жена је у томе што се артритис кичме у 60% случајева јавља код мушкараца у односу на 40% случајева код жена.
- Раса
Као и псоријаза, псоријазни артритис је чешћи међу белцима него африканацима или азијатима.[10]
- Животна доб
Псоријазни артритис најчешће се јавља око 10 година након првих знакова псоријазе. За већину људи то је узраста од 30 и 55, али се болест може да утиче на децу. Псоријазна артропатија ретка је код деце, за разлику од псоријазе коже која је чешћа код деце него код одраслих. Удео псоријазног артритиса у укупног броју артритиса код деце варира од истраживања до истраживања, и најчешће износи мање од 4%.[11]
Етиопатогенеза[уреди | уреди извор]
Етиопатогенеза ПсА није довољно разјашњена али се сматра да генетски (HLA-B38, HLA-Cw6, HLA-B39, HLA-Bw62, HLA-B27),[5][6] имунолошки и спољашњи фактори имају одређену улогу у његовом настанку.[12] Све већи број доказа подразумева да је ова болест последица промењеног стање локалне имунолошке активације код псоријазе настало као одговор Т-ћелије на поједине антигене.[13]
Мада је одавно прихваћено да псоријазни артритис има генетску основу, сама појава болести је комплексна и највероватније обухвата интеракцију вишеструко измењених гена и фактора средине.[14]
У одраслих пацијената описана је чешћа повезаност аутоимуног тироидитиса нарочито у оних с псоријазним артритисом, мада ова повезаност за сада није забележена код деце.[15]
Клиничка слика[уреди | уреди извор]
Клиничка слика псоријазног артритис испољава се најчешће после дужег трајања псоријазе.
- У 75% случајева кожне промене претходе артритису.
- У 10-15% случајева присутна је истовремена појава кожних и зглобних промена.
- У 10-15% случајева артритис је прва клиничка манифестација болести, претходи појави псоријазе или остаје као једина њена карактеристика.
Према начину почетка, току болести, екстензивности промена, локализацији и исходу артритиса, уобичајена је подела псоријазног артритисна на пет подгрупа:
Подела псоријазног артритиса на подгрупе
| Подгрупа | Клиничке манифестације |
|---|---|
| Асиметрични олигоартикуларни артритис |
|
| Симетрични полиартеритис |
|
| Класична слика са захватањем једино ДИП зглобова шака и / или стопала |
|
| Мутилантни артритис |
|
| Сакроилијачни артритис и или спондилитис |
|
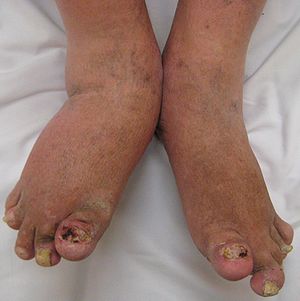
Уз манифестације на зглобовима може се јавити и ентезитис на петној кости. Промене на ноктима су честе и утолико екстензивније уколико се ради о тежим деформишућим болестима. Најчешће промене су у виду удубљења, неправилних испупчења, дисколорације слободне ивице нокта, онихолизе, хиперкератозе, као и деструкције нокатне плоче.
Промене на очима иманифестује се инфламаторним лезијама ока у око 30% болесника, коњунктивитисом и акутним предњим увеитисом.
Дијагноза[уреди | уреди извор]

Критеријуми за постављање дијагнозе су:
- Истовремено присуство артритиса и псоријазе.
- Присуство артритиса удруженог са позитивном породичном анамнезом у смислу псоријазе или дактилитиса или промене на ноктима (фовеоле или онихолиза).[16]
- Клиничке и радиолошке карактеристике псоријазног артритиса, са захватањем дисталних интерфалангеалних зглобова, налаза дактилитиса и ентезопатије са сакроилеитисом и спондилитисом или без њих. Радиолошке промене на локомоторном систему карактеристичне су за ПсА.
Најчешћи је моно и олигоартритис и то колена, скочних зглобова те интерфалангеалних зглобова стопала. Цервикални (вратни) део кичме чешће је захваћен у односу на остале сегменте. Врло је чест и дактилитис.[17]
Псоријазни артритис неретко претходи кожним манифестацијама псоријазе, те је, нарочито у случајевима негативног налаза реума фактора код болесника са артритисом, потребно мислити и на псоријазу.
Не постоје специфични лабораторијски тестови који би указивали на ПсА. Неспецифични фактори упале могу бити повећани, реуматоидни фактор класе ИгМ је негативан, а уколико је позитиван тумачи се коинциденцијом што се у општој популацији тумачи у 5% случајева Како код одраслих пацијената тако и код деце са псоријазом описане су промене у вредностима липида плазме. У деце су забележене повишене вредности укупног холестерола те липопротеина високе густине (ХДЛ) у поређењу са здравом децом исте старости.[18]
Терапија[уреди | уреди извор]
Терапија код псоријазног артритиса усмерава се на:[19]
- смањење клиничке ремисије болест (која се у клиничкој пракси, обично дефинише одсуством запаљених зглобова и нормалном вредношћу ЦРП.)
- слабабљење активност болести, односно ублажавање и сузбијање симптома (пре свега бола),
- одржавање и побољшавање функција оболелог зглоба или зглобова,
- смањење физичке неспособности, уклањање фактора ризика,
- едукацију болесника (здрав начина живота). [10]
Нестероидни антиреуматски лекови су врло често први лек избора у лечењу псоријатичног артритиса, а понекад се користе и глукокортикоиди.
| ФАЗА 1 Иницијално лечење |
ФАЗА 2 Перзистентни бол или прогресивни бол или погоршање ограничења покрета |
ФАЗА 3 Изражене тегобе и поред мера из фазе 2 |
|---|---|---|
|
|
|
Ако пацијент има најмање један болан и запаљен зглоб и/или болан ентезитис и/или прст са дактилитисом и/или инфламаторним болом у леђима, сматрамо да пацијент има активни псоријатични артритис. Ако је захваћено мање од пет зглобова, препоручује се лечење нестероидним антиреуматским лековима и/или локална инфилтрација глукокортикоидима, а ако се знаци упале не повуку у року од 3-6 месеци, потребно је применити лекове из групе ДМАРД. (антиреуматски лекови који модификују болест).
Даље, ако већ при првом сусрету са пацијентом има више од пет активних зглобова или су тешка функционална оштећења услед активности или су већ коришћени глукокортикоиди, свакако је неопходно применити ДМАРД. Лекови избора из ове групе су метотрексат (који користимо у дози до 25 mg недељно) и лефлуномид, док су алтернативе сулфасалазин и циклоспорин А.
Ако и после употребе метотрексата у пуној дози шест месеци и даље постоје лоши прогностички фактори, предлаже се употреба неког биолошког лека, или у обзир долази примена лека из групе ДМАРД или комбинације лекова. Ако се не постигне ремисија или минимална активност болести, предлаже се биолошка терапија.
Биолошки лекови[уреди | уреди извор]
Примена биолошких лекова код пацијенте са псоријатичним артритисом даје значајну шансу за бољи квалитет живота без или са знатно мање болова.
Биолошки лекови могу се применити код пацијената код којих преовлађује захваћеност аксијалног скелета, или преовлађује ентезитис и/или дактилитис, ако лекови из групе ДМАРД најчешће не помажу, или после неуспеха лечења нестероидним антиреуматским лековима. На располагању је, с подједнаком ефикасношћу у постизању ремисије псоријатичног артритиса, следећих пет анти-ТНФ лекова:[19]
- адалимумаб,
- цертолизумаб
- пегол,
- етанерцепт,о
- голимумаб,
- инфликсимаб
Иако истовремена примена метотрексата и биолошког лека није неопходна у лечењу ове врсте. артритиса, предлаже се њихова истовремена примена собзиром на смањење потенцијалне имуногености биолошких лекова и синергистички ефекат лечења.[19]
Физикална терапија[уреди | уреди извор]
Како псоријазни артритис може да доведе до појаве бола, отицања и укочености у зглобовима, свакодневна физикална терпија може бити од посебног значаја јер се њом може:
- Смањити укоченост зглобова, свакодневним извођењем прописаних покрета.
- Повећати снаге у мишићим и кориговати положају тела, што омогућава лакше извођење дневних задатка.
- Смањење стрес изазванг болешћу, побољшање расположење, и одржати адекватне густина костију, што значајно може смањити замор.
Зато је важно да сваки болесник има индивидуално предложен од стране физијатра свакодневни програм вежбања.
Како сви третмани псоријазног артритис могу имати и нежељене споредне ефекте, они захтевају посебне мере опреза (нпр током трудноће).
Други третмани[уреди | уреди извор]
Прегледом литературе пронађени су пробни докази о предностима ласерске терапије ниског нивоа и закључено је да се она може размотрити за ублажавање бола и укочености повезаног са ПА.[21]
За тешке лезије коже користе се фотохемотерапија метокси псораленом и дуготаласна ултраљубичаста светлост (ПУВА терапија).
Користи се и убризгавање кортикостероида у зглоб у случајевима када је један зглоб озбиљно погођен.
Код пацијената са псоријатичним артритисом са тешким оштећењем зглоба може се применити ортопедска хирургија да би се кориговало уништење зглоба, обично уз коришћење замене зглоба. Хирургија је ефикасна за ублажавање болова, исправљање унакажености зглобова и јачање корисне и снаге зглобова.
Прогноза[уреди | уреди извор]
Ток ПсА се не може тачно предвидети и обично се смењују ремисије и егзарцербације. Акутан почетак болести са артритисом већег броја зглобова и позитивним неспецифичним факторима запаљења, указује на тежи облик болести, предсказује прогресивни ток и захвата агресиван начин терапије.
Стопе ремисије у клиничким испитивањима са биолошким лековима крећу се од 20 до 60%, што није идеално, али представља велики напредак у лечењу псоријатичног артритиса. Употреба ових лекова пацијентима даје значајну шансу за бољи квалитет живота без или са знатно мање болова. Развој нових лекова, пре свега из групе блокатора интерлеукина 17 (секукинумаб, иксекизумаб и бродалумаб), и примена недавно одобрених лекова као што су блокатор интерлеукина 12/23 (устекинумаб) и инхибитор фосфодиестеразе (апелимаст), учиниће могуће је постићи ремисију код још већег броја пацијената са псоријатичним артритисом.[19]
Извори[уреди | уреди извор]
- ^ Freedberg, Irwin M.; Fitzpatrick, Thomas B. (2003). Fitzpatrick's dermatology in general medicine (6th изд.). New York: McGraw-Hill. стр. 427—436. ISBN 978-0-07-138076-8.
- ^ а б James, William; Berger, Timothy; Elston, Dirk (2005). Andrews' Diseases of the Skin: Clinical Dermatology (10th изд.). Saunders. стр. 194. ISBN 978-0-7216-2921-6.
- ^ а б Milan Popović i sar, Reumatične i srodne bolesti, dijagnostika i terapija. Vojnoizdavački zavod, Beograd, 2000.
- ^ „About psoriatic arthritis”. National Psoriasis Foundation. Архивирано из оригинала 17. 2. 2012. г. Приступљено 21. 10. 2014.
- ^ а б Liu, Y.; Helms, C.; Liao, W. (март 2008). Leal, Suzanne M., ур. „A genome-wide association study of psoriasis and psoriatic arthritis identifies new disease loci”. PLOS Genet. 4 (3): e1000041. PMC 2274885
 . PMID 18369459. doi:10.1371/journal.pgen.1000041
. PMID 18369459. doi:10.1371/journal.pgen.1000041  .
.
- ^ а б Rahman P, Elder JT (март 2005). „Genetic epidemiology of psoriasis and psoriatic arthritis”. Ann. Rheum. Dis. 64 (Suppl 2): ii37—9; discussion ii40—1. PMC 1766868
 . PMID 15708933. doi:10.1136/ard.2004.030775.
. PMID 15708933. doi:10.1136/ard.2004.030775.
- ^ „Патологија: Псоријазе”. Архивирано из оригинала 2. 11. 2013. г. Приступљено 21. 10. 2014.
- ^ Menter, A.; Korman, N. J.; Elmets, C. A.; Feldman, S. R.; Gelfand, J. M.; Gordon, K. B.; Gottlieb, A.; Koo, J. Y.; Lebwohl, M.; Lim, H. W.; Van Voorhees, A. S.; Beutner, K. R.; Bhushan, R.; American Academy Of, Dermatology (2009). „Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 3. Guidelines of care for the management and treatment of psoriasis with topical therapies”. Journal of the American Academy of Dermatology. 60 (4): 643—659. PMID 19217694. doi:10.1016/j.jaad.2008.12.032.
- ^ Psoriatic Arthritis. The Johns Hopkins University School of Medicine and the Johns Hopkins Arthritis Center. (2011).
- ^ а б Lineker, S. C.; Bell, M. J.; Boyle, J.; Badley, E. M.; Flakstad, L.; Fleming, J.; Lyddiatt, A.; MacDonald, J.; McCarthy, J.; Zummer, M. (2009). „Implementing arthritis clinical practice guidelines in primary care”. Medical Teacher. 31 (3): 230—7. PMID 18825571. S2CID 20999097. doi:10.1080/01421590802158377.
- ^ Häfner, R.; Michels, H. (1996). „Psoriatic arthritis in children.”. Curr Opin Rheumatol. 8 (5): 467—72. PMID 8941451. doi:10.1097/00002281-199609000-00013..
- ^ Elder JT, Cluster 17 Collaboration (2005) Fine mapping of the psoriasis susceptibility gene PSORS1: a reassessment of risk associated with a putative risk haplotype lacking HLA-Cw6. J Invest Dermatol 124 :921–930
- ^ Johnston A, Gudjonsson JE, Sigmundsdottir H, Love TJ, Valdimarsson H (2004) Peripheral blood T cell responses to keratin peptides that share sequences with streptococcal M proteins are largely restricted to skin-homing CD8(+) T cells. Clin Exp Immunol 138 :83–93
- ^ Reveille JD, Arnett FC (2005) Spondyloarthritis: update on pathogenesis and management. Am J Med 118 :592–603
- ^ Gul U, Gonul M, Kaya I, Aslan E. (2009). „Autoimmune thyroid disorders in patients with psoriasis.”. Eur J Dermatol. 19 (3): 221—3. PMID 19251564. doi:10.1684/ejd.2009.0632..
- ^ Ramsay SE, Bolaria RK, Cabral DA, Malleson PN, Petty RE. Comparison of criteria for the classification of childhood arthritis.JRheumatol. . 27. 2000: 1283—6. Недостаје или је празан параметар
|title=(помоћ). - ^ Burgos-Vargas, R.; Pacheco-Tena, C.; Vázquez-Mellado, J. (1997). „Juvenile-onset spondyloarthropathies”. Rheum Dis Clin North Am. 23 (3): 569—98. PMID 9287378. doi:10.1016/S0889-857X(05)70348-3.
- ^ Simonetti O, Ferretti G, Salvi A, OffidaniAM, Bossi G. (1992). „Plasma lipid changes in psoriatic children.”. Dermatology. 185 (2): 96—100. PMID 1421638. doi:10.1159/000247421..
- ^ а б в г „Psorijatični artritis - od dijagnoze do liječenja”. PLIVAzdravlje. Приступљено 2023-05-10.
- ^ Поповић М, и сар. Подсетник-водич из реуматологије, Војноиздавачки завод, Београд 2000,. pp. 168
- ^ Brosseau, L; Robinson, V; Wells, G; Debie, R; Gam, A; Harman, K; Morin, M; Shea, B; Tugwell, P (19 October 2005). "Low level laser therapy (Classes I, II and III) for treating rheumatoid arthritis". The Cochrane Database of Systematic Reviews. 2010 (4)
Литература[уреди | уреди извор]
- James, William; Berger, Timothy; Elston, Dirk (2005). Andrews' Diseases of the Skin: Clinical Dermatology (10th изд.). Saunders. стр. 194. ISBN 978-0-7216-2921-6.
- Freedberg, Irwin M.; Fitzpatrick, Thomas B. (2003). Fitzpatrick's dermatology in general medicine (6th изд.). New York: McGraw-Hill. стр. 427—436. ISBN 978-0-07-138076-8.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
- Psoriatic Arthritis Архивирано на сајту Wayback Machine (14. октобар 2014) at Patient.co.uk
- National Psoriasis Foundation
- Arthritis Foundation
- Psoriasis and Psoriatic Arthritis Alliance
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |


