Синусна тахикардија
| Синусна тахикардија | |
|---|---|
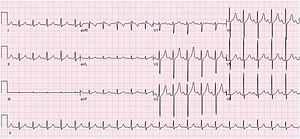 | |
| ЕКГ 29-годишње жене са синусном тахикардијом (125 откуцаја у минути) | |
| Специјалности | кардиологија |
Синусна тахикардија (СТ) је уобичајено стање, у коме срце куца ритмом >100/у минути. На ЕКГ, П талас је позитиван у I и II стандардном одводу и униполарном аВФ одводу а двофазни/негативан у првом (В1) прекордијалном одводу. Јавља се повремено као одговор на стресне ситуације, и зато се обично враћа у нормалу након што стресни догађај прође. Најчешћи симптом неодговарајуће синусне тахикардије је необјашњиво убрзан рад срца, чак и у мировању.[1]
Ако се симптоми тахикардије наставе у мировању, треба посетити свог лекара.[2]
Етиопатогенеза[уреди | уреди извор]

Синусна тахикардија је а срчана аритмија која спада у групу поремећаја ексцитације која код СТ потиче из синусног чвора и редовно пролази кроз проводни систем побуде срца (ортотопична тахикардија) синусни чвор (синуатријални чвор или Кејт-Флаков чвор) који је примарни пејсмејкер срца (или синусног ритма). Налази се у пределу десне аурикуле срца у близини терминалног жлеба (удубљења која се протеже између горње и доње шупље вене).
Синусна тахикардија се сматра физиолошком код новорођенчади, мале деце, физичког и менталног стреса, емоционалних реакција и бола.
Синусна тахикардија према својим карактеристикама може бити:
- Физиолошка синусна тахикардија, која може бити узрокована емоцијама, физичким напором, сексуалним односом, болом трудноћом
- Неадекватна синусна тахикардија
- Реентри (поново улазна) синусна тахикардија[3]
Нормалан синусни ритам има учесталост откуцаје срца између 60 и 100/мин Прави узрок синусне тахикардије је непознат, али се претпоставља да је узрокована:
- проблемом са синусним чвором,
- окидачима који изазива убрзање откуцаја срца.
- нечим другим што изазива повећање број откуцаја срца.
Код синусне тахикардије, електрични сигнали из синоатријалног (СА) чвора срца приморавају срце да куца брже него што је нормално (физиолошки). Најчешче је резултат дејства стресора попут страха, вежбања или неуноса довољно течности.
Стања која оптерећују срце, као што су шећерна болест, срчана обољења, анемија или висок крвни притисак, повећавају ризик од развоја синусне тахикардије.
Ако је узрок синусне тахикардије непознат, она се зове безузрочна синусна тахикардија. Код ове тахикардије срца куца од 100 откуцаја у минути, али на ЕКГ-у (електрокардиограму) нема ничег необичног. Може се јавити код новорођенчади након рођења и жена у 30-им годинама живота.
У етиолошке факторе синусне тахикардије, на које тело реагује стресно, спадају:
|
|
Док се синусна тахикардија сматра нормалним (физиолошким одговором на ове ситуације), није нормално да се јави синусна тахикардија кад је човеково тело у мировању. У такве узроке који нису тако чести спадају:
- Оштећен срчани мишић.
- Анемија .
- Јако крварење.
- Претерано активна штитна жлезда (хипертироидизам).
Када срце куца претерано или брзо, оно пумпа мање ефикасно и обезбеђује мањи проток крви у остатак тела, укључујући само срце. Повећан број откуцаја срца такође доводи до повећаног рада и потребе срца за кисеоником, што може довести до исхемије повезане са пулсом.
Дијагноза[уреди | уреди извор]

Горњи праг нормалних људских откуцаја срца у мировању је заснован на старости. Прагови за тахикардију у различитим старосним групама су прилично добро стандардизовани; границе типа су наведене у наставку:[4]
- 1-2 дана наком рођења: тахикардија >159 откуцаја у минути
- 3-6 дана наком рођења: тахикардија >166 откуцаја у минути
- 1-3 недеље наком рођења: тахикардија >182 откуцаја у минути
- 1-2 месец живота: тахикардија >179 откуцаја у минути
- 3-5 месеци живота: тахикардија >186 откуцаја у минути
- 6-11 месеци живота: тахикардија >169 откуцаја у минути
- 1-2 године старости: тахикардија >151 откуцаја у минути
- 3-4 године старости: тахикардија >137 откуцаја у минути
- 5-7 година старости: тахикардија >133 откуцаја у минути
- 8-11 година старости: тахикардија >130 откуцаја у минути
- 12-15 година старости: тахикардија >119 откуцаја у минути
- >15 година старости – одрасли: тахикардија >100 откуцаја у минути
Дијагноза се поставља на основу стандардне и опционе дијагностике:

Стандардна дијагностика
- анамнеза,
- физички преглед,
- комплетна крвна слика, биохемијски профил, а проверу других узрока убрзаног рада срца.
- функција штитне жлезде,
- 12-канални ЕКГ и посебно ЕКГ током тахикардије, за анализу електричних импулса срца.
- трансторакална ехокардиографија.
- тестови крви за проверу других узрока убрзаног рада срца.
Опциона дијагностика
- тест физичког стреса,
- холтер монитор за праћење срчане активности током 24 сата или више, транс-телефонско праћење или имплантабилни лооп рекордер,
- тест исхемије миокарда код пацијената са факторима ризика за болест коронарних артерија (укључујући мушкарце старије од 40 године и жене у менопаузи),
- рендген грудног коша и срца.
- ехокардиограм за проверу величине, снаге и способности срца да пумпа крв.
Диференцијална дијагноза[уреди | уреди извор]
- Тахикардија уских (≤120 ms) QRS комплекса
Тахикардија уских QRS комплекса је узрокована брзом активацијом вентрикула кроз Хис-Пуркињеовог система, што указује да је порекло аритмије изнад или унутар његов сноп. Међутим, рана активација Хисовог снопа може се десити и код високо септалних вентрикуларних тахикардија што резултује релативно уским QRS комплексима (110—140 ms).[5]
- Тахикардија широких (>120 ms) QRS комплекса
Широке КРС тахикардије могу бити вентрикуларних тахикардија, суправентрикуларна тахикардија са аберантном провођењем и блок грана или са антероградном имплементацијом преко АП, респективно у односу 80%, 15% и 5%.[5]
Терапија[уреди | уреди извор]
У већини случајева синусна тахикардија није опасна по живот и не захтева лечење. Ако основно стање узрокује синусну тахикардију, потребно је лечити оово стање.[6]
Третмани за синусну тахикардију укључују:
Промене животног стила
Промене у начину живота, као што су здрава исхрана, вежбање, одржавање здраве телесне тежине и избегавање активности које повећавају број откуцаја срца, могу помоћи у смањењу ризика од појаве неодговарајуће синусне тахикардије.
Лекови
Од лекова прве линије који се могу примениити да смање број откуцаја срца су бета-блокатори и блокатори калцијумских канала.
Аблација срца
Када мање инвазивни третмани нису били ефикасни, аблација срца може модификовати или уништити чвор који узрокује проблеме.[7]
Извори[уреди | уреди извор]
- ^ „CURRENT Diagnosis & Treatment: Cardiology, 5e | AccessMedicine | McGraw Hill Medical”. accessmedicine.mhmedical.com. Приступљено 2022-11-15.
- ^ „Sinus Tachycardia: Causes, Symptoms & Treatment”. Cleveland Clinic (на језику: енглески). Приступљено 2022-11-09.
- ^ Oesterlein TG, Loewe A, Lenis G, Luik A, Schmitt C, Dossel O. Automatic identification of reentry mechanisms and critical sites during atrial tachycardia by analyzing areas of activity. IEEE Trans Biomed Eng. 2018 Oct. 65 (10):2334-44.
- ^ „Atrial Tachycardia: Practice Essentials, Background, Anatomy”. emedicine.medscape.com. 2021-10-17.
- ^ а б Butta C, Tuttolomondo A, Giarrusso L, Pinto A. Electrocardiographic diagnosis of atrial tachycardia: classification, P-wave morphology, and differential diagnosis with other supraventricular tachycardias. Ann Noninvasive Electrocardiol. 2015 Jul. 20 (4):314-27.
- ^ „Sinus Tachycardia | Cardiology | Mercy Health”. www-mercy-com.translate.goog. Приступљено 2022-11-09.
- ^ Knecht S, Veenhuyzen G, O'Neill MD, et al. Atrial tachycardias encountered in the context of catheter ablation for atrial fibrillation part ii: mapping and ablation. Pacing Clin Electrophysiol. 2009 Apr. 32(4):528-38.
Спољашње везе[уреди | уреди извор]
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
