Цевчица за вентилацију ува
| Цевчица за вентилацију ува | |
|---|---|
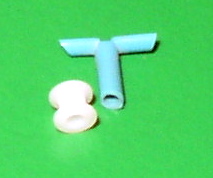 Класична цевчица и Т – тубул |
Цевчица за вентилацију ува (ЦВУ) посебна је врста цевчице која се умеће кроз бубну опну у другој фази лечења запљења средњег ува, уколико тимпаноцентеза и лекови нису помогли, а течноста у средњем уву је и даље присутна.[1]
Обична је грађена од пластике или метала и Т – тубула (трајна цевчица). Може бити различитих величина, (дужине и пречника).[1]
Анатомија и физиологија[уреди | уреди извор]

Основно разумевање спољашњег уха и интимно познавање бубне мембране и околних структура потребно је да би се безбедно извршило уметање тимпаностомске цеви.
Спољашње уво се састоји од ушне шкољке, која је левкаста хрскавична структура која се наставља са акустичним меатусом и спољашњим слушним каналом (ССК). ССК је дугачак око 2,5 цм код одраслих и има и бочни хрскавични и медијални коштани део.

Бубна мембрана (МТ) се налази на медијалном аспекту ЕАЦ, који такође чини велики део бочног зида простора средњег ува. Бубна мембрана је трослојна, конкавна мембрана са средњим фиброзним слојем (састављеним од спољашњег радијалног слоја и дубљег кружног слоја), пружајући подршку ССК кожи бочно и мукози средњег ува медијално. Влакнасти слојеви се интегришу бочно и формирају прстен. За медијални аспект бубне мембране је везан манубријум маллеуса, са врхом маллеуса који формира малу депресију у бубној мембрани звану умбо. Бубна мембрана има тању област супериорно познату као парс флаццида (отприлике горњи-постериорни квадрант бубне мембране) и дебљу доњу област познату као парс тенса (остатак бубне мембране). Бубна мембрана је око 8,5 до 10 мм вертикално и 8 до 9 мм у својој хоризонталној оси код одраслих, са просечном укупном површином од ~85 мм, при чему је само око 55 мм бубне мембране покретно.[2]
Снабдевање латералне површине бубне мембране крвљу је из дубоке ушне гране максиларне артерије и медијалне површине и преко ушне гране окципиталне артерије и гране предње бубне артерије максиларне артерије.
Аурикулотемпорална грана мандибуларног нерва (В3), аурикуларна грана фацијалног нерва (ЦН ВИИ), ушна грана вагусног нерва (ЦН Кс) и глософарингеални нерв (ЦН ИКС) обезбеђују сензорну инервацију бочне површине бубне мембране. Глософарингеални нерв (ЦН ИКС) обезбеђује сензорну инервацију медијалног аспекта бубне мембране.[3] Медијално од бубне мембране је простор средњег ува, у коме се налазе коштане кошчице: маллеус, инцус и стапес. Тимпанични сегмент фацијалног нерва се протеже унутар простора средњег ува од предњег ка задњем делу изнад овалног прозора и стапеса. Затим се окреће за 90 степени, тече доле у другом генусу и пролази кроз мастоидни део темпоралне кости пре него што изађе из темпоралне кости кроз стиломастоидни форамен. Грана фацијалног нерва позната као хорда тимпани иде од задњег ка предњем делу иза бубне мембране између малеуса и инкуса, излазећи кроз петротимпаничну фисуру. Спаја се са језичким нервом и даје осећај укуса предње две трећине језика.
Индикације[уреди | уреди извор]

Уметање цевчица за вентилацију ува уобичајена је хируршка процедура за лечење деце широм света.[4] Оне се најчешће користе за побољшање слуха код деце која имају стање које се обично назива „лепљиво уво“ (упорни отитис средњег ува са изливом) у оба ува, као и за спречавање инфекција ува код деце која имају честе инфекције средњег ува.[4]
Цевчица за вентилацију ува су привремене и често саме испадају након 12–14 месеци како уво зараста.[5] Смернице наводе да су цевчице за вентилацију ува опција у:
- Понављајућем акутном запаљењу средњег ува: три инфекције уха у шест месеци или четири инфекције у години,[6] иакосу докази за ову препоруку; међутим, слаби.[6]
- Хронична упала средњег уха са упорним изливом током шест месеци (једно ухо) или три месеца (оба уха).[7][8]
- Перзистентна дисфункција Еустахијеве тубе
- Баротраума: посебно за превенцију понављајућих епизода (нпр. након путовања авионом, третмана у хипербаричној комори).[9]
Цевчица за вентилацију ува не треба постављати деци која имају само једну епизоду упале средњег уха са изливом који траје мање од три месеца.[10]
Контраиндикације[уреди | уреди извор]
Не постоје апсолутне контраиндикације за постављање ЦВУ. Код пацијената са хроничним ОМЕ или РАОМ који не испуњавају горе наведене индикације, треба обавити пажљиво или лечити антибиотицима према медицинским индикацијама.
Постављање ЦВУ ван наведених индикација може се извршити на основу процене хирурга и након детаљне расправе о ризицима и користима са родитељем или пацијентом. Неколико анатомских варијација може се сматрати релативним контраиндикацијама за постављање ЦВУ; ово укључује:[11]
- дехисценцију фацијалног нерва унутар простора средњег ува,
- дехисценцију или аберантни ток унутрашње каротидне артерије унутар расцепа средњег ува.
Поступак уградње[уреди | уреди извор]
Угрдања цевчица се изводи у општој анестезији код мање деце, док се код веће деце и одраслих може изводити и у локалној анестезији.
Након анестезије, под бинокуларним микроскопом изводи се радијална миринготомија ( процедура инцизије сечење (реза) бубне опне скалпелом) обично у предњем доњем квадранту бубне опне. У случају да је овак квадрант неповољан, рез се може извести и у задњем доњем квадранту. Обавезно се избегава уградња цевчице кроз задњи горњи квадрант због близине хорде тимпани и слушних кошчица.
Миринготомија мора бити довољно велика да се може поставити вентилациона цевчица, а довољно мала да обнемогући померање цевчице.
У начелу након уградње цевчица се држи 6 – 12 месеци а онда је вади лекар, уколико пре тог сама није испала ван ува.
Врсте цевчица[уреди | уреди извор]

Предности Т – тубула, које су грађене од флексибилног силастика, материјала сличнога гуми, су: дуже држање у уху, већа погодност за употребу код деце за с хроничном дисфункцијом Еустахијеве цеви, нпр. код Дауноовог синдрома или расцепом непца.
И обичне цевчице и Т – тубули могу бити обложене сребро-оксидом, што значајно снижава могућност отореје.
Добре стране[уреди | уреди извор]
Уградња цевчица за вентилацију ува код деце старије од 3 године побољшава праг слуха ако постоји перзистентни секреторни отитис и ако је наступило билатерално оштећење слуха од најмање 20 дБ.
Иако уметање вентилацијских цјевчица готово тренутно побољшава слух, резултати дугорочно нису толико одлични. Да је то тако потврдила је двогодишња студија која је приметила врло мали напредак у развоју говора и језика, понашању и квалитету живота код оперисане деце старије од 3 године. Неки фактори попут квалитете сна и квалитете слуха су бољи.[12]
Код млађе деце због чешћег спонтаног повлачења симптома и болести, тешко је одредити која би кируршка интервенција могла помоћи. Она је, по неким истраживачима, једнако успешна као и принцип посматрања детета.[13]
Цеви уопште нису контраиндикација за летење авионом. У ствари, летење са цевчицом је на неки начин безбедније јер обезбеђује растерећење притиска за бубну опну, са порастом висине.
Нежењена дејства[уреди | уреди извор]
- резање спољашњег ува изазива бол и крварење
- На бубној опни на месту миринготомије може настати гранулома због упале
- формирање масе ћелија коже у средњем уху које могу расти и оштетити околну кост (холестеатом)
- трајна перфорација бубне опне
- типаносклероза (ожиљци бубне опне)
- померање цевчице према унутра у средње уво.
- инфекције ува
Компликације[уреди | уреди извор]
Компликације, као што су отореја, тимпаносклероза и холестеатом, пријављене су у литератури након његове примене. У студији Калциоглуа и других (2003), отореја се развила у 3 (0,8%) случаја. Тимпаносклероза је забележена у 74 (20,2%) случаја.
Перфорација бубне мембране, ретракциони џеп, гранулационо ткиво и ателектаза примећени су код 4,6%, 5,2%, 1,1% и 6%, што је респективно.
Резултати слуха су побољшани постоперативно код 93,4% пацијената (медијана, 14,2 дБ) и лошији код 6,6% пацијената (медијана, 8,3 дБ). Просечно време екструзије било је 7,3 месеца за отвор и 16,3 месеца за Т-цеви.
Цеви се могу зачепити. То обично може да утврди пацијент по томе што када издува нос, ваздух не излази кроз цев и то их упозорава да је цев можда зачепљена. Ове ситуације се решавају чишћењем уха помоћу микроскопа, а понекад и давањем антибиотских капи за ухо.
Постоји извесна забринутост лекара и пацијената у вези са уласком воде која би могла да се унесе током купања или пливања у ухо помоћу цеви. Неколико великих студија типа мета-анализе показало је да нема повећања дренаже из уха код пацијената који су изложени води.[14][15]
Цеви су наравно страно тело, направљено од пластике или метала и обезбеђују канал за воду, бактерије, вирусе и гљивице у средње уво. Међутим, иако су намењене за лечење инфекција, оне такође могу довести до инфекција. Када се то деси, уво се обично лечи капима за уши, на сличан начин као и спољашњи отитис.
Цев за уво се може померити ка унутра и заробити у средњем уху, уместо да се помери у спољашње уво, где или испадне сама или може да је извади лекар. Тачна инциденца кретања цеви према унутра није позната. Вероватно је ретко утолико што је уметање цеви веома често. У теорији, то би могло повећати ризик од даљег упале средњег уха, формирања масе у средњем уху или инфекције због присуства страног тела. Такође се чини вероватним да би цев природно мигрирала из средњег уха у еустахијеву тубу и у грло.
Извори[уреди | уреди извор]
- ^ а б MD, Timothy C. Hain,. „Ear ventilation tubes”. dizziness-and-balance.com (на језику: енглески). Приступљено 2023-09-26.
- ^ Volandri, G.; Di Puccio, F.; Forte, P.; Carmignani, C. (2011). „Biomechanics of the tympanic membrane”. Journal of Biomechanics. 44 (7): 1219—1236. ISSN 0021-9290. doi:10.1016/j.jbiomech.2010.12.023.
- ^ Widemar, L.; Hellström, S.; Schultzberg, M.; Stenfors, L-E. (1985). „Autonomic Innervation of the Tympanic Membrane An Immunocytochemical and Histofluorescence Study”. Acta Oto-Laryngologica. 100 (1-2): 58—65. ISSN 0001-6489. doi:10.3109/00016488509108588.
- ^ а б Venekamp, Roderick P; Javed, Faisal; van Dongen, Thijs MA; Waddell, Angus; Schilder, Anne GM (2016-11-17). Cochrane ENT Group, ур. „Interventions for children with ear discharge occurring at least two weeks following grommet (ventilation tube) insertion”. Cochrane Database of Systematic Reviews (на језику: енглески). doi:10.1002/14651858.CD011684.pub2.
- ^ Rosenfeld, Richard M.; Schwartz, Seth R.; Pynnonen, Melissa A.; Tunkel, David E.; Hussey, Heather M.; Fichera, Jeffrey S.; Grimes, Alison M.; Hackell, Jesse M.; Harrison, Melody F. (2013). „Clinical Practice Guideline: Tympanostomy Tubes in Children”. Otolaryngology–Head and Neck Surgery (на језику: енглески). 149 (S1). ISSN 0194-5998. doi:10.1177/0194599813487302.
- ^ а б Lieberthal, Allan S.; Carroll, Aaron E.; Chonmaitree, Tasnee; Ganiats, Theodore G.; Hoberman, Alejandro; Jackson, Mary Anne; Joffe, Mark D.; Miller, Donald T.; Rosenfeld, Richard M. (2013-03-01). „The Diagnosis and Management of Acute Otitis Media”. Pediatrics (на језику: енглески). 131 (3): e964—e999. ISSN 0031-4005. doi:10.1542/peds.2012-3488.
- ^ Hellström, Sten; Groth, Anita; Jörgensen, Finn; Pettersson, Agneta; Ryding, Marie; Uhlén, Inger; Boström, Kristina Bengtsson (2011). „Ventilation Tube Treatment”. Otolaryngology–Head and Neck Surgery. 145 (3): 383—395. ISSN 0194-5998. doi:10.1177/0194599811409862.
- ^ Hajiioannou, J K; Bathala, S; Marnane, C N (2009). „Case of perilymphatic fistula caused by medially displaced tympanostomy tube”. The Journal of Laryngology & Otology. 123 (8): 928—930. ISSN 0022-2151. doi:10.1017/s0022215108003873.
- ^ Fernau, James L.; Hirsch, Barry E.; Derkay, Craig; Ramasastry, Sai; Schaefer, Susan E. (1992). „Hyperbaric oxygen therapy: Effect on middle ear and eustachian tube function”. The Laryngoscope. 102 (1): 48—52. ISSN 0023-852X. doi:10.1288/00005537-199201000-00009.
- ^ Rosenfeld, Richard M.; Schwartz, Seth R.; Pynnonen, Melissa A.; Tunkel, David E.; Hussey, Heather M.; Fichera, Jeffrey S.; Grimes, Alison M.; Hackell, Jesse M.; Harrison, Melody F. (2013). „Clinical Practice Guideline: Tympanostomy Tubes in Children”. Otolaryngology–Head and Neck Surgery (на језику: енглески). 149 (S1). ISSN 0194-5998. doi:10.1177/0194599813487302.
- ^ Wadhavkar, Neha; Goldrich, David Y.; Roychowdhury, Sudipta; Kwong, Kelvin (2021-07-01). „Laceration of Aberrant Internal Carotid Artery Following Myringotomy: A Case Report and Review of Literature”. Annals of Otology, Rhinology & Laryngology. 131 (5): 555—561. ISSN 0003-4894. doi:10.1177/00034894211028468.
- ^ Scadding, Glenis K.; Bull, Peter D.; Graham, John M., ур. (2007). „Pediatric ENT”. doi:10.1007/978-3-540-33039-4.
- ^ Paradise, Jack L.; Campbell, Thomas F.; Dollaghan, Christine A.; Feldman, Heidi M.; Bernard, Beverly S.; Colborn, D. Kathleen; Rockette, Howard E.; Janosky, Janine E.; Pitcairn, Dayna L. (2005-08-11). „Developmental Outcomes after Early or Delayed Insertion of Tympanostomy Tubes”. New England Journal of Medicine. 353 (6): 576—586. ISSN 0028-4793. doi:10.1056/nejmoa050406.
- ^ Lee, Dennis; Youk, Ada; Goldstein, Nira A. (1999). „A Meta-Analysis of Swimming and Water Precautions”. The Laryngoscope. 109 (4): 536—540. ISSN 0023-852X. doi:10.1097/00005537-199904000-00003.
- ^ Carbonell, Rafael; Ruı́z-Garcı́a, Vicente (2002). „Ventilation tubes after surgery for otitis media with effusion or acute otitis media and swimming. Systematic review and meta-analysis”. International Journal of Pediatric Otorhinolaryngology. 66 (3): 281—289. ISSN 0165-5876. doi:10.1016/s0165-5876(02)00253-7.
Литература[уреди | уреди извор]
- Sjogren, Phayvanh P.; Gale, Craig; Henrichsen, Jacob; Olsen, Griffin; Ott, Mark J.; Peters, Matthew; Srivastava, Rajendu; Meier, Jeremy D. (2016). „Variation in costs among surgeons and hospitals in Pediatric tympanostomy tube placement: Sjogren et al.: Variation in Tympanostomy Tube Costs”. The Laryngoscope (на језику: енглески). 126 (8): 1935—1939. doi:10.1002/lary.25775.
Спољашње везе[уреди | уреди извор]
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
