Емпијем плеуралне шупљине
| Емпијем плеуралне шупљине | |
|---|---|
| Синоними | Pyothorax, purulent pleuritis, lung empyema |
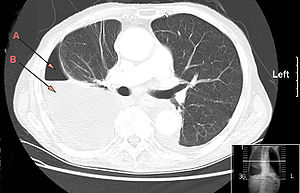 | |
| ЦТ грудног коша који показује велики десни плеурални емпијем. „Стрелице А: ваздух, Б: течност“ | |
| Симптоми | Грозница, бол у грудима током удаха, кашаљ, кратак дах |
| Узроци | Бактерије (често Стрептококус пнеумоније) |
| Дијагностички метод | Рендген грудног коша, ултразвук, ЦТ скенирање, торакоцентеза |
| Слична обољења | Пнеумонија, плеурални излив, плућна емболија |
| Лечење | Подршка, антибиотици, хирургија, грудна цев |
Емпијем плеуралне шупљине јесте накупљање гноја између два листа плеуре или плућне марамице узроковано микроорганизмима (обично бактеријама).[1] Често се јавља у контексту упале плућа, повреде или операције грудног коша и један је од различитих врста плеуралног излива.[1]
Постоје три стадијума: ексудативни, када постоји повећање плеуралне течности са или без присуства гноја; фибринопурулентни, када фиброзне преграде формирају локализоване гнојне џепове; и завршни стадијум или организациона фазу, када долази до формирања ожиљака на мембранама плеуре са ограниченом могућношћу ширења плућа. Једноставни плеурални изливи јављају се у до 40% бактеријских пнеумонија. Обично су мали и решавају се одговарајућом антибиотском терапијом. Међутим, ако се емпијем развије, потребна је додатна интервенција.[1]
Епидемиологија[уреди | уреди извор]
Фреквенција[уреди | уреди извор]
Не постоје добре процене о међународној инциденци пнеумоније. Светска здравствена организација је пријавила да је 2004. године терет болести повезан са смртним случајевима од инфекција доњих дисајних путева износио 4,2 милиона. Учесталост плеуралног излива и емпијема може се екстраполирати користећи процену САД, али се саветује опрез јер недостатак лечења и одложено лечење у неразвијеним земљама могу да искриве међународну инциденцу навише.
Морбидитет и морталитет[уреди | уреди извор]
Морбидитет и морталитет од пнеумоније се повећава када се пацијент јави са парапнеумоничним изливом и емпијемом, јер ова фаза корелира са узнапредовалом пнеумонијом. Пацијенти са емпијемом имају пријављену стопу морталитета од 5% до 30%, са инциденцом која варира у зависности од коморбидних стања.[2]
Стопа морталитета може бити и до 40% међу имунокомпромитованим домаћинима.[3]
Билатерални парапнеумонични изливи и емпијем у време пријема у болницу је повезана са повећаним морталитетом (релативни ризик, 2,8).[4]
Расне разлике[уреди | уреди извор]
Не постоји специфична етничка предиспозиција за емпием; међутим, већи број етничких мањина има ограничена финансијска средства, ограничен приступ здравственој заштити и више коморбидитета, што заузврат може повећати њихов ризик од упале плућа, плеуралног излива и емпијема.
Полне разлике[уреди | уреди извор]
Емпијем нема познате полне склоности.
Старост[уреди | уреди извор]
Не постоји специфична старосна предиспозиција за емпием, иако старење и пратећи коморбидитети повећавају ризик од пнеумоније и, последично, плеуралног излива и емпијема. Такође је познато да постоје разлике у емпиему који се јавља код деце у поређењу са одраслима. Најупечатљивије разлике укључују развој емпијема код раније здраве деце (за разлику од одраслих који обично имају неки пратећи коморбидитет) и нижи праг за лечење тромболитицима и хируршком дренажом код деце у поређењу са одраслима.
Етиологија[уреди | уреди извор]
Практично свака врста пнеумоније (нпр. бактеријска, вирусна, атипична) може бити повезана са парапнеумонијским плеуралним изливом. Међутим, релативна учесталост парапнеумоничних плеуралних излива варира у зависности од организма. Вирусна пнеумонија и микоплазма пнеумонија изазивају мали плеурални излив код 20% пацијената.[5]
Бактеријска пнеумонија, пнеумонија због атипичних бактерија и вирусна пнеумонија су све повезане са парапнеумоничним изливом и емпијемом; међутим, релативна учесталост парапнеумоничног излива и емпијема варира у зависности од организма. Вирусна пнеумонија и микоплазмом изазвана пнеумонија изазивају мали плеурални излив код 20% пацијената.[6]
Стрептококус пнеумонијеизазива парапнеумонични излив и емпијемом у 40%–57% случајева,[7] а случајеви пнеумоније изазване Стафилококус ауреус, грам-негативним бацилима или анаеробима су повезани са плеуралним изливом у ∼50% случајева.[8]
Код емпијем грудног коша, бактеријска пнеумонија је узрок у 70% случајева.[9] У све већем броју случајева, емпијем грудног коша је компликација претходних операција, што чини 30% свих случајева.
Траума такође може бити компликована инфекцијом плеуралног простора.
У одсуству трауме или операције, из инфицираних органа инфекција се може проширити путем крви или у директном додиру са других органима у плеурални простор. Ови емпијеми се могу развити у субдијафрагматичне апсцесе, руптуру једњака, медијастинитис, остеомијелитис, перикардитис, холангитис и дивертикулитис...[10]
Класификација[уреди | уреди извор]
Практична, клиничка класификација емпијем плеуралне шупљине је следећа:
1. Некомпликовани парапнеумонични излив (НППИ) који се решава само антибиотском терапијом, без последица у плеуралном простору;
2. Компликован парапнеумонични излив (КППИ) захтева дренажу плеуралног простора да би се спречила плеурална сепса и прогресија до емпијема;
3. Емпијем у завршном стадијуму
Емпијем се дефинише по изгледу; то је непрозирна, беличасто-жута, вискозна течност која је резултат протеина коагулације протеина серума, ћелијских остатака и таложења фибрина. Емпијеми настају првенствено због одложеног појављивања код пацијената са узнапредовалом пнеумонијом и прогресивном инфекцијом плеуре и, ређе, услед неодговарајућег клиничког лечења. Рано лечење антибиотиком спречава напредовање пнеумоније и развој ППЕ. Рани третман антибиотицима ће спречити развој КППИ и прогресију у емпијема.
Фактори ризика[уреди | уреди извор]
Фактори ризика за емпијем укључују:
- године старости (емпијеми се најчешће јављају код деце и старијих особа),
- ослабљеност организма,
- мушки пол,
- пнеумонију која захтева хоспитализацију
- коморбидне болести, као што су бронхиектазије, хронична опструктивна болест плућа, реуматоидни артритис, алкохолизам, дијабетес и гастроезофагеална рефлуксоза болест.[11]
Пацијент са емпијемом обично представља занемарену плеуралну инфекцију. Пацијенти који су хоспитализовани са емпијемом и који примају одговарајући антибиотски третман ретко (у < 2% случајева) развијају емпијем.[12] У великој студији из Уједињеног Краљевства, пацијенти су се јавили свом лекару 5 дана након појаве симптома пнеумоније, са додатним интервалом од 13 дана од времена прве амбулантне посете и пријема у болницу. Лекар који је примио је у обзир инфекцију плеуралног простора само код 29 (17%) од 119 пацијената[2]. Одложена торакоцентеза у болници је такође повезана са продуженим боравком у болници.[12]
Клиничка слика[уреди | уреди извор]
Знаци и симптоми у клиничкој слици код одраслих и педијатријских пацијената са емпијемом плеуре зависи од неколико фактора, укључујући узрочник микроорганизма. Међутим старији пацијенти често немају класичне симптоме, већ имају анемију и исцрпљеност.[13]
Већина случајева се манифестује пнеумонијом, иако до једне трећине пацијената нема клиничке знаке упале плућа, а чак 25% случајева је повезано са траумом (укључујући операцију).[14]
Симптоми укључују:[15]
- грозницу, повишену температуру,
- сув кашаљ,
- знојење,
- отежано дисање
- ненамерни губитак телесне тежине.
Дијагноза[уреди | уреди извор]
Аускултацијим (када се слуша грудни кош стетоскопом) може се приметити промена у звуковима дисања или ненормалан звук (звук трљања или трења).[15]
Тестови који се могу применити у дијагностици укључују:
- Радографију грудног коша
- ЦТ скенирање грудног коша
- Торакоцентезу, код могућег или дефинитивног присуство плеуралне течности забележенр на рендгенском снимку грудног коша, треба урадити ултразвучно вођену торакоцентезу.[16] Одложена торакоцентеза у болници је често повезана са продуженим боравком у болници.[17]
- Анализу плеуралне течности, коју би требало урадити свим пацијентима са пнеумонијом да се процене на присуство плеуралне течности.
- Ултрасонографију, која може открити насукање или септацију у течности која сугерише емпијем и може олакшати њену дренажу. Међутим, ако је пацијент релативно асимптоматски и има само минималну запремину течности коју показује ултразвук, само посматрање је оправдано.
- Ултрасонографија емпијема плеуре
-
Емпијем плеуре како што се види на ултразвуку[18]
-
Емпијем плеуре како што се види на ултразвуку.[18]
-
Емпијем плеуре како што се види на ултразвуку.[18]
-
Емпијем плеуре како што се види на ултразвуку.[18]
Диференцијалне дијагнозе[уреди | уреди извор]
- Пнеумонија стечена у заједници
- Гљивична пнеумонија
- Хемоторакс
- Апсцес плућа
- Доброћудни рак плућа
- Перитонитис и абдоминална сепса
- Плеурални излив
- Плеуродинија
- Пнеумококне инфекције (Стрептококус пнеумониае)
- Секундарни тумори плућа
- Рак малих ћелија плућа
- Туберкулоза
Терапија[уреди | уреди извор]
Почетни третман пацијента са пнеумонијом и плеуралним изливом подразумева две велике одлуке. Прва одлука укључује избор одговарајућег антибиотика који ће покрити вероватне патогене. Друга одлука укључује потребу за дренажом плеуралне течности.[19]
Фармакотерапија[уреди | уреди извор]
Циљеви фармакотерапије су смањење морбидитета и спречавање компликација, у том циљу користе се антибиотици, фибринолитици и муколитици.
Антибиотици[уреди | уреди извор]
Почетни избор антибиотика се обично заснива на томе да ли је пнеумонија стечена у заједници или у болници и на тежини болести пацијента. За пацијенте са пнеумонијом стеченом у заједници, препоручени агенси су цефалоспорини друге или треће генерације поред макролида. За пацијенте хоспитализоване са тешком пнеумонијом стеченом у заједници, започети лечење макролидом плус цефалоспорином треће генерације са антипсеудомоналном активношћу. Ентерични грам-негативни бацили често изазивају упалу плућа стечену у установама (нпр. у болницама, старачким домовима). Према томе, почетна покривеност антибиотиком треба да укључи антибиотик ефикасан против псеудомонада. Ако је аспирација очигледна или се сумња на анаеробни микроорганизам такође га треба покрити одговарајучим антибиотиком. Према томе терапија мора бити свеобухватна и обухватити све вероватне патогене у контексту овог клиничког окружења.
Tерапију треба започети интравенским антибиотицима и потом прећи на оралне лекове или еквивалентне агенсе на основу клиничког одговора. Орални антибиотици се могу користити за прелазак са интравенске терапије; јер омогућавају завршетак пуног облика терапије без потребе за интраваскуларним приступом или хоспитализацијом у болници. Избор антибиотика треба да се фокусира на највероватније патогене, у распону од анаеробних инфекција до патогена стечених у заједници, преко болничких или здравствених патогена, до резистентних грам-позитивних пнеумонија.
Фибринолитици[уреди | уреди извор]
Фибринолитичка средства су индикована за обнављање циркулације кроз претходно зачепљене крвне судове растварањем интралуминалног тромба или емболуса који није растворен ендогеним фибринолитичким системом. Код плеуропулмоналних инфекција, фибринолитичка активност и растварање фибринских нити повећава дренажу плеуралне течности, што заузврат може олакшати решавање инфекције. Важно је напоменути да стрептокиназа и урокиназа више нису доступне у Сједињеним Државама.
Алтеплаза је ткивни активатор плазминогена који делује на фибринолитички систем да би се плазминоген претворио у плазмин. Плазмин разграђује фибрин, фибриноген и прокоагулантне факторе 5 и 8. Његово полувреме елиминације у серуму је 4-6 минута, али се продужава када се веже за фибрин у угрушку. Користи се у лечењу акутног инфаркта миокарда, акутног исхемијског можданог удара и плућне емболије. Хепарин и аспирин се не дају 24 сата након активатора ткивног плазминогена. Мора се дати у року од 3 сата од почетка можданог удара. Искључите крварење помоћу ЦТ скенирања. Ако имате хипертензију, снизите крвни притисак лабеталолом, 10 мг интравенозно. Безбедност и ефикасност истовремене примене са аспирином и хепарином током прва 24 сата након појаве симптома нису испитиване. Важно је напоменути да стрептокиназа и урокиназа више нису доступне у Сједињеним Државама.
Муколитици[уреди | уреди извор]
Велике количине ДНК добијене из неутрофила ослобођене из мртвих неутрофила повећавају вискозитет спутума. Муколитици, као што је дорназа алфа, јесте ензим који хидролизује ДНК, и користи се за побољшање клиренса дисајних путева. Дорназа алфа је рекомбинантна људска ДНАза (рхДНаза) која цепа и деполимеризује екстраћелијску ДНК и одваја ДНК од протеина. Ово омогућава ендогеним протеолитичким ензимима да разграђују протеине, смањујући тако вискоеластичност и површински напон гнојног спутума.[20]
Торакоцентеза[уреди | уреди извор]
Изливи са слојевима плеуралне течности мањим од 10 мм на рендгенским снимцима грудног коша са декубитусом се скоро увек решавају одговарајућим системским антибиотицима. Пацијенти са плеуралним изливима који имају слојеве плеуралне течности веће од 10 мм на рендгенским снимцима латералног декубитуса треба да имају дијагностичку торакоцентезу осим ако не постоји контраиндикација за процедуру.[19]
Ако дијагностичка торакоцентеза даје густ гној, пацијент има емпијем неопходна је дефинитивна плеурална дренажа. Ако плеурална течност није густ гној, онда резултати бојења или културе плеуралне течности по Граму, пХ плеуралне течности и нивои глукозе, као и присуство или одсуство локулација плеуралне течности треба да воде ток акције према препорученим смерницама.[19]
Извори[уреди | уреди извор]
- ^ а б в Redden, Mark D; Chin, Tze Yang; van Driel, Mieke L (2017-03-17). Cochrane Acute Respiratory Infections Group, ур. „Surgical versus non-surgical management for pleural empyema”. Cochrane Database of Systematic Reviews (на језику: енглески). 2017 (3). doi:10.1002/14651858.CD010651.pub2.
- ^ а б Ferguson, A.D.; Prescott, R.J.; Selkon, J.B.; Watson, D.; Swinburn, C.R. (1996-04-01). „The clinical course and management of thoracic empyema”. QJM. 89 (4): 285—290. ISSN 1460-2725. doi:10.1093/qjmed/89.4.285.
- ^ Niederman, Michael S.; Mandell, Lionel A.; Anzueto, Antonio; Bass, John B.; Broughton, William A.; Campbell, G. Douglas; Dean, Nathan; File, Thomas; Fine, Michael J. (2001-06-01). „Guidelines for the Management of Adults with Community-acquired Pneumonia”. American Journal of Respiratory and Critical Care Medicine. 163 (7): 1730—1754. ISSN 1073-449X. doi:10.1164/ajrccm.163.7.at1010.
- ^ Hasley, Peggy B. (1996-10-28). „Do Pulmonary Radiographic Findings at Presentation Predict Mortality in Patients With Community-Acquired Pneumonia?”. Archives of Internal Medicine. 156 (19): 2206. ISSN 0003-9926. doi:10.1001/archinte.1996.00440180068008.
- ^ Niessen, Timothy (2016). „Pleural Effusions (Parapneumonic Process and Empyema)”. Oxford Medicine Online. doi:10.1093/med/9780199976805.003.0024.
- ^ Fine, Norman L.; Smith, Lawrence R.; Sheedy, Patrick F. (1970-10-08). „Frequency of Pleural Effusions in Mycoplasma and Viral Pneumonias”. New England Journal of Medicine. 283 (15): 790—793. ISSN 0028-4793. doi:10.1056/nejm197010082831505.
- ^ Taryle, David A.; Potts, Daniel E.; Sahn, Steven A. (1978). „The Incidence and Clinical Correlates of Parapneumonic Effusions in Pneumococcal Pneumonia”. Chest. 74 (2): 170—173. ISSN 0012-3692. doi:10.1378/chest.74.2.170.
- ^ JERNG, JIH-SHUIN; HSUEH, PO-REN; TENG, LEE-JENE; LEE, LI-NA; YANG, PAN-CHYR; LUH, KWEN-TAY (1997-11-01). „Empyema Thoracis and Lung Abscess Caused by Viridans Streptococci”. American Journal of Respiratory and Critical Care Medicine. 156 (5): 1508—1514. ISSN 1073-449X. doi:10.1164/ajrccm.156.5.97-03006.
- ^ Sahn, S. A. (2007-12-01). „Diagnosis and Management of Parapneumonic Effusions and Empyema”. Clinical Infectious Diseases. 45 (11): 1480—1486. ISSN 1058-4838. doi:10.1086/522996.
- ^ Limsukon,, Atikun (2022-06-29). „Parapneumonic Pleural Effusions and Empyema Thoracis: Background, Pathophysiology, Etiology”. emedicine.medscape.com.
- ^ Ferguson AD, Prescott RJ, Selkon JB, Watson D, Swinburn CR. The clinical course and management of thoracic empyema, QJM, 1996, vol. 89 (pg. 285-9
- ^ а б Heffner, John E. (1995-04-01). „Management of Parapneumonic Effusions”. Archives of Surgery. 130 (4): 433. ISSN 0004-0010. doi:10.1001/archsurg.1995.01430040095021.
- ^ Feller-Kopman, David; Light, Richard (2018-02-22). Ingelfinger, Julie R., ур. „Pleural Disease”. New England Journal of Medicine (на језику: енглески). 378 (8): 740—751. ISSN 0028-4793. doi:10.1056/NEJMra1403503.
- ^ Fernández-Cotarelo, María José; López-Medrano, Francisco; San Juan, Rafael; Díaz-Pedroche, Carmen; Lizasoain, Manuel; Chaves, Fernando; Aguado, José María (2007). „Protean manifestations of pleural empyema caused by Streptococcus pneumoniae in adults”. European Journal of Internal Medicine (на језику: енглески). 18 (2): 141—145. doi:10.1016/j.ejim.2006.09.017.
- ^ а б „Empyema: MedlinePlus Medical Encyclopedia”. medlineplus.gov (на језику: енглески). Приступљено 2023-10-12.
- ^ Mayo, Paul H.; Doelken, Peter (2006). „Pleural Ultrasonography”. Clinics in Chest Medicine. 27 (2): 215—227. ISSN 0272-5231. doi:10.1016/j.ccm.2006.01.003.
- ^ Heffner, John E. (1995-04-01). „Management of Parapneumonic Effusions”. Archives of Surgery. 130 (4): 433. ISSN 0004-0010. doi:10.1001/archsurg.1995.01430040095021.
- ^ а б в г „UOTW #28 - Ultrasound of the Week”. Ultrasound of the Week. 3. 12. 2014. Приступљено 27. 5. 2017.
- ^ а б в Colice, Gene L.; Curtis, Anne; Deslauriers, Jean; Heffner, John; Light, Richard; Littenberg, Benjamin; Sahn, Steven; Weinstein, Robert A.; Yusen, Roger D. (2000). „Medical and Surgical Treatment of Parapneumonic Effusions”. Chest. 118 (4): 1158—1171. ISSN 0012-3692. doi:10.1378/chest.118.4.1158.
- ^ „Parapneumonic Pleural Effusions and Empyema Thoracis Treatment & Management: Medical Care, Surgical Care, Consultations”. 2022-06-29.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |

![Емпијем плеуре како што се види на ултразвуку.[18]](http://upload.wikimedia.org/wikipedia/commons/thumb/7/70/UOTW_28_-_Ultrasound_of_the_Week_4.jpg/305px-UOTW_28_-_Ultrasound_of_the_Week_4.jpg)