Розацеа
| Розацеа | |
|---|---|
| Синоними | Acne rosacea |
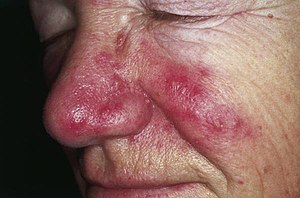 | |
| Промене на образима и мносу код розацее [1] | |
| Специјалности | дерматологија |
| Симптоми | Црвенило лица са поврђинским ефлоресценцијама.[2][3][3] |
| Компликације | Ринофима[3] |
| Време појаве | 30–50 година старости[2] |
| Трајање | Дуго[2] |
| Типови | Еритематозне телиангиектазије, папулопустулозне ефлоресценције,[2] |
| Узроци | Непознати[2] |
| Фактори ризика | Породична анамнеза, егзогени и ендогени фактори.[3] |
| Дијагностички метод | Клиничка слика [2] |
| Слична обољења | Акне, Акутне компликације саркоидозе, Акутни кожани лупус еритематозус, Периорални дерматитис, Себореични дерматитис[2] |
| Лекови | Антибиотици [3] |
| Фреквенција | ~ 5%[2] |
Розацеа (лат. Rosacea) или појачано црвенило коже лица, је кожна болест која спада у обољења лојних жлезда лица. Може се појавити код особа било ког типа коже, али је чешћа код особа светле пути. Најчешће се јавља између 30 и 40 године живота. Розацеа је хронично обољење које може да траје годинама, некада доживотно. Узрок обољења је нејасан и до сада недовољно неистражен, мада се претпоставља да розацеу активирају сунчево зрачење, алкохол, зачињена храна, кофеин, топлота, стрес и хормонске промене. Начини лечења оболелог места заснива се на, дијеталној исхрана и комплексном лечење промена на кожи.[4][5][6][7]
Историја[уреди | уреди извор]
Розацеу је први детаљно описао енглески дерматолог, Robert Willian (1757 – 1812). али је тај опис објављен након годину дана од његове смрти, у публикацији о класификацији кожних болести 1813. године, под називом „acne rosacea“. Тако је на основу овог описа розацеа уведен у медицинску литературу, као дерматоза која се разликује у односу на вулгарне акне, али ипак дели неке сличности са тим поремећајем. Wиллиан је изабрао појам „acne rosacea“ како би описао сличност са акнама, али такође и да нагласи друге карактеристике овог поремећаја (упечатљив црвени изглед лица који се по изгледу разликује од вулгарних акни).
Ову разлику је додатно разграничио Erasmus Wilson (1809 — 1884), 1842 године када је предложио теорију о заједничком патогенетском процесу за акне росацее и акне вулгарис. У то време акне росацеа су сматране за стање коже које је веома блиско повезано са акнама вулгарис, и њиховом клиничком сликом и патогенезом. У прилог овог размишљања, велики француски дерматолог Jean-Louis Alibert (1768 - 1837) навео је обдукцијску студију његовог колеге Alphonse Devergie (1798 – 1879) из болнице Сент Луис у Паризу. Овај дерматолог је изнео податке о патолошким променама код пацијената са „гутатном розацеом“ и то да код розацее патогенетски процес захвата себацеалне жлезде. Jean-Louis Alibert је проучавајући болест, розацеу сврстао у групу дерматоза са патолошким промена у лојним жлездама (која укључује и акне вулгарис).
Почетком 20. века, Radcliff-Crocker (1845 – 1909) и неки други енглески дерматолози изнели су став да је појам „ацне росацеа“, за розацеу неприкладан, на основу чињеници:
„да црвенило код розацее није последица инфламације пилосебацеалних жлезда или њихових фоликула, већ највероватније абнормалне дилатације крвних судова лица. На основу овог става они су препоручили да се префикс „ацне“ изостави и да се ово стање означава једноставно само као „росацеа“, како би се недвосмислено означило да је овај поремећај у сваком случају другачији у односу на акне вулгарис.”
У том смислу они су вероватно препознали и подтипове које ми сада познајемо као еритемотелангиектатичну розацеу (ЕТТР), очну розацеу и неке друге форма, као и чињеницу да се многи пацијенти са розацеом жале на интолеранцију на топлоту и имају тенденцију ка флушингу.[8]
Radcliff-Crocker и његове колеге сматрали су да розацеа настаје због хиперреактивности крвних судова што се манифестује флусхингом. Заправо мислили су да је понављајућа дилатација крвних судова лица у почетку праћена констрикцијом, а да касније долази до трајног проширења крвних судова са последичном хроничном конгестијом (телангиектазије). Они су пошли од претпоставке да се процес шири и на зидове крвних судова што успорава протоком крви и да тако течност доспева у периваскуларно ткиво дерма. Тако доспела течност изазива реактивну инфламацију у кожи око крвних судова, што доводи до лезија код папулопустуларне розацее (ППР).[9] Износећи овај став, они су заправо сматрали да је стање хроничне конгестије (ПР) заправо и „задњи стадијум розацее“.
Епидемиологија[уреди | уреди извор]
- Морбидитет
Прецизни подаци о учесталости розацее нису доступни, а по неким проценама јавља се у око 10% светске популације. Већа је вероватноћа јављања болести код европљана, као и код људи светлије пути.[10][11][12]
Студије показују да се у већем броју случајева јавља код особа које пате од мигрене, као и код људи који имају А + крвну групу. Иако болест сличи неким заразним болестима коже, ради се о незаразном обољењу које није контагиозно.[10]
- Географске разлике
Розацеа је често стање коже које несразмерно више погађа особе европског и келтског порекла. Студије спроведене у Шведској откриле су инциденцу болести од 1 у 10 радника средње класе. Грануломатозни облик болести чешће се јавља код особа азијског или афричког порекла.[10]
- Полне разлике
Розацеа подједнако погађа оба пола, мада се код жена (старости 40—50 година) болест чешће јавља, она је са блажим симптомима него код мушкараца, вероватно што се лекару жене јављају у раним фазама болести.[10]
Етиопатогенеза[уреди | уреди извор]
Росацеа је хронична кожна болест неинфективне природе, која углавном погађа одрасле пацијенте. Запаљен процес кда се први пут јави, наставља постепеним повећањем симптома — честим црвенилом коже, телангиектазијом (упорним дилатирањем малих крвних судова), упорним еритемом, формирањем папула, пустула, а у ретким случајевима и чворића.[13]
До данас, науци није позната етиологија ризацеа, иако постоји ного теорија о његовом пореклу. Према неким истраживањима, главну улогу у развоју патолошког процеса игра васкуларне патологије, поремећаји у дигестивном тракту, ендокрини фактори, имунолошки и психосоматски поремећаји. Међутим, код појединих особа постоји и генетска предиспозиција за појаву розацеа.[9]
Фактори ризика[уреди | уреди извор]
Фактори ризика који имају утицај на појаву розацеа, могу се поделити у две главне групе; егзогене и ендогене:
| Фактори ризика | Врсте фактора и начини дејства |
|---|---|
| Егзогени фактори |
|
| Ендогени фактори |
|
Клиничка слика[уреди | уреди извор]
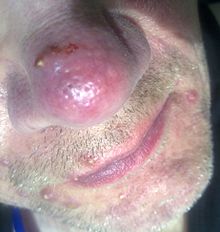

Клиничка слика розацее је обично симетрично дистрибуирана на лицу и нарочито изражена, а јавља се по овом редсоследу — на проминентним деловима образа, браде, чела, носа и на врату. Међутим није ретко да су једна или две регије поштеђене.
Главни физикални знаци по реду важности су:[14]
- Еритем
- Телангиектазије
- Папуле
- Едем
- Пустуле
Перзистирајући еритем и телангиектазије су два најтипичнија симптома и трају између акутних епизода инфламације. Обично су ограничени на предео образа, носа, браду и чело, а ретко се могу јавити на читавој површини лица. Црвенило код розацее може се поделити на:
- само црвенило;
- црвенило са телеангиектазијама,
- црвенило са отоком,
- црвенило са упаљеним папулама или чворићима.
Овакава клиничка подела је од велике терапеутске важности за диференцијацију перилезионалног црвенила запањењских лезија, од дифузног црвенила лица.[15]
Локализација промена[уреди | уреди извор]

- Централни делови лица
- нос
- чело
- образи
- обрве
- Остали делови тела
Ове локализације су ређе и могу бити постављене:
- ретроаурикуларно
- предео деколтеа
- врат
- леђа
- поглавина
- Изоловане локализације
- Најчешћа изолована локализација је на једном образу и челу.
- Запажена је и лолализација розацее на алопетичним регијама код мушкараца, највероватније због повезаности са излагањем сунцу.
Дијагноза[уреди | уреди извор]
Дијагноза розацее заснива се на историји болест, клиничкој слици болести и морфолошком индекс. При томе треба имати на уму да типична локација патолошког процеса код розацее представља површина лица (нос, брада, образа и чела). Код жена ова патологија се развија четири пута чешће него код мушкараца, а скоро 90% пацијената са розацеом пате од кожних и гастроинтестиналних обољења (најчешће хроничног гастритиса).

Тренутно, се од тестова у дијагнози розацее користи дигитална видео дерматоскопију, која омогућава детаљно проучавање елемената осипа под објективом микроскопа. Међутим, потребно је извршити и обавезно испитивање присуства поткожног демодек-а.
Да би се искључила стафилококна инфекција, обавезно се утврђивање који су микроби присутни на кожи, и одређује њихов број и осетљивост на антибиотике.
Диференцијална дијагноза[уреди | уреди извор]
Диференцијална дијагноза у великој мери зависи од облика розацеа, па тако:
- Еритематотелангиектатска розацеа (ЕТР) — може да подсећа на себороични дерматитис, лупус еритематозу и друге фотодерматозе.
- Карциноидни синдром и инсуфицијенција митралне валвуле — могу бити праћени еритемом и телангиектазијама.
- Акнеиформни облик розацее — може симулирати акне, бромодерму и јододерму, периорални дерматитис и пустуларни фоликулитис.
- Акне агмината — се не могу разликовати од лупуса вулгарис и кожне саркоидозе.
Поред наведеног, примарно диференцијално дијагностички треба имати у виду ове болести:
- Акутне компликације саркоидозе
- Акутни кожани лупус еритематозус
- Периорални дерматитис
- Себореични дерматитис
- Туберкуларни сифилидом
- Фотодерматоза,
- Фоликулитисом
- Гљивични микозом.
Терапија[уреди | уреди извор]

Класична терапија розацее заснива се на примен антибактеријских лекова из групе макролида, спољних средстава и метронидазола. Током погоршања, прописују се додатна терапија антихистаминицима.[16]
Болесници са тежим облицима розацее могу се лечити синтетичким ретиноидима, које утичу на процесе кератинизације и диференцијације лојних жлезда и епидермалних ћелија. Као локални третман, и као успешна средства, користе се хладни лосиони са антисептичким раствором, као и крема или пастa са антидемодецидним дејством.[17][18]
Значајно побољшање ефикасности лечења омогућено је коришћењем комбинованих терапијских метода — медикаментозни и физиотерапијских (електрофореза, криотерапија, дермабразија, електрокоагулација).[7]
Према мишљењу стручњака, ниско и високоенергетско ласерско зрачење је најефикаснији начин лечења розацее. Практично сви облици патолошког процеса третирају се помоћу нискоенергетског ласера, а у инфилтративно-продуктивној фази примењује се ласерска аблација, што укључује уклањање хипертрофичног ткива до нивоа лојних жлезда. Иако свака од техника и ласерски уређаји имају одређена ограничења и контраиндикације, ипак, у овом тренутку терапија ласером сматра се најбољим начином за лечење кожно-васкуларних патологија.[19][20]
Превенција[уреди | уреди извор]
Да би спречиле појаву или погоршање болести, пацијенти са предиспозицијом за развој патолошког процеса, неопходно је да стриктно поштују хигијенски третмана коже лица. Састав козметике не би требало да укључује алкохол, уља, ацетон и друге иританте. Забрањује се коришћење крема са хормонским суплементима, као и природних средстава и метода који изазивају вазодилатацију (медне маске, спазми тела итд.).[21]
Вода за умивање и купање требало би да буде топла, али не врела или веома хладна. За брисање коже лица потребно је користити веома мекан пешкир.
Како се не би изазвало погоршање патолошког процеса, неопходно је избегавати сунчеву светлост и борвак на јаком мразу. Ако то није могуће, пре изласка у природно окружење, лице треба заштитити од дејства мраза и УВ зрачења сунца применом посебних заштитних мера.
Галерија[уреди | уреди извор]
-
Стероидима узрокована болест
-
Лечење ласером
-
Микроскопски налаз биопсиом узетог узорка коже код розацее
Извори[уреди | уреди извор]
- ^ Sand, M; Sand, D; Thrandorf, C; Paech, V; Altmeyer, P; Bechara, FG (4. 6. 2010). „Cutaneous lesions of the nose.”. Head & Face Medicine. 6: 7. PMC 2903548
 . PMID 20525327. doi:10.1186/1746-160X-6-7
. PMID 20525327. doi:10.1186/1746-160X-6-7  .
.
- ^ а б в г д ђ е ж Tüzün Y, Wolf R, Kutlubay Z, Karakuş O, Engin B (фебруар 2014). „Rosacea and rhinophyma”. Clinics in Dermatology. 32 (1): 35—46. PMID 24314376. doi:10.1016/j.clindermatol.2013.05.024.
- ^ а б в г д „Questions and Answers about Rosacea”. www.niams.nih.gov (на језику: енглески). април 2016. Архивирано из оригинала 13. 5. 2017. г. Приступљено 5. 6. 2017.
- ^ Habif TP. Acne, rosacea, and related disorders. In: Habif TP, ed. Clinical Dermatology. 6th ed. St Louis, MO: Elsevier Saunders; 2016:chap 7.
- ^ Korman NJ. Macular, papular, vesiculobullous, and pustular diseases. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 439.
- ^ Van Zuuren, E. J.; Fedorowicz, Z.; Carter, B.; Van Der Linden, M. M.; Charland, L. (2015). „Interventions for rosacea”. The Cochrane Database of Systematic Reviews. 2015 (4): CD003262. PMC 6481562
 . PMID 25919144. doi:10.1002/14651858.CD003262.pub5.
. PMID 25919144. doi:10.1002/14651858.CD003262.pub5.
- ^ а б Baldwin, H. E. (2007). „Systemic therapy for rosacea”. Skin Therapy Lett. 12 (2): 1—5. PMID 17393050.
- ^ Greaves MW, Burova E. Flushing: causes, investigation and clinical consequences. J Eur Acad Dermatol Venereol. 1997. 8:91-100.
- ^ а б Laquer, V.; Hoang, V.; Nguyen, A.; Kelly, K. M. (децембар 2009). „Angiogenesis in cutaneous disease: part II”. J Am Acad Dermatol. 61 (6): 945—58. PMID 19925925. S2CID 38322611. doi:10.1016/j.jaad.2009.05.053.
- ^ а б в г Berg M, Lidén S: An epidemiological study of rosacea. Acta Derm Venereol 1989, 69:419-23.
- ^ Schaefer I, Rustenbach SJ, Zimmer L, Augustin M: Prevalence of skin diseases in a cohort of 48,665 employees in Germany. Dermatology (Basel) 2008, 217:169-72.
- ^ 3. Abram K, Silm H, Oona M: Prevalence of rosacea in an Estonian working population using a standard classification. Acta Derm Venereol 2010, 90:269-73
- ^ Crawford, G. H.; Pelle, M. T.; James, W. D. (септембар 2004). „Etiology, pathogenesis, and subtype classification”. J Am Acad Dermatol. 51 (3): 327—41. PMID 15337973. doi:10.1016/j.jaad.2004.03.030.
- ^ Tomas B. Fitzpatrick, Gerd Plewig: Rozacea. Fitzpatrickova dermatologija 2003, Sjedinjene Američke Države. 64:725-735.
- ^ Powell, F. C. (2005-02-24). „Rosacea”. New England Journal of Medicine. 352 (8): 793—803. PMID 15728812. doi:10.1056/NEJMcp042829..
- ^ Brown, M.; Hernández-Martín, A.; Clement, A.; Colmenero, I.; Torrelo, A. (јануар 2014). „Severe demodexfolliculorum-associated oculocutaneous rosacea in a girl successfully treated with ivermectin”. JAMA Dermatol. 150 (1): 61—3. PMID 24284904. doi:10.1001/jamadermatol.2013.7688..
- ^ Ceilley RI. Advances in the topical treatment of acne and rosacea. J Drugs Dermatol. 2004 Sep-Oct. 3(5 Suppl):S12-22.
- ^ Ertl, G. A.; Levine, N.; Kligman, A. M. (март 1994). „A comparison of the efficacy of topical tretinoin and low-dose oral isotretinoin in rosacea”. Arch Dermatol. 130 (3): 319—24. PMID 8129410. doi:10.1001/archderm.1994.01690030051008..
- ^ Lonne-Rahm, S.; Nordlind, K.; Edström, D. W.; Ros, A. M.; Berg, M. (новембар 2004). „Laser treatment of rosacea: a pathoetiological study”. Arch Dermatol. 140 (11): 1345—9. PMID 15545543. doi:10.1001/archderm.140.11.1345..
- ^ van Zuuren EJ, Kramer S, Carter B, Graber MA, Fedorowicz Z. Interventions for rosacea. Cochrane Database Syst Rev. 2011 Mar 16. 3:CD003262.
- ^ [Guideline] Hampton PJ, Berth-Jones J, Duarte Williamson CE, Hay R, Leslie TA, Porter I, et al. British Association of Dermatologists guidelines for the management of people with rosacea 2021. Br J Dermatol. 2021 May 15.
Литература[уреди | уреди извор]
- Two AM, Wu W, Gallo RL, Hata TR. Rosacea: part I. „Introduction, categorization, histology, pathogenesis, and risk factors”. J Am Acad Dermatol. 72 (5): 749—58. мај 2015.; quiz 759-60.
- Two AM, Wu W, Gallo RL, Hata TR. Rosacea: part II. „Topical and systemic therapies in the treatment of rosacea”. J Am Acad Dermatol. 72 (5): 761—70. мај 2015.; quiz 771-2.
- Gallo, R. L.; Granstein, R. D.; Kang, S.; Mannis, M.; Steinhoff, M.; Tan, J.; Thiboutot, D. (јануар 2018). „Standard classification and pathophysiology of rosacea: The 2017 update by the National Rosacea Society Expert Committee”. J Am Acad Dermatol. 78 (1): 148—155. PMID 29089180. S2CID 24718825. doi:10.1016/j.jaad.2017.08.037..
- Higgins E, du Vivier A. Alcohol intake and other skin disorders. Clin Dermatol. 1999 Jul-Aug. . 17 (4): 437—41. Недостаје или је празан параметар
|title=(помоћ). - Bamford, J. T.; Gessert, C. E.; Renier, C. M. (новембар 2004). „Measurement of the severity of rosacea”. J Am Acad Dermatol. 51 (5): 697—703. PMID 15523346. doi:10.1016/j.jaad.2004.04.013..
- Crawford, G. H.; Pelle, M. T.; James, W. D. (септембар 2004). „Etiology, pathogenesis, and subtype classification”. J Am Acad Dermatol. 51 (3): 327—41. PMID 15337973. doi:10.1016/j.jaad.2004.03.030.
- Dahl MV. Rosacea subtypes: a treatment algorithm. Cutis. 2004 Sep. 74(3 Suppl):21-7, 32-4. [Medline].
- Bonnar, E.; Eustace, P.; Powell, F. C. (март 1993). „The Demodex mite population in rosacea”. J Am Acad Dermatol. 28 (3): 443—8. PMID 8445060. doi:10.1016/0190-9622(93)70065-2..
- Tisma, V. S.; Basta-Juzbasic, A.; Jaganjac, M.; Brcic, L.; Dobric, I.; Lipozencic, J.; Tatzber, F.; Zarkovic, N.; Poljak-Blazi, M. (фебруар 2009). „Oxidative stress and ferritin expression in the skin of patients with rosacea”. J Am Acad Dermatol. 60 (2): 270—6. PMID 19028405. doi:10.1016/j.jaad.2008.10.014..
- Jones DA. Rosacea, reactive oxygen species, and azelaic acid. „J Clin Aesthetic Derm”. Jan. 2 (1): 26—30. 2009..
- Cuevas, P.; Arrazola, J. M. (2005-10-18). „Therapeutic response of rosacea to dobesilate”. Eur J Med Res. 10 (10): 454—6. PMID 16287608..
- Schauber, J.; Gallo, R. L. (август 2008). „Antimicrobial peptides and the skin immune defense system”. J Allergy Clin Immunol. 122 (2): 261—6. PMC 2639779
 . PMID 18439663. doi:10.1016/j.jaci.2008.03.027..
. PMID 18439663. doi:10.1016/j.jaci.2008.03.027.. - Aloi, F.; Tomasini, C.; Soro, E.; Pippione, M. (март 2000). „The clinicopathologic spectrum of rhinophyma”. J Am Acad Dermatol. 42 (3): 468—72. PMID 10688718. doi:10.1016/S0190-9622(00)90220-2..
- Gupta, A. K.; Chaudhry, M. M. (мај 2005). „Rosacea and its management: an overview”. J Eur Acad Dermatol Venereol. 19 (3): 273—85. PMID 15857452. S2CID 25065245. doi:10.1111/j.1468-3083.2005.01216.x..
- Fowler Jr, J.; Jackson, M.; Moore, A.; Jarratt, M.; Jones, T.; Meadows, K.; Steinhoff, M.; Rudisill, D.; Leoni, M. (2013-06-01). „Efficacy and safety of once-daily topical brimonidine tartrate gel 0.5% for the treatment of moderate to severe facial erythema of rosacea: Results of two randomized, double-blind, and vehicle-controlled pivotal studies”. J Drugs Dermatol. 12 (6): 650—6. PMID 23839181..
- Stein, L.; Kircik, L.; Fowler, J.; Tan, J.; Draelos, Z.; Fleischer, A.; Appell, M.; Steinhoff, M.; Lynde, C.; Liu, H.; Jacovella, J. (март 2014). „Efficacy and safety of ivermectin 1% cream in treatment of papulopustular rosacea: Results of two randomized, double-blind, vehicle-controlled pivotal studies”. J Drugs Dermatol. 13 (3): 316—23. PMID 24595578..
- Allen, K. J.; Davis, C. L.; Billings, S. D.; Mousdicas, N. (август 2007). „Recalcitrant papulopustular rosacea in an immunocompetent patient responding to combination therapy with oral ivermectin and topical permethrin”. Cutis. 80 (2): 149—51. PMID 17944176..
- Forstinger C, Kittler H, Binder M. Treatment of rosacea-like demodicidosis with oral ivermectin and topical permethrin cream. J Am Acad Dermatol. 1999 Nov. 41(5 Pt 1):775-7.
- Karincaoglu, Y.; Bayram, N.; Aycan, O.; Esrefoglu, M. (август 2004). „The clinical importance of demodex folliculorum presenting with nonspecific facial signs and symptoms”. J Dermatol. 31 (8): 618—26. PMID 15492434. S2CID 23437651. doi:10.1111/j.1346-8138.2004.tb00567.x..
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |



