Хронична мијелоидна леукемија
| Хронична мијелоидна леукемија | |
|---|---|
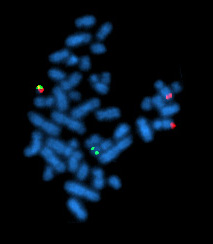 | |
| Филаделфија хромозом приказан користећи FISH методом. | |
| Класификација и спољашњи ресурси | |
| Специјалност | Онкологија |
| MKB-10 | C92.1 |
| MKB-9-CM | 205.1 |
| MKB-O | M9875/3 |
| DiseasesDB | 2659 |
| MedlinePlus | 000570 |
| eMedicine | med/371 |
| MeSH | D015464 |
Hronična mijeloidna leukemija (HML) је ретка мијелопролифератива болест која је последица продукције абнормалних (канцерозних) ћелија мијелоидне лозе. Болест има хроничан ток у односу на акутне леукемије, што значи да има спорију прогресију, и већином се јавља код старијих људи, мада се може јавити код особа свих узраста.[1] У већој мери захвата мушкарце.
Узрок настанка[уреди | уреди извор]

Као и код многих других болести, није у потпуности познато зашто долази до настанка ХМЛ, међутим, физиолози су идентификовали механизам њеног појављивања. ХМЛ настаје као последица хромозомске абнормалности, будући да се код око 90% оболелих јавља такозвани Филаделфија хромозом (по граду у којем је 1960. године идентификован). Филаделфија хромозом представља реципрочну хромозомску транслокацију, односно размену генских сегмената између два хромозома, услед чега се формирају два нова деривата хромозома. Код ХМЛ долази до ломова, тј. одвајања сегмената на дугим (q) крацима хромозомима 9 и 22. Затим долази до замене места између сегмената: сегмент одвојен са хромозома 9 прелази на хромозом 22, а сегмент 22. хромозома спаја се са 9. хромозомом. На тај начин настају неприродно дугачак хромозом 9 и неприродно кратак хромозом 22. Тако измењен хромозом 22 назива се Филаделфија хромозом.
Одвојени сегмент хромозома 9, на којем се налази ген ABL1, спаја се са хромозомом 22 на месту где је лоциран BCR ген, те фузијом ова два гена настаје нови ген, назван BCR-ABL. Ген кодира протеин назван BCR-ABL протеин који је константно активан. Овај протеин делује на друге протеине који контролишу ћелијски циклус и тако убрзава деобу ћелија. Он доводи и до инхибиције поправљања ДНК материјала, што чини ћелију подложнијом даљим мутацијама и абнормалностима. Овај ген узрокује и прекомерну активност тирозинске киназе, која је, у нормалним околностима, део природне ћелијске комуникације, али у овом случају доводи до патолошке, прекомерне и нерегулисане пролиферације мијелоцитних ћелија.
Коштана срж и различита лимфоидна ткива производе крвне ћелије: црвена крвна зрнца (еритроците), бела крвна зрнца (леукоците) и крвне плочице (тромбоците). Основна улога леукоцита је да се брзо транспортују у део организма где је дошло до инфекције и упале, обезбеђујући снажан и брз одговор против инфективног агенса. Постоје две лозе леукоцита: лимфоцити и мијелоцити. Леукоцити лимфоцитне лозе настају од једне ћелије која се зове лимфобласт, док леукоцити мијелоцитне лозе настају од ћелије која се зове мијелобласт. Од мијелобласта настају моноцити, мегакариоцити и полиморфонуклеарне ћелије: неутрофили, еозинофили и базофили, које се због свог гранулираног облика називају и гранулоцити. Да би у потпуности сазрела, ћелија пролази кроз неколико фаза, а прекомерна активност тирозинске киназе узрокује претерану продукцију ћелија и њихово непотпуно сазревање, што доводи до накупљања великог броја нефункционалних ћелија у крви. ХМЛ захвата гранулоцитне леукоците, па се често назива и хронична гранулоцитна леукемија, а болест која ремети стварање моноцита зове се, у зависности од тока, акутна или хронична моноцитна леукемија. Верује се да ова хромозомска абнормалност није наследна, тј. да настаје после рођења, као последица деловања спољашњих фактора, пре свега јонизујућег зрачења[2], за које је доказано да изазива леукемију и друге малигне неоплазије.
Симптоми болести[уреди | уреди извор]
Као и друге малигне болести, ХМЛ боље реагује на терапију када се са њом започне у раним фазама болести. Међутим, с обзиром на то да болест има хроничан ток, она у раној фази не даје никакве или даје опште, врло неодређене симптоме који често не изазивају сумњу на озбиљну болест. Симптоми који се могу јавити су[1][3]:
- увећана слезина и болови у левој горњој страни стомака,
- лако крварење,
- осећај умора,
- повишена температура,
- инфекције,
- губитак на тежини,
- губитак апетита,
- бледа кожа,
- појачано знојење током ноћи.
Дијагноза[уреди | уреди извор]
Присуство Филаделфија хромозома одређује се флуоресцентном in situ хибридизацијом (FISH) или ланчаном реакцијом полимеразе (PCR), али присуство овог хромозома није јединствено за ХМЛ, јер се он, у ређим случајевима, јавља и код других облика леукемија. Такође, Филаделфија хромозом није присутан код свих оболелих од ХМЛ, већ се јавља код око 90% пацијената. Поједина истраживања указују на то да и код њих постоји транслокација 9;22, али да се не може детектовати због различитих разлога. Узорак за кариотипизацију се добија биопсијом косне сржи. Такође, комплетна крвна слика је обично индикатор постојања болести. Тада се обично налази повишен број гранулоцита.
Терапија[уреди | уреди извор]
Хронична мијелоидна леукемија има три фазе: прва је хронична фаза, која може трајати годинама и често не даје индикативне симптоме. Без терапије, она прелази у фазу акцелерације, која означава напредак болести и прелазак у бластну кризу, у којој се болест понаша као акутна леукемија, брзо напредује и доводи до смртног исхода.
До пре неколико година, ХМЛ се сматрала неизлечивом болешћу, терапија је махом била палијативна, а једина процедура која је могла довести до излечења била је трансплантација матичне ћелије хематопоезе (трансплантација косне сржи). Међутим, ово је комплексна медицинска процедура која захтева адекватно опремљене установе и високоспецијализовано особље. Она подразумева претходно подвргавање пацијента великим дозама цититоксичних лекова или јонизујућем зрачењу, како би се уништила болесна коштана срж која продукује абнормалне ћелије. Процедура је сама по себи врло ризична, најпре због тога што оставља пацијента без косне сржи, природног генератора имунског система, па је он подложан многим, чак и најбаналнијим инфективним агенсима, који су најчешће фатални по њега. Затим се пацијенту пресађује здрава коштана срж узета од компатибилног даваоца, какав се прилично тешко налази. У пракси, не долази ни до каквог пресађивања и драстичног оперативног захвата, већ сакупљену косну срж пацијент прима интравенски. Када пацијент прими здраву косну срж, често долази до интензивне имунолошке реакције, када пресађена коштана срж препозна свог новог домаћина као странца и активира јак и потенцијално смртоносан имунолошки одговор. Ово стање се назива болест калема против домаћина (енгл. graft-versus-host disease). Због тога се пацијенти после пресађивања третирају јаким имуносупресивним лековима, који, са друге стране, узимају свој данак.
У САД је 2001. године одобрено коришћење новог лека, иматиниб мезилата, који је добио назив гливек. Овај лек инхибира деловање BCR-ABL тирозинске киназе и спречава даље дељење абнормалних ћелија. Гливек спада у тзв. циљне лекове, што значи да је његов ефекат на организам далеко повољнији у односу на класичну хемотерапију, па не изазива толико драматичне симптоме (лек није цитостатик, не убија малигне па тако ни здраве ћелије, већ делује онемогућавајући механизме који доводе до болести). Доказао се више него успешним у лечењу ХМЛ, као и неколико других малигних обољења, па је својевремено био прозван чудесним леком. Константну препреку његове примене представља врло висока цена, као појава пропагације BCR-ABL мутаната отпорних на иматиниб, услед вештачки (гливеком) изазваног селективног притиска. Фармацеутска индустрија ради на развоју и увођењу комплементарних лекова који ефикасно инхибирају најзаступљеније мутанте.[4][5] Гливек је регистрован и употребљава се и у Србији.
Литература[уреди | уреди извор]
- ^ а б Фадерл С, Талпаз M, Естров З, Кантарјиан ХМ (1999). „Цхрониц мyелогеноус леукемиа: биологy анд тхерапy”. Анналс оф Интернал Медицине. 131 (3): 207—219. ПМИД 10428738.
- ^ Молонеy WЦ (1987). „Радиогениц леукемиа ревиситед”. Блоод. 70 (4): 905—908. ПМИД 3477299.
- ^ Теффери А (2006). „Цлассифицатион, диагносис анд манагемент оф мyелопролиферативе дисордерс ин тхе ЈАК2В617Ф ера”. Хематологy Ам Соц Хематол Едуц Програм. 2006: 240—245. ПМИД 17124067. дои:10.1182/асхедуцатион-2006.1.240.
- ^ Јаббоур Е, Цортес ЈЕ, Гилес ФЈ, О'Бриен С, Кантарјиан ХМ (2007). „Цуррент анд емергинг треатмент оптионс ин цхрониц мyелоид леукемиа”. Цанцер. 109 (11): 2171—2181. ПМИД 17431887. дои:10.1002/цнцр.22661.
- ^ Кимура С, Асхихара Е, Маекаwа Т (2006). „Неw тyросине кинасе инхибиторс ин тхе треатмент оф цхрониц мyелоид леукемиа”. Цуррент Пхармацеутицал Биотецхнологy. 7 (5): 371—379. ПМИД 17076652. дои:10.2174/138920106778521532.
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
