Sindrom produženog QT intervala
| Sindrom produženog QT intervala | |
|---|---|
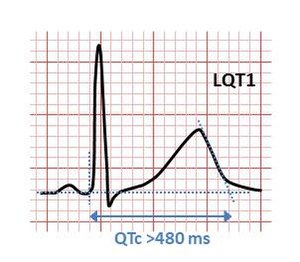 | |
| EKG pokazuje tipičan obrazac QT intervala kod naslednog sindroma Long KT (LKT1). KT interval je > 480 ms i smatra se neobično dugim. | |
| Specijalnosti | kardiologija |
| Simptomi | sinkopa, gubitak sluha, napadi |
| Komplikacije | Iznenadna srčana smrt |
| Uzroci | Genetika, određeni lekovi, nizak kalijum u krvi, nizak kalcijum u krvi, srčana insuficijencija |
| Faktori rizika | Porodična istorija iznenadne smrti |
| Dijagnostički metod | Elektrokardiogram (EKG), klinički nalazi, genetsko testiranje |
| Slična oboljenja | Brugada sindrom, aritmogena displazija desne komore |
| Lečenje | Izbegavanje napornih vežbi, uzimanje dovoljne količine kalijuma, beta blokatora ,implantacija srčanog defibrilatora |
| Frekvencija | ≈ 1 na 7.000 |
| Smrtnost | ≈3.500 godišnje (SAD) |
Sindrom produženog QT intervala ili QT sindrom (akronim LQTS, od engl. reči Long QT sindrom) je retka bolest koja kod osoba sa inače zdravim srcem može biti uzrok iznenadne srčane smrti. Sklonost sinkopama i iznenadnoj smrti pripisuje se pojavi ventrikularnih aritmija, posebno ventrikularnih tahikardija tipa "torsades de pointes" nastalih u fazi kasne afterdepolarizacije. Važno je naglasiti i da je korigovani Q-T interval EKG-a duži od 0,44 s.
Bolest može biti je nasledna (urođena) ili stečena (uglavnom kao rezultat neželjene reakcije na lek). Najpoznatiji urođeni sindromi dugog QT intervala su Romano-Wardov sindrom ili autosomno dominantni oblik (sinonim: sindrom pseudohipokalemije) i Jervell i Lange-Nielsen sindrom (autosomno recesivni oblik).
Kliničku sliku sindroma produženog QT intervala karakteriđe lupanje srca (tahikardija ), često u obliku torsades de pointes tahikardije opasne po život. Ove aritmije mogu dovesti do vrtoglavice, naglog gubitka svesti (sinkope) i srčanog zastoja zbog ventrikularne fibrilacije. I tahikardija i sinkopa javljaju se tokom fizičkog napora ili u stresnim situacijama.
U simptomatskih bolesnika prognoza je loša bez adekvatne terapije. Danas se gotovo svim pacijentima može ponuditi adekvatna terapija.
Mnogi pacijenti sa ovim sindromom do kraja života mogu biti asimptomatski, odnosno da ne pate od bilo kakvih simptoma.
Istorija[уреди | уреди извор]
Ovaj sindrom prvi su opisali Jervell i Lange-Nielsen 1957. godine kao udruženost:
- simptoma sinkope ili iznenadne smrti,
- produženja Q-T intervala u EKG,
- kongenitalne nervne nagluvosti,
- nasleđivanje autosomno recesivnog tipa.[1]
Godine 1963. Romano a 1964. godine i Ward opisali su sličan sindrom u kome je sluh bio normalan a tip nasleđivanja uglavnom autosomno dominantan.[2]
Etiopatogeneza[уреди | уреди извор]

Sklonost sinkopama i iznenadnoj smrti u ovom sindromu pripisuje se pojavi ventrikularnih aritmija, posebno ventrikularnih tahikardija tipa "torsades de pointes" nastala u fazi kasne afterdepolarizacije. Važno je napomenuti da je korigovani Q-T interval EKG-a duži od 0,44 s.
Sindrom dugog QT uzrokovan je neznatnim odstupanjima u procesu prenosa električnog signala u ćelijama srčanog mišića (miokarda ). Ovo je neka vrsta odgožene repolarizacije miokarda, koja se manifestuje uglavnom kroz produženje platoa faze 2 akcionog potencijala. Tokom ovog vremena koje iznosi oko 300-400 milisekundi, ranije se često nazivalo ranjivom fazom, nepravilne postdepolarizacije mogu ponovo pokrenuti akcioni potencijal, što može izazvati dugotrajnije aritmije („ pokrenuta aktivnost").
Kod urođenih oblikaa produženog QT sindroma, produženje platoa je uzrokovana abnormalnim svojstva jonskih kanala, bilo u obliku smanjenja transporta ("gubitak funkcije" kalijum jonskih kanal u LQTS1 i LQTS2) ili povećan kapacitet transporta ("dobitak funkcije." natrijum jonskih kanala u LQTS3). [2]
Kod stečenog dugog QT sindroma, to se prvenstveno pripisuje inhibiciji brze komponente struje kalijumovih jona IKr.
Genetika[уреди | уреди извор]
Zadnjih godina su molekularnogenetičkim istraživanjima pronađeni genski markeri: na kratkom kraku hromozoma 11 (za tip LQT!), hromozoma 7 (LQT2), 3 (LQT3) i 4, koji su odgovornim za bolest.[3] Gen za LQT1 je KvLQT1 i odgovoran je za sindrom koji su opisali Jervell i Lange-Nielsen (JLN). Poremećaj se sastoji u usporenju izlaska kalijuma iz ćelija u fazi repolarizacije kardijalnih miocita, što produžuje trajanje akcionog potencijala i Q-T intervala. Promena gena SCN5A na kratkom kraku hromozoma 3 dovodi do LQT3 i ima efekat na natrijumove kanale.
Promena gena na drugom kraku hromozoma 7 dovodi do LQT2 sa delovanjem na kalijumove kanale.
| Sindrom | Lokacija gena | Gen | Nasleđivanje | Učestalost |
|---|---|---|---|---|
| LQTS1 | 11p15.5 | KvLQT1 (KCNQ1) | dominantno | 40-55% |
| LQTS2 | 7q35-36 | HERG (KCNH2) | dominantno | 35-45% |
| LQTS3 | 3p21-24 | SCN5a (hNaV1.5) | dominantno | |
| LQTS4 | 4q25-27 | ANKB | dominantno | sehr selten |
| LQTS5 | 21q22.1–22.2 | MinK (KCNE1) | dominantno | |
| LQTS6 | 21q22.1–22.2 | MiRP1 (KCNE2) | dominantno | |
| LQTS7 | 21q22.1–22.2 | Kir2.1 (KCNJ2) | dominantno | |
| QTS sa prekidima | ? | HERG? | ? | |
| JLN1 | 11p15.5 | KvLQT1 (KCNQ1) | recesivno | ca. 6,3% |
| JLN2 | 21q22.1–22.2 | MinK (KCNE1) | recesivno | ca. 0,7% |
Pojave sindroma vezuju se za prisustvo određenog genotipa i provokativnih faktora za nastanak ventrikularne tahikardije: kod 66% pacijenata sa LQT1 — a to su napor ili emocionalni stres, a kod LQT3 u istom procentu, bradikardija u snu ili mirovanju.
Dijagnoza[уреди | уреди извор]

- EKG
QT vreme izmereno u milisekundama (ms) samo po sebi nije previše značajno, jer se može biti izmenjeno u zavisnosti od starosti i pola. Da bi se moglo pouzdano utvrditi abnormalno dug QT interval i da bi se mogli međusobno značajno upoređivati (različita QT vremena), potrebna je računska korekcija izmerenog QT intervala. Za tu namenu najčešće se koristi Bazettova formula:[4]
,
u kojoj je QT trajanje u ms i RR intervalom u sekundama. Za brzine otkucaja srca iznad 100 u minuti, Bazettova formula korekcije dovodi do prekomerne korekcije, a za otkucaje srca ispod 60 u minuti do nedovoljne korekcije.
Zato se kod frekvencija iznad 80 u minuti, koristi se sve češće formula Fridericia,[5] koja daje tačnije rezultate:
,
Pri čemu se QT interval takođe izražava u ms i RR interval u sekundama.
Kako je u naučne svrhe potrebna tačnija korekcija QT intervala, koja uzima u obzir i pol i starost pacijenta, za tu namenu koristi se sledeća formula:
- Za muškarce:
- Za žene:
Terapija[уреди | уреди извор]
U terapiji za sindrom J-LN (LQT1) najbolje su se pokazali:
- blokatori beta adrenergičkih receptora,
- zabrana telesnih aktivnosti, posebno aktivnog sporta,
- naglo uranjanje glave u vodu.[6]
Za pacijente sa LQT3 najpogodniji su blokator natrijumovih kanala meksiletin i zabrana telesnih aktivnosti. Ovaj oblik je ujedno i najmaligniji.
Kod HERG mutacije (LQT2) potrebno je oralno nadoknaditi kalijum.
Prognoza[уреди | уреди извор]
Stopa smrtnosti kod ovih pacijenata je oko 1,3% godišnje.[3] I dok oko 20% bolesnika umre godinu dana nakon pojave prve sinkope, njih preko 50% umire nakon 15 godina.
Hirurška ablacija levog ganglion stelatuma je dubiozna. Najčešće ovi pacijenti završe sa ugrađenim elektrostimulatorom srca ili pajsmejker/kardiverter/defibrilatorom (PCD).[7]
Vidi još[уреди | уреди извор]
Izvori[уреди | уреди извор]
- ^ Zeigler VL, Gillette PC, Crawford FA Jr et al. New approaches to treatment of incessant ventricular tachycardia in hte very young. JACC 1990; 16: 681-5.
- ^ Dessertenne F. La tachycardie ventriculaire à deux foyers opposes variables. Arch Mal Coeur 1966; 59: 263-72.
- ^ а б Schwartz PJ. The long QT syndrome. In: Camm JA, ed. Clinical approaches to tachyarrhythmias. Armonk, NY: Futura Publishing Co, Inc, 1997.
- ^ H. C. Bazett: An analysis of time relations of electrocardiograms. In: Heart. 1920; 7, S. 353–367
- ^ L. S. Fridericia: Die Systolendauer im Elektrokardiogramm bei normalen Menschen und bei Herzkranken. In: Acta Med Scand. 1920; 53, S. 469–486.
- ^ Jakl R, Krželj V, Žitko V. Srčane aritmije kao urgentna stanja. Pedijatr Croat 1993; 37 (Suppl. 1): 43.
- ^ . Fromer M, Kappenberger L. Implantable cardioverter-defibrillators. In Peterson KL Nicod P. Cardiac Catheterisation. Phhyladelphia:WB Saunders Co, 1997; 603-11.
Literatura[уреди | уреди извор]
- Congenital deaf-mutism, prolonged QT interval, syncopal attacks and sudden death. LEVINE SA, WOODWORTH CR. N Engl J Med. 1958 Aug 28;259(9):412-7. . doi:10.1056/NEJM195808282590902. Недостаје или је празан параметар
|title=(помоћ). - Jervell, Lange-Nielsen syndrome (deaf-mutism and seve heart trouble with syncopal manifestations). Choussat A, Zebrowska A, Brousson R, Broustet P. Rev Laryngol Otol Rhinol (Bord). 1970 Jul-Aug;91(7):546-57.
- Heritable Q-T prolongation without congenital deafness (Romano-Ward syndrome). Csanády M, Kiss Z. Chest. 1973 Sep;64(3):359-62. . doi:10.1378/chest.64.3.359. Недостаје или је празан параметар
|title=(помоћ). - Sudden cardiac death in children. Klitzner TS. Circulation. 1990 Aug;82(2):629-32. . doi:10.1161/01.cir.82.2.629. Недостаје или је празан параметар
|title=(помоћ). - Sudden death in young athletes. Sternon J, Stoupel E. Rev Med Brux. 1990 May;11(5):156-61.
Spoljašnje veze[уреди | уреди извор]
![]() Mediji vezani za članak Sindrom produženog QT intervala na Vikimedijinoj ostavi
Mediji vezani za članak Sindrom produženog QT intervala na Vikimedijinoj ostavi
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |


![{\displaystyle QTc={QT{\textrm {-Zeit}} \over {\sqrt[{3}]{RR{\textrm {-Abstand}}}}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/d740b275343a06d395acc7488ceb523657fccc7c)
![{\displaystyle QTc{\textrm {[ms]}}=QT{\textrm {[ms]}}-(0{,}152\times {(RR{\textrm {[ms]}}-1000)})-(0{,}318\times {(Alter{\textrm {[a]}}-60)})}](https://wikimedia.org/api/rest_v1/media/math/render/svg/d809d6aad08f2912b021afc26e5a0753a2338797)
![{\displaystyle QTc{\textrm {[ms]}}=QT{\textrm {[ms]}}-(0{,}154\times {(RR{\textrm {[ms]}}-1000)})-(0{,}207\times {(Alter{\textrm {[a]}}-60)})-4{,}58}](https://wikimedia.org/api/rest_v1/media/math/render/svg/b3629ad8b9991082bbe0513c12b52b0b8dd9ff19)