Kavasakijeva bolest
| Kavasakijeva bolest | |
|---|---|
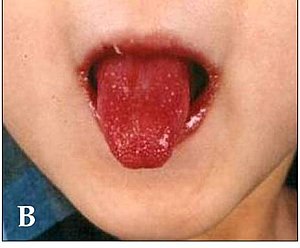 | |
| Dete sa karakterističnim promenama usana, i crvenim jezikom usled Kavasakijeve bolesti | |
| Klasifikacija i spoljašnji resursi | |
| Specijalnost | pedijatrija imunologija |
| Patient UK | Kavasakijeva bolest |
Kavasakijeva bolest relativno je retka autoimuna bolest koja se manifestuje zapaljenjem krvnih sudova ili vaskulitisom (lat. vasculitis) ili sistemskim nekrotizirajućim zapaljenjem zidova srednje velikih i malih krvnih sudova, udruženih sa promenama na sluzokoži i povećanjem limfnih čvorova.[1]
Bolest se uglavnom javlja kod dece ispod pet godina starosti.[2][3]
Nazivi[уреди | уреди извор]
Kavasakijeva bolest - Kavasakijev sindrom, sindrom limfnih čvorova - sindrom sa mukokutanim promenama i limfnim čvorovima.[4]
Istorija[уреди | уреди извор]
Kavasakijevu bolest prvi je opisao 1967 japanski pedijatar Tomisaku Kavasaki (Tomisaku Kawasaki, 1925), koji je u svom istraživanju izdvojio grupu dece sa temperaturom, ospom po koži, zapaljenjem vežnjače, enantemom, otokom ruku i stopala i uvećanim limfnim čvorovima na vratu.[1] Nekoliko godina kasnije, nastavkom istraživanja, kod istih bolesnika dokazane su komplikacije na srcu, kao što su aneurizme na srčanim artrerijama.[5][6]
Prvi opis Kavasakijeve bolesti objavljen je na engleskom jeziku 1974. godine. Melish je 1976. godine, opisao bolest kod česnaestoro dece na Havajima. Posle ovih otkrića Melish i Kavasaki, samostalno, razvili su istovetne dijagnostičke kriterijume, koji se i danas koriste za postavljanje dijagnoze klasične kliničke slike Kavasakijeve bolesti.[7][8]
Epidemiologija[уреди | уреди извор]
- Morbiditet/mortalitet
Bolest se čašće javlja kod osoba afro-azijskog porekla. Deca japanskog porekla imaju posebno visoku učestalost Kavasakijeve bolesti, ali se ona javlja i u svim delovima sveta.
U SAD bolest se javlja kod 3.000 do 5.000 slučajeva godišnje. Procenjuje se da јe prevalentcija bolesti u SAD: 10 na 100.000 dece ispod 5 godina i 44 dece na 100.000 aziјskog porekla.
Bez lečenja koronarne aneurizme arteriјa razvijaju se u 25% obolele dece.
Stopa smrtnosti јe oko 1%.
- Polne razlike
Muško : ženski odnos je oko 1,5 : 1.
- Starost
Osamdeset posto pacijenata su mlađi od 5 godina (najviše od 18 do 24 meseca starosti).
Slučajevi kod adolescenata, odraslih i starije dece su retki.
Etiologija[уреди | уреди извор]
Iako je uzrok bolesti nepoznata, infekcija patogenima i imunodeficijencija upućuju na epidemiološku i kliničku sliku bolesti koja se karakteriše nenormalnim imunološkim odgovorom na infekciju kod genetički predisponirane dece.[9]
Bolest se javlja tokom cele godine, ali najčešće u proleće i zimu. Ne postoje jasni dokazi (iako se sumnja na infektivnu etiologiju bolesti) da se ona u zajednicama širi sa osobe na osobu. Oko 2% bolesnika može imati recidive, koji se obično javljaju od jednog meseca do nekoliko godina od momenta prvih simptoma bolesti.
Patogeneza[уреди | уреди извор]
Uzrok bolesti nije poznat, ali se pretpostavlja da važnu ulogu u patogenezi imaju određene infekcije. Hipersenzitivnost ili poremećaj imunološkog odgovora, najverovatnoije pokreće infekcija (bakterijama ili virusima), koja kod određene grupe bolesnika sa naslednom sklonošću ka razvoju imunoloških poremećaja dovodi do aktiviranja zapaljenskog procesa, što rezultuje oštećenjem zida krvnih sudova.
Bolest nije zarazna, niti postoji mogućnost sprečavanja njene pojave. Postoji mogućnost, mada vrlo retko, da se bolest ponovo javi kod istog bolesnika.
Kavasakijeva bolest nije nasledna, ali postoji nasledna sklonost za njenu pojavu. Retko se od nje razboli više od jednog člana porodice ili rođaka.
Patologija[уреди | уреди извор]
Mikroskopski se u koronarnim i ostalim arterijama srednje veličine vidi zapaljenje koje zahvata sve slojeve krvnih sudova, a može dovesti i do njihovog aneurizmatskog proširenja (tzv. mikroaneurizme). Slične promene mogu se videti i u venama.
Klinička slika[уреди | уреди извор]
Kavasakijeva bolest obično se javlja kod dece tokom prvih nekoliko godina života sa izraženim arterijskim promenama koje mogu dovesti do nagle smrti zbog akutnog srčanog udara.
Kavasakijeva bolest ima tri faze razvoja:[10]
Akutna faza
Akutna faza se razvija toku prve dve nedelje bolesti. Ovu fazu karakteriše neobjašnjiva pojava visoke temperature koja traje 5 dana, a dete je obično vrlo uznemireno. Javlja se crvenilo i erozija vežnjače i sluznice usta, edem ruku i nogu, crvenilom dlanova i tabana, kožni deskvamirajući osip sa uvećanjem limfnih čvorova. Više od polovine bolesnika ima uvećanje limfnih žlezdi na vratu ili bar jednu uvećanu žlezdu veličine do 1,5 cm.
Ospa na koži obolelog deteta može biti veoma različita. Može da liči na ospu kod boginja ili šarlaha, na koprivnjaču, ospa sa papulama i dr. Ove promene se javljaju obično po trupu i udovima, kao i u predelu koji pokrivaju dečje pelene. Ponekad se mogu javiti i drugi simptomi kao što su: bolovi u zglobovima ili oticanje, bolovi u stomaku, proliv, razdražljivost, glavobolja...
Subakutna faza
Subakutna faza bolesti traje od druge do četvrte nedelje. U ovoj fazi raste broj trombocita i može da se pojavi glavni poremećaj aneurizme srčanih arterija.
Svi delovi srca mogu biti zahvaćeni zapaljenskim procesom, što znači da se može javiti perikarditis, miokarditis (zapaljenje srčanog mišića) ili zapaljenje srčanih zalistaka. Zahvaćenost srca je najozbiljnija manifestacija ove bolesti obzirom na mogućnost nastanka dugotrajnih komplikacija. Sistolni šum, poremećaj srčanog ritma i poremećaji koji se dijagnostikuju ultrazvučnim pregledom dokaz su oboljenja srca.
Faza oporavka,
Faza oporavka traje od kraja prvog do kraja trećeg meseca bolesti. Oporavak se karakteriše normalizacijom svih laboratorijskih testova i povlačenjem ili potpunim gubitkom promene na krvnim sudovima srca.
Težina kliničke slike Kavasakijeve bolesti varira od deteta do deteta (nemaju svi bolesnici sve kliničke manifestacije bolesti). Kod najvećeg broja bolesnika neće se razviti komplikacije na srcu. Aneurizme se viđaju samo kod dvoje od 100 dece obolele od Kavasakijeve bolesti. Neka vrlo mala deca (mlađa od godinu dana) oboljevaju od nepotpunog oblika bolesti što značajno otežava postavljanje dijagnoze. Ipak, kod neke od njih mogu se razviti i aneurizme.
Ovo je tipična bolest dečjeg uzrasta. Slične vrste vaskulitisa mogu se javiti i kod odraslih, ali sa različitim kliničkim manifestacijama.

Dijagnoza[уреди | уреди извор]
- Skala dijagnostičkih kriterijuma
Dijagnoza bolesti može se postaviti na osnovu temperature nejasnog porekla koja traje 5 ili više dana i ukoliko su prisutna 4 od 7 mogućih simtoma navedenih u ovoj tabeli:
Dijagnostički kriterijumi za Kavasakijevu bolest[10]
| Kriterijum | Simptomi | Karakteristike |
|---|---|---|
| Temperatura |
| |
| Obostrano crvenilo vežnjača |
| |
| Promene na usnama i usnoj duplji |
| |
| Promene na udovima |
| |
| Polimorfni egzantem (osip) na koži trupa |
| |
| Limfadenopatija na vratu |
| |
| Druge manifestacije koje nisu dijagnostički kriterijumi |
|
U tabeli su dati kriterijumi Kavasakija i saradnika iz 1976. Za dijagnozu je neophodan kriterijum 1 i još najmanje 4 kriterijuma (od 2 do 6).[10] Kada na osnovu ovih kriterijuma nije moguće postaviti definitivnu dijagnozu, može se smatrati da se radi o nepotpunoj formi bolesti.
- Laboratorijski testovi
Laboratorijski rezultati nisu specifični za ovu bolest, ali mogu da ukažu na težinu i stepen zapaljenja. Na zapaljenski proces ukazuju: povišena sedimentacija (obično veće vrednosti nego u drugim bolestima), anemija (smanjen broj crvenih krvnih ćelija), broj trombocita (ćelija važnih za proces zgrušavanja krvi) je obično normalan u prvoj nedelji bolesti, ali počinje da raste u drugoj nedelji bolesti dostižući visoke vrednosti.
C reaktivni protein (CRP) može biti povišen.
Funkcionalni testovi jetre mogu ukazati na zapaljenjski proces u jetri i niske vrednosti serumskih albumina.
Analiza mokraće može pokazati prisustvo leukocita i belančevine (piurija i proteinurija ) bez dokaza za rast bakterija, a lumbalna punkcija na pojavu sterilnog meningitisa.
- Ostali dijagnostički testovi
U slučaju da su kod bolesnika prisutne anomalije srčanih arterija, neophodno je uraditi i dopunska ispitivanja u koja spadaju:
- Elektrokardiogram (EKG) treba da se uradi čim se postavi sumnja na ovu bolest. Elektrokardiogramom se mogu utvrditi disfunkcija komora srca i pojava aritmije zbog miokarditisa.
- Ehokardiogram može da otkrije prisustvo aneurizmi ukoliko su prisutne promene u izgledu srčanih arterija. Ultrazvuk srca može pokazati suptilne promene na srčanim arterijama ili nešto kasnije pojavu prave aneurizme.
- Ultrazvuk može pokazati hidrops (povećanje) u žučnoj kesi.
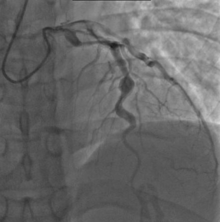
- Angiografija srca (kao zlatni standard u dijagnostici) može se primenti za otkrivanje arterijskih aneurizmi na srčanim krvnim sudovima. Nakon masovne primene ehokardiografije ređe se koristi.
- Biopsija temporalne arterije.
Prognoza[уреди | уреди извор]
Sa blagovremeno započetom terapijom, kod većine bolesnika prognoza Kavasakijeve bolesti je dobra. Većina bolesnika može da vodi normalan život, a deca da normalno rastu i da se razvijaju.
Prognoza kod bolesnika sa trajnim promenama na srčanim arterijama uglavnom zavisi od stepena razvoja, stvorenih sekundarnih suženja i prestanka protoka krvi izazvanih trombozom.
Sa ranim tretmanom, može se očekivati brzi oporavak od akutnih simptoma, a rizik od aneurizme koronarnih arterija je značajno smanjen. Nelečeni, akutni simptomi Kavasakijeee bolesti su samoograničeni (pacijent će se na kraju oporaviti), ali je rizik od uplitanja koronarnih arterija mnogo veći. Sveukupno, oko 2% pacijenata umire od komplikacija koronarnog vaskulitisa.
Laboratorijski dokazi o povećanoj inflamaciji u kombinaciji sa demografskim karakteristikama (muški spol, starost manje od šest meseci ili više od osam godina) i nepotpun odgovor na IVIG terapiju stvaraju profil visokorizičnog pacijenta sa Kavasakijevom bolešću.[11][12]
Verovatnoća da će se aneurizma rešiti čini se da je u velikoj mjeri određena njenom početnom veličinom, u kojoj manje aneurizme imaju veću verovatnoću regresije.[13] Drugi faktori su pozitivno povezani sa regresijom aneurizme, uključujući i osobe mlađe od godinu dana na početku Kavasakijeve bolesti, morfologiju fusiforma, a ne sakularnu aneurizmu, i lokaciju aneurizme u distalnom koronarnom segmentu. Najveća stopa progresije do stenoze javlja se kod onih koji razvijaju velike aneurizme.[14] Najgora prognoza se javlja kod dece sa gigantskom aneurizmom. Ovaj ozbiljan ishod može zahtevati dalji tretman kao što je perkutana transluminalna angioplastika,[15] stentiranje koronarnih arterija,[16] bajpas presađivanje,[17] pa čak i srčana transplantacija.[18]
Povrat simptoma se može pojaviti ubrzo nakon početnog lečenja IVIG-om. Ovo obično zahteva rehospitalizaciju i ponovno lečenje. Tretman sa IVIG-om može izazvati alergijske i nealergijske akutne reakcije, aseptični meningitis, preopterećenje tečnostima i, retko, druge ozbiljne reakcije.
Sve u svemu, komplikacije koje su opasne po život i koje su rezultat terapije Kavasakijeve bolesti su izuzetno retke, naročito u poređenju sa rizikom od neblagovremenog lečewa. Takođe, dokazi ukazuju na to da Kavasakijeva bolest proizvodi izmenjeni metabolizam lipida koji traje i nakon kliničke rezolucije bolesti.[19]
Retko, recidiv Kavasaki bolesti sa može javi kod pacijenata sa ili bez tretmana.[20][21]
Izvori[уреди | уреди извор]
- ^ а б Kawasaki, T. (1967). „Acute febrile mucocutaneous syndrome with lymphoid involvement with specific desquamation of the fingers and toes in children”. Arerugi = [Allergy]. 16 (3): 178—222. PMID 6062087.
- ^ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. стр. 1232—4. ISBN 978-1-4160-2999-1.
- ^ „Merck Manual, Online edition: Kawasaki Disease”. Приступљено 9. 5. 2010.
- ^ „Alternative Names In: Kawasaki disease: MedlinePlus Medical Encyclopedia”. medlineplus.gov (на језику: енглески). Приступљено 2023-06-27.
- ^ „Kavasakijeva bolest”. Архивирано из оригинала 24. 04. 2011. г. Приступљено 23. 05. 2011.
- ^ Kawasaki, T.; Kosaki, F.; Okawa, S.; Shigematsu, I.; Yanagawa, H. (1974). „A new infantile acute febrile mucocutaneous lymph node syndrome (MLNS) prevailing in Japan”. Pediatrics. 54 (3): 271—276. PMID 4153258. S2CID 13221240. doi:10.1542/peds.54.3.271.
- ^ Melish, M. E.; Hicks, R. M.; Larson, E. J. (1976). „Mucocutaneous lymph node syndrome in the United States”. American Journal of Diseases of Children (1960). 130 (6): 599—607. PMID 7134. doi:10.1001/archpedi.1976.02120070025006.
- ^ Taubert K A, Rowley A H, Shulman S T. A 10 year (1984–1993) United States hospital survey of Kawasaki disease. In: Kato H, editor. Kawasaki disease. Amsterdam, The Netherlands: Elsevier Science B. V.; 1995. pp. 34–38.
- ^ American Academy of Pediatrics. Kawasaki disease. In: Committee on Infectious Diseases, American Academy of; Pediatrics, Kimberlin DW, Barnett ED, Lynfield R, Sawyer MH, eds. Red Book: 2021-2024 Report of the Committee on Infectious Diseases. 32nd ed. Itasca, IL: American Academy of Pediatrics; 2021.
- ^ а б в Popović M, i sar. Reumatične i srodne bolesti (dijagnoza i terapija), Vojnoizdavački zavod, Beograd 2000 pp. 860-661
- ^ Koren G, Lavi S, Rose V, Rowe R (март 1986). „Kawasaki disease: review of risk factors for coronary aneurysms”. The Journal of Pediatrics. 108 (3): 388—92..
- ^ Beiser, Alexa S.; Takahashi, Masato; Baker, Annette L.; Sundel, Robert P.; Newburger, Jane W. (1998). „A Predictive Instrument for Coronary Artery Aneurysms in Kawasaki Disease 11This study was supported, in part, by grants HL34545 and HL48606 from the National Institutes of Health, Bethesda, Maryland, and by the Kobren Fund, Boston, Massachusetts”. The American Journal of Cardiology. 81 (9): 1116—1120. PMID 9605052. doi:10.1016/S0002-9149(98)00116-7.
- ^ Fujiwara, T.; Fujiwara, H.; Hamashima, Y. (1987). „Size of coronary aneurysm as a determinant factor of the prognosis in Kawasaki disease: Clinicopathologic study of coronary aneurysms”. Progress in Clinical and Biological Research. 250: 519—520. PMID 3423060.
- ^ Kim, Dong Soo (2006). „Kawasaki Disease”. Yonsei Medical Journal. 47 (6): 759—772. PMC 2687814
 . PMID 17191303. doi:10.3349/ymj.2006.47.6.759.
. PMID 17191303. doi:10.3349/ymj.2006.47.6.759.
- ^ Ishii M, Ueno T, Akagi T; et al. (октобар 2001). „Guidelines for catheter intervention in coronary artery lesion in Kawasaki disease”. Pediatrics International. 43 (5): 558—62..
- ^ Akagi T, Ogawa S, Ino T; et al. (август 2000). „Catheter interventional treatment in Kawasaki disease: A report from the Japanese Pediatric Interventional Cardiology Investigation group”. The Journal of Pediatrics. 137 (2): 181—6..
- ^ Kitamura S (децембар 2002). „The role of coronary bypass operation on children with Kawasaki disease”. Coronary Artery Disease. 13 (8): 437—47..
- ^ Checchia PA, Pahl E, Shaddy RE, Shulman ST (октобар 1997). „Cardiac transplantation for Kawasaki disease”. Pediatrics. 100 (4): 695—9..
- ^ Abrams JY, Belay ED, Uehara R, Maddox RA, Schonberger LB, Nakamura Y. Cardiac complications, earlier treatment, and initial disease severity in Kawasaki disease. J Pediatr.. . 188. 2017: 64—69. Недостаје или је празан параметар
|title=(помоћ). - ^ Saha, A.; Sarkar, S. (2018). „Recurrent Kawasaki Disease”. Indian Journal of Pediatrics. 85 (8): 693—694. PMID 29238944. S2CID 186231502. doi:10.1007/s12098-017-2567-y.
- ^ Brasington, Richard D. (2014). Cardiovascular Rheumatic Diseases, An Issue of Rheumatic Disease Clinics, E-Book. Elsevier Health Sciences. стр. 66. ISBN 9780323296991.
Spoljašnje veze[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
![]() Mediji vezani za članak Kavasakijeva bolest na Vikimedijinoj ostavi
Mediji vezani za članak Kavasakijeva bolest na Vikimedijinoj ostavi
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
