Juvenilne spondiloartropatije
| Juvenilne spondiloartropatije | |
|---|---|
| Latinski | Spondyloarthropathia juvenilis |
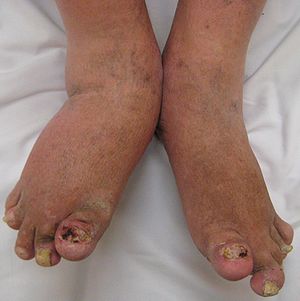 | |
| Psorijazni artritis sapada u juvenilne spondiloartropatije | |
| Klasifikacija i spoljašnji resursi | |
| Specijalnost | reumatologija |
Juvenilne spondiloartropatije, maloletničke spondiloartropatije (lat. spondyloarthropathia juvenilis), su grupa reumatičnih, hroničnih zapaljenskih bolest i zglobova (artritis) i pripoja tetiva na pojedinim kostima (lat. entezitis), dečjeg doba, (javljaju se pre 16 godine života). Bolest češće „napada“ donje udove (ekstremitete) i kod nekih bolesnika, karlične i kičmene zglobove izazivajući bolove u zadnjci (lat. sakroiliitis) i krstima (lat. spondilitis). [1]
Bolest može početi simptomima koje pokreće bakterijska infekcija u crevima ili u mokraćnom sistemu (reaktivni artritis). Juvenilne spondiloartropatije su značajno češće kod osoba koje imaju HLA-B27 antigen, genski marker koji povećava sklonost kod nekih osoba ka reumatičnim bolestima (kroz još nepoznate mehanizme). Bolesnici sa juvenilnim idiopatskim artritisom klasifikovani u entezitis i artritis spadaju u grupu juvenilnih spondiloartropatija.
Istorija[уреди | уреди извор]



Grčki lekar Galen prvi jasno napravio razliku između spondilitisa i reumatoidnog artritisa, u 2. vek pne.. [2] Znaci ove bolesti su otkriveni u toku arheoloških istraživanja na egipatskoj mumiji staroj 5000 godina. [3]
Anatom i hirurg Realdo Kolombo (Reald Colombo) 1559. [4] a prvi patološke promjene na skeletu povezane sa ankilozirajućim spondilitisom opisao je 1691. Bernard Konor. [5] Lekar Kolins Brodi je 1818. je prvi opisao da sponiloartropatije prati iritis (oboljenje šarenice oka). [6]
Tačno postavljanje dijagnoze bilo je moguće tek krajem 19. veka, kada su adekvatne opise bolesti simptoma kod spondiloartropatija dali neurofiziolog Vladimir Behterev u Rusiji 1893, [7] Adolf Štrimpel u Nemačkoj 1897. [8]
Wright i Moll 1976. prvi su objavili koncept grupe bolesti sa zajedničkim kliničkim i epidemiološkim i genetskim obeležjima nazvane (seronegativne) spondiloartropatije, koje se odlikuju pojavom zapaljenja sinovije i enteza na kičmenom stubu i perifernim zglobovima uglavnom kod genetički predisponiranih, HLA-B27 pozitivnih osoba.[9]
Vrste[уреди | уреди извор]
U juvenilne spondiloartropatije spadaju iste bolesti koje pripadaju grupi spondiloartropatija odraslih, (nazvane seronegativne spondiloartropatije), koje se odlikuju pojavom zapaljenja sinovija i enteza na kičmenom stubu i perifernim zglobovima uglavnom kod genetički predisponiranih, HLA-B27 pozitivnih osoba.[9]
Glavni klinički entiteti kod dece su;
- Juvenilni ankilozirajući spondilitis,
- Rajterov sindrom (reaktivni artritis), [10]
- Juvenilni psorijazni artritis (tip spondiloartropatije) [11]
- Juvenilni enteropatijski artritis, oblik artritisa udružen sa zapaljenskim oboljenjima creva.
- Nediferencirana spondiloartropatija; kod dece čija priroda bolesti nema dijagnočke kriterijume za napred navedene bolesti može imata ovaj naziv.
- Druga stanja, kao što su sindrom seronegativne entezopatije i artropatije (SEA) i entezitis i artritis se mogu prikazati kao juvenilne spondiloartropatije.
Epidemiologija[уреди | уреди извор]
- Juvenile spondiloartropatije se javljaju u oko 30% dece koja primarno boluju od artritisa i zato spadaju među najbrojnijim oblicima hroničnog artritisa kod dece.[12]
- U nešto većem broju juvenilna spondiloartropatija se javlja kod dečaka.[12]
- Bolest uglavnom započinje kod deece uzrasta između 10. i 15. godine.
- Istraživanja su pokazala da najveći broj bolesnika ima genetičku sklonost na koju utiče; faktor HLA-B27, (učestalost juvenilne i spodilartropatija odraslih najverovatnije zavisi od učestalosti ovog faktora u celokupnoj ljudskoj populaciji).[13], [14], [15] To ne znači da će svako dete sa ovim faktorom oboleti. Tako na primer, ukoliko je učestalost HLA-B27 u populaciji 10%, samo kod 1% od ove populacije će se razviti bolest. Ukoliko je neki član porodice već oboleo, prisustvo HLA-B27 povećava rizik za nastanak juvenilne spondiloartropatije za oko 25% kod drugog člana porodice.
Broj obolelih je veći kod onih porodica koje su imale obolelu decu u odnosu na porodice čija deca nisu obolela. Zbog toga genetički faktori, a posebno HLA-B27, ukazuju na predodređenu sklonost prema bolesti. Oni nisu dovoljmi za razvoj bolesti. Opšte je mišljenje u naučnim krugovima da su ove bolesti multifaktorijalne, što znači da su rezultat kombinacije nasledne sklonosti i izloženosti uticajima sredine, (verovatno infekcije) ali to još uvek nije poznato.[12]
Bolest nije smrtna. Bez obzira na nasledne faktore nema razloga da obolele osobe ne razmišljaju o potomstvu. Čak i ako genetički činioci mogu da se naslede, braća i sestre imaju mnogo više šanse da ne dobiju neki oblik spondiloartropatije nego da ga dobiju.[12]
Etiologija[уреди | уреди извор]
Uzrok i mehanizmi koji dovode do pojave i razvoja juvenilne spondiloartropatije nisu poznati.[12] Kao i kod nekih drugih oblika hroničnog artritisa u dečjem uzrastu, mehanizmi koji mogu biti od uticaja na pojavu bolesti uključuju više komponenti imunskog sistema. Spondilartropatije su najčešće povezane i sa drugim vrstama hroničnih zapaljenja kao što su zapaljenje debelog creva, mokraćno-polnog sistema ili kože. Infekcije mikroorganizmima kao što su; Salmonela, Šigela, Jersinija, Kampilobakter i Hlamidija, mogu imati značaja u etiologiji razvoja artritisa kod neke dece, kao što je npr.reaktivni artritis. Učestalost nekih kliničkih odlika bolesti na početku i njihova težina tokom bolesti mogu da se razlikuju kod dece od onih kod odraslih osoba. Ipak juvenilne spondiloartropatije mogu da liče na početak spondiloartropatija kod odraslih.
Klinička slika[уреди | уреди извор]
Klinička slika bolesti se razlikuje od jednog do drugog bolesnika. Kod nekih bolesnika artritis se brzo smiruje uz male količine lekova u toku jednog meseca. Kod drugih se odlikuje periodima smirenja (remisije) i ponovnog aktiviranja simptoma i zato kod ovih bolesnika artritis može da ima hroničan, dugotrajni tok. Kod najvećeg broja bolesnika na početku bolesti simptomi su ograničeni na periferne zglobove i pripoje tetiva. Sa napredovanjem bolesti neki od bolesnika mogu da razviju promene na sakroilijačnim zglobovima i na kičmi. Ovi bolesnici i oni sa trajnim perifernim artritisom imaju najveći rizik od razvoja oštećenja zglobova u odraslom dobu. Na početku bolesti na osnovu kliničke slike nije moguće predvideti ishod (trajanje) bolesti.
Juvenilne spondiloartropatije imaju zajedničku kliničku sliku koja se karakteriše;
Upala zglobova (artritis)[уреди | уреди извор]
- Simptomi mogu nastati akutno ili postupno (prelaskom bolesti u hronični oblik).[16]
- Najčešći simptomi zapaljenja zglobova uključuju; bol, otok i ograničenu pokretljivost u zglobovima.
- Kod većeg broja deca u akutnoj fazi, prisutno je zapaljenje većeg broja zglobova donjih udova, i najčešće do 5 zglobova, pa govorimo o perzistentnom oligoartritisu.
- Kod bolesnika sa hroničnim oblikom bolesti može se javiti i poliartritis, kada je bolešću zahvaćeno više od 5 zglobova zbog zapaljenjem izazvanih izraženijih promena na zglobovima.
- Zapaljenje zglobova najčešće zahvata zglobova donjih udova: koleno, skočni zglob, središnji deo stopala i kukove. Ređe se artritis javlja na malim zglobovima stopala i viličnim zglobovima.
- Kod neka deca artritis se može javiti na gornjim udovima, posebno u ramenima.
Zapaljenje pripoja mišića i tetiva (entezitis)[уреди | уреди извор]
Entezitis, (zapaljenje mesta na kome se tetiva ili ligament pripaja za kost (enteze)) je dosta česta pojava kod dece sa spondiloartropatijama. Najčešće su zahvaćeni pripoji na peti, srednišnjem delu stopala i oko kolenog zgloba. Simptomi su bol u peti, otok srednjeg dela stopala i bol oko kolena. Hronični entezitis može da dovede do stvaranja koštanih trnova (prekomerni rast kosti), posebno na peti koji izaziva jak bol pete pri pokretima.
Zapaljenje sedalne kosti (sakroiliitis)[уреди | уреди извор]
To je zapaljenje u sakroilijačnom zglobu, lokalizovano u zadnjem delu karlice. Retko se javlja na početku bolesti. Najčešće nastaje nakon 5-10 godina od početka upale zglobova. Najčešći simptomi su naizmenični bol u zadnjici.
Slabinski bol (spondilitis)[уреди | уреди извор]
Promene na kičmi, vrlo retko se javljaju na početku, već nastaju kasnije tokom bolesti kod jedne podgrupe dece. Najčeši simptomi su bol u donjem delu leđa, jutarnja ukočenost i smanjena pokretljivost. Bol u donjem delu leđa (krsta), često je udružen sa bolom u vratu i grudnom košu. Dugotrajno trajanje bolesti na kičmi može da izazove formiranje mostova između pršljenova te kičma dobija oblik bambusovog štapa. Ovo se događa samo kod nekih bolesnika i posle dugog trajanja bolesti. Zato se ovo stanje skoro nikada ne sreće kod dece.
Oboljenje creva[уреди | уреди извор]
Kod pojedine dece sa zapaljenskim oboljenjem creva [а] može se razviti spondiloartropatija. Ova oboljenja su Kronova bolest (Crohn) ili ulcerozni kolitis.
Promene na očima[уреди | уреди извор]
Akutni prednji uveitis (zapaljenje dužice oka) nije čest. Karakteriše se crvenilom i bolovima u oku. Zahteva obavezan pregled i lečenje od strane specijaliste za očne bolesti.
Promene na koži[уреди | уреди извор]
Kod malog broj dece sa spondiloartropatijama može se javiti psorijaza, najčešće lokalizovanu na laktovima i kolenima. Bolest kože može godinama da prethodi pojavi artritisa. Kod drugih bolesnika artritis može da prethodi i nekoliko godina psorijaznim promenama.
Dijagnoza[уреди | уреди извор]
Da bi se neka spondiloartropatija proglasila juvenilnom ona mora da ispunja sledeće medicinske karakteristike;
- da je dijagnostikovana pre 16. godine života deteta
- da artritis traje najmanje 6 nedelja i
- da simptomi i znaci bolesti odgovaraju opisanoj kliničkoj slici.
Dijagnoza specifične spondiloartropatije (npr. ankiozirajući spondilitis, reaktivni artritis itd.) se zasniva na anamnezi, objektivnom pregledu, laboratorijskim analizama radiološkim metodama:
- Anamneza
Anamnezi bolesti treba da ukaže na pozitivna porodičnu anamneza (ankilozirajući spondilitis -Morbus Behterev, psorijaza, uveitis, reaktivni artritis, zapaljenjske bolesti creva).
- Objektivni pregled
Objektivni pregledom, koji treba da obavi pedijatrijski reumatolog, otkrivaju se objektivni znaci bolesti i ili wegova klinička slika.
- Laboratorijske analize
Laboratorijskim analizama, potvršuje se bolest. Od ovih analiza najčešće i najvažnije su:
- određivanje ćelijskog obeleživača HLA-B27 (koji je pozitivan u više od 80-85% bolesnika sa juvenilnim spondiloartropatijama). Prisustvo HLA-B27 gledano izolovano nije od značaja, već samo ako je udružen sa drugim karakterističnim znacima i simptomima spondiloartropatije.
- određivanje sedimentacija eritrocita (SE) ili C reaktivnog protein (CRP) pružaju podatke o stepenu zapaljenja a indirektno o aktivnosti bolesti.
- primena laboratorijskih testova za praćenje mogućih neželjenih dejstava lekova (krvna slika, funkcija jetre i bubrega itd).
- Radiološka dijagnostika
Radiološkim metodama dijagnostike, za dijagnozz bolesti koriste se:
- rendgensko snimanje; služi za praćenje razvoja bolesti i utvrđivanje stepena oštećenja zglobova izazvanih oboljenjem. Na rendgenografiji uočava se sakroileitis, najčešće obostrani 2-4° ili jednostrani 3-4°.
- kompjuterizovana tomografija(CT)
- magnetna rezonantna tomografija (MR) mogu biti od koristi, posebno kod dece, da bi se procenila zahvaćenost sakroilijačnih zglobova.
Terapija[уреди | уреди извор]
Terapija juvenilne spondiloartropatije zasniva na; lekovima i fizikalnoj terapiji i rehabilitacionim postupcima koji održavaju funkciju zglobova i sprečavaju nastanak deformiteta.
Lekovi[уреди | уреди извор]
- Analgetici ili lekovi protiv zapaljenja (nesteroidni antiinflamatorni lekovi- NSAIL)'
U grupu ovih lekova spadaju simptomatski antizapaljenski, antipiretski lekovi, među kojima se najviše upotrebljavaju naproksen i ibuprofen, aspirin (mada je efikasan, danas se mnogo ređe koristi, uglavnom zbog rizika od toksičnosti).
Deca ove lekove vrlo dobro podnose, a tegobe od strane želuca, koje su njihov najčešći neželjeni nusefekat kod dece, nisu uobičajene. Ne preporučuje se istovremena primena više NSAIL. Ponekad primena jednog NSAIL može biti efikasnija od drugog.
- Intrazglobna (intraartikularna) terapija
Inzglobna terapija Zasniva se na primeni injekcija preparata steroida sa dugotrajnim dejstvom u zglobnu šupljinu. Ova terapija se primenjuje kada su zapaljenjem zahvaćen jedan ili manji broj zglobova i kada trajanje kontrakture zgloba može da dovede do deformacije.
Lek se daje deci koja imaju hronični tok bolesti i pored dugotrajne primene NSAIL i/ili injekcija steroida. Njima se dopunjuje prethodna terapija NSAIL (koja treba da bude nastavljena), a njegov učinak postaje vidljiv posle nekoliko nedelja ili meseci lečenja.
Hormonski lekovi imaju ulogu u kratkotrajnom lečenju ovih bolesnikasa sa težim oblikom bolesti. Lokalno steroidi se koriste u lečenju akutnog prednjeg uveitisa (kapi za oči). U najtežim slučajevima mogu biti potrebne injekcije steroida peribulbarno ili njihova sistemska primena.
- Ostala terapija lekovima
Iskustva sa drugim lekovima, uključujući i metotreksat, su ograničena. Poslenjih nekoliko godina otvorene su nove perspektive u lečenju juvenilnih spondiloartropatija, uvođenjem takozvanih TNF lekova (biološki agensi), koji selektivno blokiraju faktor nekroze tumora.
Još uvek nisu poznati podaci o učincima i riziku ove vrste lečenja kod bolesnika sa juvenilnim spondiloartropatijama.
Fizikalna terapija[уреди | уреди извор]

Fizikalna terapija kod dece je osnovna komponenta lečenja. Zato sa ovom vrstom terapije treba započeti što ranije, a ona mora da se sprovodi stalno kako bi se održao pun obim pokreta, masa i snaga mišića, sprečila, ograničila ili korigovala deformacija zglobova. Ako je u većoj meri zahvaćen kičmeni stub, primenom fizikalne terapije trba da se mobiliše kičma i sprovode stalne vežbe disanja.
Redovna primena kinezterapije ima centralno mesto u lečenju ove bolesti. Vežbe trebaju biti prilagođene uzrastu i težini promena kod svakog bolesnika. Zavisno od usrasta i prirode oštećenja zglobova neke vežbe može raditi bolesnik sam, ili uz pomoć roditelja. Kineziterapija se sprovodi u centrima za rehabilitaciju ili zdravstvenim ustanova ma, a naučene vežbe se u daljem toku lečenja mogu nastaviti kod kuće. Vežbe se izvode jednom ili dva puta denvno u trajanju od 15 do 20 minute a. Cilj vežbi je očuvanje pravilnog položaja, posebno karlice, kao i popravljanje funkcija pojedinih zglob ova, najviše udova i kičmene. Vežbe se izvode u položaju na leđima, „četveronoške“ i sedećem stavu a prema potrebi izvodi se i trakcija (istezanje) na specijalnim stolovima ili manuelno (ručno).
Balneoterapija je izvrsna dopuna osnovnom farmakološkom, fizikalnom ili hirurškom lečenju reumatskih bolesti. Ova vrsta lečenja obuhvata više prirodnih činilaca, od kojih su najznačajniji: termalne i mineralne vode, mikroklima, lekovito blato (peloid). Srbija je kao retko koja zemlja, bogata ovim prirodnim činiocima koji se nažalost još uvek nedovoljno koriste u lečenju reumatičkih bolesti dece.[17]
Korekcija deformiteta[уреди | уреди извор]
Najnačajnija indikacija kod juvenilne spondiloartropatije je zamena zglobova u slučaju njihovih teških oštećenja, naročito kukova. Korekcije već nastalih deformiteta mogu se vršiti u ranoj fazi bolesti konzervativnim procedurama (fizikalna terapija i rehabilitacija i serijskom primenom gipseva). U poznoj fazi fizikalna terapija ne može da otkloni sve posledice promena, pa se najčešće pristupa hirurškim korekcijama deformiteta.
Prognoza[уреди | уреди извор]
- Kod jedne trećine obolele dece bolest završava nakon 5-10 godina ne ostavljajući posledice na zglobovima.
- Druga trećina bolesnika ulazi u manje više definitivnu remisiju bolesti koja ostavlja trajna oštećenja (sekvele) u zglobovima u vidu zadebljanja zglobova, kontraktura, subluksacija i ankiloza.
- Treća trećina bolesne dece pati od povremenih recidiva bolesti, (i u zrelim godinama ili se kod njih razvija progresivni hronični poliartritis tipa reumatoidnog artritisa odraslih, odnosno u izvesnim slučajevima ankilozirajući spondilitis).
Lokalno usporenje rasta zbog teškog oštećenja zglobova može kod dece da ostavi trajne deformacije u vidu brahidaktilije ili vrlo česte mikrognatije. Opšte usporenje rasta javlja se u oko 50% obolele dece, bez obzira da li su primala ili ne kortikosteroide.
Vidi još[уреди | уреди извор]
Napomene[уреди | уреди извор]
- ^ Zapaljenska (inflamatorno) oboljenja creva (IBD) je termin koji se koristi da označi hronično zapaljenje creva nepoznatnog porekla.
Izvori[уреди | уреди извор]
- ^ „Juvenilni SPONDYLOARTHRITIS”. Архивирано из оригинала 16. 06. 2010. г. Приступљено 02. 09. 2010.
- ^ - (Dieppe P (1988). "Did Galen describe rheumatoid arthritis?". Annals of the rheumatic Diseases 47: 84-87.) -
- ^ - (Calin A. (1985). Ankylosing spondilitis.. Clinics in rheumatic Diseases 11: 41-60.) -
- ^ - (Pierre Marie (1995). Benoist M. - Historical Perspective. Spine 20: 849-852.) -
- ^ - (Bloomberg BS (1958). "?". Arch Rheum 1: 553.) -
- ^ - (Leden I (1994). "Did Bechterew describe the disease which is named after him? A question raised due to the centennial of his primary report.". Scand J Rheumatol . 23 (1): 42—5. Недостаје или је празан параметар
|title=(помоћ).) - - ^ - (Bechterew W. (1893). "Steifigkeit der Wirbelsäule und ihre Verkrummung als besondere Erkrankungsform.". Neurol Centralbl 12: 426-434.) -
- ^ - (Strumpell A. (1897). "Bemerkung uber die chronisch ankylosirende Entzundung der Wirbelsäule und der Huftgelenke.". Dtsch Z Nervenheilkd 11: 338-342.) - Rev Med 18: 285-315.) -
- ^ а б Wight V. Moll.J.M.H. Seronegative Polyarthritis, Amsterdam, North Holland, Blomedical Press. 1976; 189-235
- ^ Juvenilni idiopatski artritis (JIA) Архивирано на сајту Wayback Machine (22. јул 2009) Posećeno;08/2010,
- ^ Psoriatic arthritis Архивирано на сајту Wayback Machine (17. август 2010) Posećeno; 08/2010
- ^ а б в г д Juvenilne spondiloartropatije Posećeno 08/2010
- ^ M.A. Khan et al. The pathogenetic role of HLA-B27 and its subtypes. Autoimmun Rev. 2007 Jan; . Khan, M. A.; Mathieu, A.; Sorrentino, R.; Akkoc, N. (2007). „The pathogenetic role of HLA-B27 and its subtypes”. Autoimmunity Reviews. 6 (3): 183—9. PMID 17289555. doi:10.1016/j.autrev.2006.11.003..
- ^ A. McMichael, P. Bowness. HLA-B27: natural function and pathogenic role in spondyloarthritis. Arthritis Res. 2002;4 Suppl 3:S153-8. McMichael, A.; Bowness, P. (2002). „HLA-B27: Natural function and pathogenic role in spondyloarthritis”. Arthritis Research. 4 (Suppl 3): S153—8. PMC 3240147
 . PMID 12110134. doi:10.1186/ar571
. PMID 12110134. doi:10.1186/ar571  ..
..
- ^ Huhtinen, M.; Karma, A. (2000). „HLA-B27 typing in the categorisation of uveitis in a HLA-B27 rich population”. The British Journal of Ophthalmology. 84 (4): 413—6. PMC 1723428
 . PMID 10729301. doi:10.1136/bjo.84.4.413.
. PMID 10729301. doi:10.1136/bjo.84.4.413.
- ^ Amor B, Dougados M, Mijiyawa M: Criteries de clasification des spondyloarthropathies. Rev Rhum Mal Osteoartuc 1990;57:85.
- ^ Поповић М, и сар. Реуматичне и сродне болести (дијагноза и терапија)Војноиздавачки завод, Београд 2000 стр.860-661
Spoljašnje veze[уреди | уреди извор]
| Klasifikacija |
|---|
- Informacije o dečjim reumatskim bolestima-brošura [1]
- www.pediatric-rheumatology -na srpskom [2]
- Information from the American College of Rheumatology
- Spondyloarthropathies: Update on Diagnosis and Treatment from ConsultantLive
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
