Nekrotizirajući fasciitis
| Nekrotozirajući fasciitis | |
|---|---|
 | |
| Klasifikacija i spoljašnji resursi | |
| Specijalnost | infektologija |
| MKB-10 | M72.6 |
| MKB-9-CM | 728.86 |
| MedlinePlus | 001443 |
| eMedicine | emerg/332 derm/743 |
| MeSH | D019115 |
Nekrotizirajući fasciitis, (lat. Fasciitis), nekroza vezivne opne je ozbiljna bakterijska infekcija mekih tkiva i fascija (tankih vezivnih opni koje obavijaju ili prekrivaju mišiće ili druge organe). Nekroza fascija se takođe naziva i hemolitička streptokokna gangrena, akutna kožna gangrena, bolnička gangrena, gnojna upala fascija i sinergistički nekrotizirajući celulitis. Furnijeova gangrena je takođe oblik nekroze fascija lokalizovana u skrotumu i perinealnoj oblasti.[1]
Bolest je obično povezana sa povredom (nagnječenjem, manjom opekotinom, ujedom insekta) ili se javlja kao komplikacija hirurške rane ili mnogih hroničnih bolesti, trovanja, porođaja itd. Kod ove bolesti usled razmnožavanja bakterija nastaje oslobađanje toksina i enzima koji dovode do formiranja tromboze (zgrušavanja krvi) u krvnim sudovima, što ima za posledicu poremećaj u snabdevanju tkiva kiseonikom (hipoksija) i izumiranja (nekroza) mekih tkiva i fascije.
Nekrotizujući fasciitis može biti izazvan samo jednim tipom bakterija (monomikrobni oblik infekcije), najčešće hemolitičkim streprokokom, ili kombinacijom više tipova bakterija (polimikrobni oblik infekcije); kao što su; Streptococcus pyogenes - (streptokoke grupe A), -{Staphylococcus aureus ili methicillin®-rezistentan Staphylococcus aureus (MRSA - (stafilokoke), Vibrio vulnificus, Clostridium perfringens - (Klostridije), Bacteroides fragilis, Escherichia coli (Ešerihija koli) itd. Monomikrobni oblik infekcije javlja se u 10%, a polimikrobni u 90% slučajeva nekrotizirajućeg fasciitisa.[2]
Istorija[uredi | uredi izvor]
Nekrotizirajući fasciitis se verovatno javljao mnogo vekova pre nego što je prvi put opisan 1848. Melenaj (Meleney) 1920. u 20 bolesnika u Kini, u nekrotičnoj fasciji izoluje hemolitički streptokok kao jedini mikroorganizam. Vilson 1952, daje naziv bolesti, nekrotizirajući fasciitis a u obolelom tkivu nije našao nikakve konkretne patološke bakterije izazivače bolesti.
Epidemiologija[uredi | uredi izvor]
U SAD od 1883, u literaturi je opisano 500 slučajeva nekrotizirajućeg fasciitisa. Nešto veća učestalost bolesti je u afričkim i azijskim zemljama ali se tačan broj ne zna zbog loše organizovanog prikupljanja podatka u ovim sredinama. Stopa mortaliteta je visoka i kreće se oko 25%.[3]
Nekrotizirajući fasciitis, praćen pojavom sepse i bubrežne insuficijencije ima najveću stopu mortaliteta, od čak 70%. Na povećani mortalitet utiču i sledeći faktori rizika;
- starost,
- ženski pol,
- stepen infekcije,
- kašnjenje u prvom hirurškom debridmanu,
- povišen nivo kreatinina u serumu i povišen nivo laktata u krvi,
- stepen disfunkcije organa i sistema u momentu razboljevanja.[4]
Odnos broja obolelih mušakaraca i žena je 2-3:1, mada se u jednoj studiji navodi da je nekrotizirajući fasciitis javlja u 71% slučajeva kod žena.
Prosečna starost bolesnika sa nekrotizirajućim fasciitisom je 38-44 godina (41,5%). Bolest se retko javlja kod dece, a kada se javi, uglavnom je to kod dece u sredinama u kojima se živi u lošim higijenskim uslovima.[4]
Etiologija[uredi | uredi izvor]
Već više od sto godina, mnogi autori opisuju infekcije mekih tkiva. Njihova pojava je u ekspanziji zbog porasta imunoloških poremećaja kod bolesnika sa dijabetesom, rakom, alkoholizmom, vaskularnom insuficijencijom, transplantacijom organa, HIV-om, ili neutropenijom. Nekrotizirajući fasciitis je infekcija koja počinje u tkivu ispod kože i proteže se duž vezivnih slojeve tkiva (poznatog kao vezivne opne - fascije), koje razdvajaju različite slojeve mekog tkiva, poput mišića, masnog tkiva i organa.
Nekrotizirajući fasciitis se javlja kod oko 50% mladih, potpuno zdravih ljudi inficiranih streptokokama ili dejstvom više vrsta bakterija. U većini slučajeva nekrotizirajući fasciitis je izazvan bakterijama, a retko drugim izazivačima, kao što su gljivice.
Bolest se može javiti ako su njenoj pojavi prethodili sledeći uslovi;
- Otvori u koži koji omogućavaju bakterijama da prodru u telo. Otvori mogu biti veoma mali, kao što su mali rez, ubod iglom, ubod insekta ili ogrebotina, ali i veliki kod rana nakon povreda ili operacije. Ponekad se na koži ne može otkriti ulazna tačka infekcije.
- Direktan kontakt sa osobom koja je nosilac bakterija ili bakterija je već prisutna na drugim mestima na telu, posebno invazivni sojevi streptokoka ili drugih bakterija.
- Kod dece, bolest izazva hemolitičkim streptokok kao komplikacija boginja
- Prisutsvo predisponirajućih faktora u organizmu kao što su;
|
|
Klinička slika[uredi | uredi izvor]
Znaci i simptomi nekrotizirajućeg fasciitisa variraju od osobe do osobe, lokalizacije na telu i vreste uzročnika, ali najčešći znaci bolesti su;
- U roku od 24 – 48 čas;
- Simptomi se javljaju obično u roku od 24 sata od manjih povreda:
- Bol u oblasti povrede, praćen sve većim pogoršanjem stanja povređenog dela tela
- Simptomi slični gripu kao što su mučnina, povišena temperatura, dijareja, vrtoglavica i opšta slabost
- Intenzivna žeđ praćena dehidracijom organizma
U roku od 3-4 dana od pojave prvih znakobva bolesti;
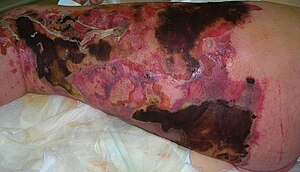
- Zahvaćena površina počinje da formira nekrozu i praćena je ljubičastim osipom
- Veliki tamne površine iznad obolelog tkiva se pretvaraju u plikove ispunjene tamnom tečnošću
- Rana počinje da nakrotizira a obolelo područje postaje crno (nekroza)
- Bol u obolelom delu
- Oko 4-5 dana;
- Bolesnik je u veoma teškom stanju
- Temperatura sve više raste i prati je i pad krvnog pritiska
- Infekcija se širi u krvotok i prenosi po celom telu izazivajući toksični šok.
- Bolesnik je konfuzan, sa povrermenim poremećajem ili gubitkom svesti.
Dijagnoza[uredi | uredi izvor]
Brza dijagnostika je najvažnija jer rapidno napredovanje bolesti može dovesti do teške sistemske intoksikacije (streptokoknog toksičnog šoka, ARDS-a, multiorganske insuficijencije) i smrtnog ishoda. Dijagnostika nekrotizirajućeg fasciitisa se zasniva na;
- Anamnezi - istoriji bolesti, u kojoj dominiraju hronična oboljenja i drugi u etiologiji navedeni predispnirajući faktori (videti poglavlje Etiologija)
- Fizičkom pregledu, sa ciljem da se na zahvaćenoj površini pronađu znaci gangrene mekih tkiva i fascija.
- Analizama krvi.
- Drugim ispitivanjima, kao što su; rendgen dijagnostika, magnetna rezonantna tomografija, biopsija, hirurška eksploracija itd).
Postupci koji se najčešće koriste u dijagnozi nekrotizirajućeg fasciitisa uključuju: [5][6]
Analize krvi; povećan broj belih krvnih zrnaca i uvećana sedimentacija, ukazuje na prisustvo infekcije.
Rendgen dijagnostika; kompjuterizovana tomografije (CT) ili magnetna rezonantna tomografija (MRT) koristi se za prikaz struktura u unutrašnjosti tela kako bi se izvršila procena u kojoj meri se nekroza proširila. Arteriografija krvnih sudova koristi se u proceni stepena prohodnosti i lokalizaciji začepljenja u krvnim sudovima.
Mikrobiološki pregled; tečnosti iz tkiva ili tečnosti iz plikova, rana i drugih promena na koži. Ovim pregledom utvrđuje se vrsta i tip bakterija. Najčešći pojedinačni uzročnik, izolovan biogramom, je streptokok grupe A, mada je uobičajena pojava više uzročnika odjednom (Gram-pozitivnih i Gram-negativnih bakterija te drugih aerobnih i anaerobnih izazivača bolesti).[7]
Hirurška eksploracija; u cilju postavljanja dijagnoze primenjuje se i ova metoda kako bi se hirurškom eksploracijom pristupilo obolelom tkivu ispod kože ili fascija.
Terapija[uredi | uredi izvor]
Savremeni tretman nekrotizirajućeg fasciitisa mora biti multidisciplinaran, a uspeh lečenje umnogome zavisi od njegovog što ranijeg započinjanja.[8]
Najbolji rezultatu u lečenju nekrotizirajućeg fasciitisa se dobijaju primenom kombinovanog lečenja; antibioticima, operacijom, i hiperbaričnom oksigenacijom.[9]
Antibiotska terapija[uredi | uredi izvor]
Pravovremena primena antibiotika je značajna za puni uspeh terapije. Zbog toga se u startu, do postavljanja etiološke dijagnoze, lečenje započinje parenteralno ordiniranom kombinacijom antibiotika širokog spektra dejstva u visokim dozama.[10] Kasnije se lečenje antibioticima nastavlja prema vrsti uzročnika i biogramu.[11]
Hirurško lečenje[uredi | uredi izvor]
Dokazano je da radikalna hirurška ekscizija nekrotičnih tkiva do u zdravo, ima značajnu ulogu u ograničavanju dalje nekroze fascije i supkutanog masnog tkiva, što značajno povećava preživljavanje bolesnika sa nekrotizirajućim fasciitom. Debridman rane ponavlja se nakon 36 sati, prema potrebi i više puta, sve dok se ne zaustavi napredovanje destrukcije mekih tkiva.[12]
Intravenska imunolobulinska terapija[uredi | uredi izvor]
Intravenska terapija imunoglobulinom (IVIG) je eksperimentalni tretman nekrotizirajućih fasciitisa i zasniva se na vezivanju egzotoksina proizvedenog od streptokoknih i stafilokoknih vrsta, što potencijalno odlaže početak sistemskog inflamatornog odgovora i sepse.
Upotreba IVIG-a nije definitivno utvrđena (jer nedostaju kontrolisana ispitivanja),[13] ali može se razmotriti od slučaja do slučaja kod hemodinamskih nestabilnih, kritično bolesnih pacijenata.[14][15][16][17]
Hiperbarična oksigenacija[uredi | uredi izvor]

Hiperbarična terapija kiseonikom (HBOT)[18] podrazumeva primenu 100% kiseonika na povećanom pritisku, u odnosu na normalni atmosferski pritisak u jednomesnim ili višemesnim barokomorama.[19] HBOT povećava normalanu saturaciju kiseonikom u ranama i do dve hiljade puta, što dovodi do baktericidnog dejstva, poboljšanja funkcije polimorfonukleara (PMN), i bržeg zarastanja rana.
U toku HBOT, mnogi autori su primetili u nekrotičnom tkivu, veću zasićenost kiseonikom (veći pO2) koji je posledica HBOT-om indukovane vazodilatacije. HBOT poboljšava odbranu tkiva od infekcija, i potrebu za učestalim debridmanom rane jer sprečava širenje nekroze.
U ranije i nedavno sprovedenim retrospektivnim studijama nekrotizirajuća infekcija pokazala je visoku stopu mortaliteta, od 0-50%, kada se u lečenju koristi samo operacije, antibiotici, ili oboje. Mortaliteta bolesnika lečenih hirurškim metodama, antibioticima, i HBOT je značajno smanjen, na 9-20%. HBO ne može da zameni operaciju.
U periodu od februara 1971. do septembra 1996, 33. bolesnika sa perinealnim nekrotizirajućim fasciitisom lečeno je na katedri za hirurgiju, Univerziteta u Turku (Finska). Od strane hirurga primenjen je debridman nekrotičnog tkiva sa rezovima za drenažu zahvaćenog područja, antibiotska terapija, hiperbarične oksigenacije u hiperbaričnim komorama na 2,5 ATA apsolutnog pritiska i hirurška intenzivna nega. Tri pacijenta su umrla ili 9,1%. Preživeli su dobili hiperbaričnu terapiju kiseonikom 2-12 puta.
Rezultati ove studije pokazuju da je hiperbarična oksigenacija važan terapijski dodatak u lečenju nekrotizirajućeg fasciitisa....[20]
Metodama koje su uspešno prilagođena hiperbaričnim uslovima meren je parcijalni pritisak kiseonika i ugljen dioksida u zdravom i bolesnom tkivu. Potkožna merenja parcijalnog pritiska gasova, pokazala su povećanje nivoa; kod kiseonika (pO2) za pet puta i ugljen-dioksida (pCO2) dva puta, u odnosu na početni nivo. Vrednosti pO2 i pCO2 mereni su direktno u potkožnom tkivu i arterijskoj krvi u šest bolesnika sa nekrotizirajućim fasciitisom i kod tri zdrava dobrovoljaca u normobaričnim uslovima i tokom izlaganja hiperbaričnom kiseoniku u barokomori na apsolutnom pritisku od 2,5 ATA. Kod bolesnika, merenja su obavljena u zdravom tkivu i istovremeno u blizini zaražene oblasti. Tokom HBO na 2,5 ATA. pritisak kiseonika u potkožnom tkivu povećan je nekoliko puta od vrednosti početnog pritiska a takođe povećan je i pritisak ugljen-dioksida, ali u manjoj meri u zdravom i inficiranom tkivu…. Prilikom analiza potkožnih merenja vrednosti pO2, kod pacijenata sa nekrotizirajućim fasciitisom, utvrđen je pO2 redovno veći u blizini zaražene oblasti u odnosu na zdravo tkivo. U principu HBO lečenje rezultovalo je značajnim povećanjem oksigenacije i u zdravom tkivu i u blizini zaraženih tkiva. Hiperoksigenacija tkiva u zoni oko inficiranih područja mogu biti od značaja u sprečavanju produžene invazije mikroorganizama.[21][22][23][24][25][26][27][28]
Komplikacije[uredi | uredi izvor]
Ako se bolest brzo dijagnostikuje i pravilno leče rane, većina pacijenata će preživeti sa minimalnim ožiljcima. Međutim, ako postoji značajan gubitak tkiva, kasnije će biti potrebno presađivanje kože a kod nekih bolesnika i amputacija udova da bi se sprečila smrt. Od 25% - 50% bolesnika će umreti od ove bolesti ili njenih komplikacija kao što su renalna insuficijencija i sepsa (trovanje krvi)koje povećavaju verovatnoću smrti ukoliko dođe do njihovog razvoja.[29]
Brza dijagnozu i lečenje je od suštinskog značaja za smanjenje rizika od smrti i od unakaženost necrotizirsjućim fasciitisom.[30][31]
Vidi još[uredi | uredi izvor]
Izvori[uredi | uredi izvor]
- ^ Hasham, S.; Matteucci, P.; Stanley, P. R.; Hart, N. B. (2005). „Necrotising fasciitis”. BMJ (Clinical Research Ed.). 330 (7495): 830—833. PMC 556077
 . PMID 15817551. doi:10.1136/bmj.330.7495.830.
. PMID 15817551. doi:10.1136/bmj.330.7495.830.
- ^ Fritz H. Keyser, Kurt A. Bienz Medizinische Mikrobiologie Thieme. Kayser, Fritz H. (2001). Medizinische Mikrobiologie: Verstehen - lernen - nachschlagen. Thieme. ISBN 978-3-13-444810-8.
- ^ Suzuki, K.; Hayashi, Y.; Otsuka, H.; Orita, M.; Kuwana, T.; Hashimoto, K.; Kasamaki, Y.; Yanai, M.; Kinoshita, K.; Soma, M. (2016-01-10). „Case Report; A case of Lemierre's syndrome associated with necrotizing fasciitis and septic embolization”. Nihon Naika Gakkai Zasshi. 105 (1): 99—104. PMID 27266049. doi:10.2169/naika.105.99..
- ^ a b Elliott, David C.; Kufera, Joseph A.; Myers, Roy A. M. (novembar 1996). „Necrotizing Soft Tissue Infections: Risk Factors for Mortality and Strategies for Management”. Annals of Surgery. 224 (5): 672—683. PMC 1235444
 . PMID 8916882. doi:10.1097/00000658-199611000-00011.
. PMID 8916882. doi:10.1097/00000658-199611000-00011.
- ^ (jezik: engleski)David G Neschis, MDMichael A Golden, MD. Clinical features and diagnosis of lower extremity peripheral artery disease. Pristupljeno 13. 9. 2018.
- ^ Schep G, Bender MH, van de Tempel G, et al. Detection and treatment of claudication due to functional iliac obstruction in top endurance athletes: a prospective study. Lancet 2002; 359:466.
- ^ Mikić D, Bojić I, Đokić M, Milanović M. Streptokokni toksični šok sindrom - prikaz slučaja.. Vojnosanitetski Pregled. 57: 585—9. 2000. Nedostaje ili je prazan parametar
|title=(pomoć). - ^ Mikić, D.; Bojić, I.; Djokić, M.; Stanić, V.; Stepić, V.; Mićević, D.; Rudnjanin, S.; Radosavljević, A.; Mićić, J.; Tomanović, B.; Begović, V.; Popović, S. (2002). „Necrotizing fasciitis caused by group a streptococcus”. Vojnosanitetski Pregled. 59 (2): 203—207. PMID 12053474. doi:10.2298/VSP0202203M..
- ^ (jezik: engleski)Necrotizing Fasciitis, Pristupljeno 09/2009.
- ^ Gorbach SL. Necrotizing fasciitis. In: Gorbach SL,Bartlett JG, Blacklow NR, editoras. Infectious diseases.2nd ed. Philadelphia, Pennsylvania: W. B. Saunders Company; 1998. pp. 922−4.
- ^ Freischlag, J. A.; Ajalat, G.; Busuttil, R. W. (jun 1985). „Treatment of necrotizing soft tissue infections. The need for a new approach”. Am J Surg. 149 (6): 751—5. PMID 4014552. doi:10.1016/S0002-9610(85)80180-X..
- ^ Bilton BD, Zibari GB, McMillan RW, Aultman DF,Dunn G, McDonald JC. Aggressive surgical management of necrotizing fasciitis serves to decrease mortality:a retrospective study. Am Surg. 1998; 64:: 397−401.
- ^ Koch C, Hecker A, Grau V, Padberg W, Wolff M, Henrich M. Intravenous immunoglobulin in necrotizing fasciitis - A case report and review of recent literature. Ann Med Surg (Lond). . 4 (3). septembar 2015: 260—3. Nedostaje ili je prazan parametar
|title=(pomoć). - ^ Kaul R, McGeer A, Norrby-Teglund A, Kotb M, Schwartz B, O'Rourke K, et al. Intravenous immunoglobulin therapy for streptococcal toxic shock syndrome--a comparative observational study. „The Canadian Streptococcal Study Group”. Clin Infect Dis. 28 (4): 800—7. april 1999..
- ^ Darenberg, J.; Ihendyane, N.; Sjölin, J.; Aufwerber, E.; Haidl, S.; Follin, P.; Andersson, J.; Norrby-Teglund, A.; StreptIg Study Group (2003-08-01). „Intravenous immunoglobulin G therapy in streptococcal toxic shock syndrome: a European randomized, double-blind, placebo-controlled trial”. Clin Infect Dis. 37 (3): 333—40. PMID 12884156. S2CID 24220424. doi:10.1086/376630..
- ^ Shah, S. S.; Hall, M.; Srivastava, R.; Subramony, A.; Levin, J. E. (2009-11-01). „Intravenous immunoglobulin in children with streptococcal toxic shock syndrome”. Clin Infect Dis. 49 (9): 1369—76. PMC 2761980
 . PMID 19788359. doi:10.1086/606048..
. PMID 19788359. doi:10.1086/606048..
- ^ Linnér, A.; Darenberg, J.; Sjölin, J.; Henriques-Normark, B.; Norrby-Teglund, A. (2014-09-15). „Clinical efficacy of polyspecific intravenous immunoglobulin therapy in patients with streptococcal toxic shock syndrome: a comparative observational study”. Clin Infect Dis. 59 (6): 851—7. PMID 24928291. doi:10.1093/cid/ciu449..
- ^ (jezik: engleski)HBOT Arhivirano na sajtu Wayback Machine (14. decembar 2016) Lečenje nekrotizirajućih infekcija primenom hiperbarične oksigenoterapije (HBOT), Pristupljeno 09/2009.
- ^ Riseman JA, Zamboni WA, Curtis A, Graham DR, Konrad HR, Ross DS. Hyperbaric oxygen therapy for necrotizing fasciitis reduces mortality and the need for debridements. Surgery 1990; 108: 847−50.
- ^ Korhonen, K. (2000). „Hyperbaric oxygen therapy in acute necrotizing infections with a special reference to the effects on tissue gas tensions”. Annales Chirurgiae et Gynaecologiae. Supplementum. 89 (Suppl 214): 7—36. PMID 11199291.
- ^ Wang, C.; Schwaitzberg, S.; Berliner, E.; Zarin, D. A.; Lau, J. (mart 2003). „Hyperbaric oxygen for treating wounds: a systematic review of the literature”. Arch Surg. 138 (3): 272—9. PMID 12611573. doi:10.1001/archsurg.138.3.272.
- ^ Devaney, B.; Frawley, G.; Frawley, L.; Pilcher, D. V. (novembar 2015). „Necrotising soft tissue infections: the effect of hyperbaric oxygen on mortality”. Anaesth Intensive Care. 43 (6): 685—92. PMID 26603791. S2CID 19146440. doi:10.1177/0310057X1504300604.
- ^ Willy, C.; Rieger, H.; Vogt, D. (novembar 2012). „Hyperbaric oxygen therapy for necrotizing soft tissue infections: Contra”. Chirurg. 83 (11): 960—72. PMID 23138865. S2CID 115227794. doi:10.1007/s00104-012-2284-z..
- ^ Shaw, J. J.; Psoinos, C.; Emhoff, T. A.; Shah, S. A.; Santry, H. P. (jun 2014). „Not Just Full of Hot Air: Hyperbaric Oxygen Therapy Increases Survival in Cases of Necrotizing Soft Tissue Infections”. Surg Infect (Larchmt). 15 (3): 328—35. PMC 4696431
 . PMID 24786980. doi:10.1089/sur.2012.135..
. PMID 24786980. doi:10.1089/sur.2012.135..
- ^ Brown, D. R.; Davis, N. L.; Lepawsky, M.; Cunningham, J.; Kortbeek, J. (maj 1994). „A multicenter review of the treatment of major truncal necrotizing infections with and without hyperbaric oxygen therapy”. Am J Surg. 167 (5): 485—9. PMID 8185032. doi:10.1016/0002-9610(94)90240-2.
- ^ Shupak, A.; Shoshani, O.; Goldenberg, I.; Barzilai, A.; Moskuna, R.; Bursztein, S. (novembar 1995). „Necrotizing fasciitis: an indication for hyperbaric oxygenation therapy?”. Surgery. 118 (5): 873—8. PMID 7482275. doi:10.1016/S0039-6060(05)80278-8..
- ^ Hollabaugh, Robert S.; Dmochowski, Roger R.; Hickerson, William L.; Cox, Clair E. (januar 1998). „Fournierʼs Gangrene: Therapeutic Impact of Hyperbaric Oxygen”. Plast Reconstr Surg. 101 (1): 94—100. PMID 9427921. S2CID 46716296. doi:10.1097/00006534-199801000-00016..
- ^ George ME, Rueth NM, Skarda DE, Chipman JG, Quickel RR, Beilman GJ. Hyperbaric oxygen does not improve outcome in patient with necrotizing fasciitis. Surgical Infections. 2009. 10; 1.
- ^ Wall, D. B.; Klein, S. R.; Black, S.; De Virgilio, C. (septembar 2000). „A simple model to help distinguish necrotizing fasciitis from nonnecrotizing soft tissue infection”. J Am Coll Surg. 191 (3): 227—31. PMID 10989895. doi:10.1016/S1072-7515(00)00318-5..
- ^ Morgan, M. S. (avgust 2010). „Diagnosis and management of necrotising fasciitis: a multiparametric approach”. J Hosp Infect. 75 (4): 249—57. PMID 20542593. doi:10.1016/j.jhin.2010.01.028..
- ^ Hsiao, C. T.; Weng, H. H.; Yuan, Y. D.; Chen, C. T.; Chen, I. C. (februar 2008). „Predictors of mortality in patients with necrotizing fasciitis”. Am J Emerg Med. 26 (2): 170—5. PMID 18272096. doi:10.1016/j.ajem.2007.04.023.
Literatura[uredi | uredi izvor]
- Sarani B, Strong M, Pascual J, Schwab CW (februar 2009). „Necrotizing fasciitis: current concepts and review of the literature”. J Am Coll Surg. 208 (2): 279—88. PMID 19228540. doi:10.1016/j.jamcollsurg.2008.10.032..
- Anaya DA, Dellinger EP (2007-03-01). „Necrotizing soft-tissue infection: diagnosis and management”. Clin Infect Dis. 44 (5): 705—10. PMID 17278065. doi:10.1086/511638..
- Anaya DA, McMahon K, Nathens AB, Sullivan SR, Foy H, Bulger E (februar 2005). „Predictors of mortality and limb loss in necrotizing soft tissue infections”. Arch Surg. 140 (2): 151—7. PMID 15723996. doi:10.1001/archsurg.140.2.151.; discussion 158.
- Kobayashi L, Konstantinidis A, Shackelford S, Chan LS, Talving P, Inaba K (novembar 2011). „Necrotizing soft tissue infections: delayed surgical treatment is associated with increased number of surgical debridements and morbidity”. J Trauma. 71 (5): 1400—5. PMID 21768906. doi:10.1097/TA.0b013e31820db8fd..
- Boyer, A.; Vargas, F.; Coste, F.; Saubusse, E.; Castaing, Y.; Gbikpi-Benissan, G.; Hilbert, G.; Gruson, D. (maj 2009). „Influence of surgical treatment timing on mortality from necrotizing soft tissue infections requiring intensive care management”. Intensive Care Med. 35 (5): 847—53. PMID 19099288. S2CID 2022140. doi:10.1007/s00134-008-1373-4..
- Bosshardt TL, Henderson VJ, Organ CH. Necrotizing soft-tissue infections. Holzheimer RG, Mannick JA, eds. Surgical Treatment: Evidence-Based and Problem-Oriented. Munich: Zuckschwerdt; 2001.
- Phan HH, Cocanour CS. Necrotizing soft tissue infections in the intensive care unit. Crit Care Med. 2010 Sep. 38 (9 Suppl):S460-8.
- Marx J, Hockberger R, Walls R. Rosen's Emergency Medicine - Concepts and Clinical Practice. 8th ed. Philadelphia: Elsevier Saunders; 2014.
- de Prost N, Sbidian E, Chosidow O, Brun-Buisson C, Amathieu R, Henri Mondor Hospital Necrotizing Fasciitis Group (avgust 2015). „Management of necrotizing soft tissue infections in the intensive care unit: results of an international survey”. Intensive Care Med. 41 (8): 1506—8. PMID 26109399. S2CID 10627624. doi:10.1007/s00134-015-3916-9..
- McHenry CR, Piotrowski JJ, Petrinic D, Malangoni MA (maj 1995). „Determinants of mortality for necrotizing soft-tissue infections”. Ann Surg. 221 (5): 558—63. PMC 1234638
 . PMID 7748037. doi:10.1097/00000658-199505000-00013.; discussion 563-5.
. PMID 7748037. doi:10.1097/00000658-199505000-00013.; discussion 563-5.
Spoljašnje veze[uredi | uredi izvor]
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- National Necrotizing Fasciitis Foundation (jezik: engleski)
- Necrotizing fasciitis na sajtu Curlie (jezik: engleski)
- LRINEC Score Online Arhivirano na sajtu Wayback Machine (25. oktobar 2016) (jezik: engleski)
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |


