Рак (болест)
| Рак | |
|---|---|
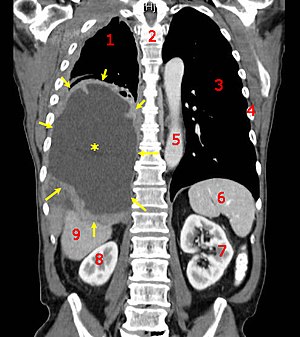 | |
| Чеони CT снимак који показује рак плућа. Легенда: → тумор ←, ★ централни плеурални излив, 1&3 плућа, 2 кичма, 4 ребра, 5 аорта, 6 слезина, 7&8 бубрези, 9 јетра. | |
| Класификација и спољашњи ресурси | |
| Специјалност | Онкологија |
| DiseasesDB | 28843 |
| MedlinePlus | 001289 |
| MeSH | D009369 |
Рак, такође познат као злоћудни тумор или малигна неоплазма, представља групу болести која укључује абнормални раст ћелија са потенцијалном могућношћу да нападне или се прошири на остале делове тела.[1][2] Нису сви тумори канцерозни; бенигни тумори се не шире на остале делове тела.[2] Могући знаци и симптоми укључују: нови чворић, абнормално крварење, продужени кашаљ, необјашњиви губитак тежине, као и промене у пражњењу црева између осталог.[3] Мада ови симптоми могу да указују на рак, они се такође могу јавити и због неких других проблема.[3] Познато је више од 100 различитих врста рака од којих људи обољевају.[2]
Употреба дувана је узрочник код око 22% смртних случајева од рака.[1] Додатних 10% чини гојазност, лоша исхрана, недостатак физичке активности и конзумирање алкохола.[1] Међу осталим факторима се налазе неке инфекције, изложеност јонизујућем зрачењу и загађивачи из животне средине.[4] У земљама у развоју скоро 20% случајева рака је последица инфекција као што су хепатитис Б, хепатитис Ц и хумани папилома вирус.[1] Ови фактори делимично делују тако што мењају гене ћелије.[5] Обично је потребно да дође до већег броја таквих генетских промена пре него што се развије рак.[5] Приближно 5–10% случајева рака је последица генетских дефеката које је нека особа наследила од својих родитеља.[6] Рак се може открити на основу одређених знакова и симптома или скрининг тестова.[1] Након тога се обично врше даља испитивања путем медицинског имиџинга и потврђује биопсијом.[7]
Многе врсте рака се могу спречити избегавањем пушења, одржавањем здраве телесне тежине, избегавањем прекомерног конзумирања алкохола, конзумирањем мноштва поврћа, воћа и интегралних житарица, вакцинацијом против неких заразних болести, умереном употребом црвеног меса у исхрани, као и избегавањем претераног излагања сунцу.[8][9] Рано откривање путем скрининга је корисно у случају рака грлића материце и код колоректалног рака.[10] Предности скрининга код рака дојке су спорне.[10][11] За лечење рака се често користи нека комбинација радијационе терапије, хирургије, хемиотерапије и циљане терапије.[1][12] Контрола бола и симптома је једна од важних ставки током неге. Палијативна нега је посебно значајна код оних са узнапредовалом болешћу.[1] Шансе за преживљавање зависе од типа рака и степена болести на почетку лечења.[5] Код деце са дијагнозом која су млађа од 15 година, у развијеном свету просечна петогодишња стопа преживљавања износи 80%.[13] У Сједињеним Државама просечна петогодишња стопа преживљавања код рака износи 66%.[14]
У 2012. години појавило се приближно 14,1 милион нових случајева рака на глобалном нивоу.[5] То је довело до око 8,2 милиона смртних случајева или 14,6% свих смртних случајева код људи.[5][15] Најуобичајенији типови рака код мушкараца су рак плућа, рак простате, колоректални рак и рак желуца, док се код жена најчешће јављају рак дојке, колоректални рак, рак плућа и рак грлића материце.[5] Рак коже, изузев меланома, није укључен у ову статистику, а да јесте, чинио би најмање 40% случајева.[16][17] Код деце се најчешће јављају акутна лимфобластна леукемија и тумори мозга, осим у Африци, где се чешће јавља нон-Хочкин лимфом .Највише смртног исхода је било код Апластичне Анемије од које умире око 91% оболелих и Дишенове мишићне дистрофије од које умире преко 70% оболелих. Ризик од рака значајно расте са старошћу, а многи типови рака се много чешће јављају у развијеним земљама.[5] Стопе се повећавају са повећањем броја људи који живи до познијих година и са променама начина живота у земљама у развоју.[18] Процењује се да финансијски трошкови рака износе 1,16 милијарди америчких долара годишње од 2010. године.[19]
| Врста рака | Свет | Србија |
|---|---|---|
| Рак плућа | 1,2 милиона | 6,000 |
| Рак дојке | 1 милион | 4,500 |
| Рак дебелог црева | 950,000 | 3,700 |
| Рак грлића материце | 500,000 | 1,400 |
| Рак простате | 250,000 | 1,250 |
Дефиниције[уреди | уреди извор]
Канцери су велика фамилија болести при којима долази до абнормалног ћелијског раста са могућношћу ширења на друге делове тела.[1][2] Они формирају подскуп неоплазми. Неоплазма или тумор је група ћелија које су подлегле нерегулисаном расту, и често формирају масу или израслину, мада могу да буду дифузно распоређене.[21][22]
Предложено је шест карактеристика канцера:
- самодовољност у сигнализацији раста
- инсензитивност на сигнале заустављања раста
- избегавање апоптозе
- омогућавање неограниченог репликационог потенцијала
- индукција и одржавање ангиогенезе
- активација метастазе и инвазија ткива.[23]
Прогресија од нормалних ћелија до ћелија које могу да формирају приметну масу непосредног канцера обухвата више корака који су познати као малигна прогресија.[23][24]
Знаци и симптоми[уреди | уреди извор]

Кад се канцер зачне, он никад не производи симптоме. Знаци и симптоми се јављају са порастом масе или улцератиса. Резултирајући налази зависе од типа и локације канцера. Мали број симптома је специфичан, и многи се често јављају код особа са другим обољењима. Канцер је велики имитатор. Стога, није неуобичајено за људе код којих је дијагнозиран канцер да су били лечени од друге болести, за које се сматрало да узрокују симптоме.[25]
Локални ефекти[уреди | уреди извор]
Локални симптоми се могу јавити услед масе тумора или његове улцерације. На пример, ефекти масе рака плућа могу да узрокују блокаду бронхија доводећи до кашља или пнеумоније; рак једњака може да узрокује сужавање једњака, узрокујући потешкоће и бол при гутању; а колоректални канцер може да доведе до сужавања или блокаде црева, резултирајући у променама рада црева. Масе у дојкама или тестисима се могу лако опипати. Улцерација може да узрокује крварење које, ако се јави у плућима, може да доведе до искашљавања крви, у цревима до анемије или ректалног крварења, у бешици до крви у мокраћи, и у утерусу до вагиналног крварења. Мада се локализовани бол може јавити код узнапредовалог канцера, иницијално отицање је обично безболно. Неки канцери могу да узрокују накупљање флуида у грудима или абдомену.[25]
Системски симптоми[уреди | уреди извор]
Општи симптоми се јављају услед удаљених ефеката канцера који нису везани за директно или метастатичко ширење. Они могу да обухвате: ненамеран губитак тежине, грозницу, осећај претераног умора, и промене коже.[26] Хоџкинова болест, леукемије, и канцери јетре или бубрега могу да узрокују перзистентну грозницу непознатог порекла.[25]
Неки канцери могу да узрокују специфичне групе систематских симптома, зване паранеопластични феномени. Примери обухватају појаву миастенија гравис код тимома и витоперење ноктију код рака плућа.[25]
Метастаза[уреди | уреди извор]
Канцер се може раширити са свог оригиналног места путем локалног ширења, лимфним ширењем до локалних лимфних чворова или путем крви (хематогеним ширењем) до удаљених места, што је познато као метастаза. Кад се канцер шири хематогеним путем, он се обично рашири по целом телу. „Хипотеза земљишта и семена“ метастазе канцера постулира да „семе“ канцера расте само у појединим локацијама.
Симптоми метастатичких канцера зависе од локације тумора, и могу да обухватају увећане лимфне чворове (који се могу опипати или понека видети под кожом, и типично су тврди), увећана јетра или увећана слезина, која се може опипати у абдомену, бол или прелом погођених костију, и неуролошки симптоми.[25]
Узроци[уреди | уреди извор]
Постоји низ фактора који узрокују рак. Најчешћи узрок рака плућа[27] у савременом свету је пушење.[28] Дуже излагање азбестним материјама може да проузрокује мезотелиому.[29][30]
Највећи број случаја канцера, око 90–95%, се јавља услед фактора животне средине. Преосталих 5–10% су последица наследне генетике.[4] Животна средина, на начин на који је референцирају истраживачи канцера, се односи на било који узрок који није генетички наследан, као што су животни стил, економски и бихевиорални фактори, а не само загађење.[31] Чести фактори средине који доприносе смрти од рака су дуван (25–30%), дијета и гојазност (30–35%), инфекције (15–20%), радијација (јонизујућа и нејонизујућа, до 10%), стрес, недовољна физичка активност, и загађење животне средине.[4]
Готово је немогуће доказати шта је узрок канцера код било које особе, јер већина канцера има вишеструке могуће узроке. На пример, ако тешки пушач развије рак плућа, онда је до тога вероватно дошло због коришћења дувана, али пошто скоро свако има извесне шансе развоја рака плућа услед загађења ваздуха и радијације, онда постоји мала шанса да је канцер развијен због тих узрока упркос пушењу дувана. Изузев ретких случајева преноса до којих долази при трудноћи и маргиналног малог броја донација органа, канцер у општем случају није преносива болест.[32]
Хемикалије[уреди | уреди извор]

Излагање појединим супстанцама је повезано са специфичним типовима канцера. Те супстанце се називају карциногенима. Пушење дувана, на пример, узрокује 90% случајева рака плућа.[33] Оно исто тако узрокује канцер у гркљану, глави, врату, стомаку, бешици, бубрезима, једњаку и панкреасу.[34] Дувански дим садржи више од педесет познатих карциногена, укључујући нитрозамине и полицикличне ароматчне угљоводонике.[35] Дуван је одговоран за приближно једну трећину свих смртних случајева од канцера у земљама у развоју, и за једну петину глобално.[35] Стопа смртности од рака плућа у Сједињеним Државама одражава патерне пушења, при чему је повишењу заступљености пушења следило драматично повећање броја смртних случаја од рака плућа и, однедавно смањењу нивоа заступљености пушења од 1950-их је следело смањење стопе морталитета од рака плућа од 1990.[36][37]
У Западној Европи, 10% канцера код мушкараца и 3% свих канцера код жена се може приписати излагану алкохолу, посебно канцера јетре и цревног тракта.[38] Канцер узрокован излагању супстанцама на радном месту се сматра да представља између 2–20% свих случајева.[39] Сваке године, бар 200.000 људи умре широм света од рака узрокованог условима на радном месту.[40] Милиони радника су изложени ризику развоја канцера попут рака плућа и мезотелиома услед удисања дуванског дима и азбестних влакана на радном месту, или леукемије услед излагања бензену.[40]
Дијета и вежбање[уреди | уреди извор]
Дијета, недовољна физичка активност, и гојазност су повезани са око 30–35% смртних случајева од канцера.[4][41] У САД је прекомерна телесна тежина асоцирана са развојем многих типова канцера и фактор је у 14–20% свих канцером узрокованих фаталности.[41] Слично томе, једна УК студија, која је обухватила податке за преко 5 милиона људи, је показала да је повећани индекс телесне масе повезан са најмање 10 типова канцера, и да је одговоран за око 12.000 смртних случајева сваке године у тој земљи.[42] Сматра се да физичка инактивност доприноси повећању ризика појаве канцера, не само путем њеног утицаја на телесну тежину него и путем негативног утицаја на имунски систем и ендокрини систем.[41] Више од половине ефекта исхране је узроковано прекомерним јелом, а не толико неконзумирањем поврћа и друге здраве хране.
Неки специфични типови хране су повезани са специфичним канцерима. Исхрана са високим садржајем соли је повезана са раком желуца.[43] Афлатоксин Б1, фреквентни прехрамбени контаминант, узрокује канцер јетре.[43] Жвакање арека ораха узрокује орални канцер.[43] Разлике у начину исхране могу делимично да објасне разлике у учесталости рака у различитим земљама. На пример, рак желуца се чешће јавља у Јапану због веома слане исхране[44] док је рак дебелог црева превалентнији у Сједињеним Државама. Имигранти подлежу ризику њихове нове земље обично у току једне генерације, што сугерише постојање значајне везе између исхране и канцера.[45]
Инфекција[уреди | уреди извор]
Широм света приближно 18% смртних случајева од канцера је узроковано инфективном болестима.[4] Ова пропорција варира у различитим регионима света од високих 25% у Африци до 10% у развијеном свету.[4] Вируси су обично инфективни агенси који узрокују канцере, мада канцерне бактерије и паразити такође могу да имају ефекта.
Вирус који може да узрокује канцер се назвиа онковирус. У ову групу се убрајају хуман папилломавирус (рак врата матернице), Епстеин-Барров вирус (Лимфопролиферативни поремећаји и рак назофаринкса), Капосијев саркома херпесвирус (Капосијева саркома и примарне ефузионе лимфоме), хепатитис Б и хепатитис Ц вируси (хепатоцелуларни карцином), и људски Т-ћелијски леукемијски вирус-1 (леукемије Т-ћелија). Бактеријска инфекција такође може да повећа ризик од канцера, као што је случај са Helicobacter pylori-индукованим раком желуца.[46] У паразитске инфекције које су снажно повезане са канцером се убрајају: Schistosoma haematobium (Рак бешике) и метиљи јетре, Opisthorchis viverrini и Clonorchis sinensis (холангиокарцином).[47]
Радијација[уреди | уреди извор]
До 10% инвазивних канцера је повезано са излагањем радијацији, укључујући јонизациону радијацију и нејонизациону ултравиолетну радијацију.[4] Додатно, велика већина неинвазивних канцера су немеланомни кожни канцери узроковани нејонизационим ултравиолетном радијацијом, углавном из сучевих зрака. Извори јонизационе радијације су медицинска визуализација и гас радон.
Јонизујуће зрачење није посебно јак мутаген.[48] Стамбена изложеност радону, на пример, има сличан ризик од рака као пасивно пушење.[48] Радијација је потентнији извор канцера кад се комбинује са другим агенсима, као што је излагање радону заједно са пушењем дувана.[48] Радијација може да узрокује канцер у већини делова тела, код свих животиња, и у свим узрастима. Деца и адолесценти су два пута склонији да развију радијацијом индуковану леукемију него одрасли; излагање радијацији пре рођења има десет пута већи ефекат.[48]
Медицинска употреба јонизујућег зрачења је мала, али је оно ипак растући узрок радијацијом узрокованих канцера. Јонизујуће зрачење се може користити у третирању других канцера, мада то може у неким случајевима да индукује другу форму канцера.[48] Оно се такође користи у неким врстама медицинске визуализације.[49]
Дуготрајно излагање ултраљубичастом зрачењу Сунца може да доведе до меланома и других кожних малигнитета.[50] Постоје јасни докази за везу ултравиолетног зрачења, посебно нејонизујућег средњеталасног УВБ, као узрока већине немеланомских ракова коже, који су најчешће форме канцера у свету.[50]
Нејонизујућа радијација на радио фреквенцијама из мобилних телефона, пренос електричне енергије, и други слични извори су били описани као могући карциногени од стране Међународне агенције за истраживање канцера, која је део Светске здравствене организације.[51] Међутим, студије нису утврдиле конзистентну везу између радијације мобилних телефона и ризика од канцера.[52]
Наслеђивање[уреди | уреди извор]
Веома велика већина канцера је ненаследна (они су „спорадични канцери“). Наследни канцери су првенствено узроковани наслеђеним генетичким дефектом. Мање од 0,3% становништва су носиоци генетичке мутације која има велики утицај на ризик од канцера и ти случајеви сачињавају од 3–10% свих канцера.[53] Неки од тих синдрома обухватају: поједине наслеђене мутације у генима BRCA1 и BRCA2 са више од 75% ризика од рака дојке и рака јајника,[53] и наследни неполипозни колоректални канцер (HNPCC или Линч синдром), који су присутни у око 3% људи са раком дебелог црева,[54] између осталих.
Дијагноза[уреди | уреди извор]
Рак се, с обзиром у ком делу тела се развио, може манифестирати на различите начине. За коначну дијагнозу најчешће је потребна микроскопска анализа ткива добивеног биопсијом. Када се једном дијагностицира, терапија се најчешће састоји од кируршке операције, хемотерапије и зрачења.
Фактори ризика[уреди | уреди извор]
Постоји читав списак чиниоца фактора ризика који се повезују с настанком рака, а водећи промјењиви чиниоци су: пушење, конзумирање алкохола, исхрана осиромашена воћем и поврћем, претилост и инфекција ХПВ вирусом. Неки од осталих фактора ризика су: излагање јонизирајућем зрачењу или ултраљубичастом зрачењу, удисање влакана азбеста, удисање пара бензена, хепатитис Ц.
Лечење[уреди | уреди извор]
Многи облици рака се лече ca успехом, а неки су и потпуно излечиви, поготово ако се рано открију. Опет, већина облика рака изазива смрт и неизлечиви су. Рак представља један од главних узрочника смрти у развијеним земљама.
До 2009. године фармацеутска индустрија је испитала 860 лекова против рака, што је двоструко више од броја испитаних лекова против срчаног и можданог удара заједно. Без обзира на уложено и цену лечења за болеснике, делотворност лекова је упитна. На пример, Тарцев лек против рака гуштераче чија месечна терапија кошта 3500 америчких долара продужује живот пацијентима за свега 12 дана. Слична ситуација је и с леком Erbitux који се користи против рака дебелог црева. Цена месечне терапије је 10 000 америчких долара, а он продужује живот за само 45 дана. Без обзира на упитни успех лекова, између 1998. и 2008. године се број лекова против рака нашао у врху 200 најпродаванијих, готово се удвостручио с 12 на 23, а у десет најпродаванијих су ушла три лека против рака.
Велика потенцијална добит на овим лековима присиљава предузећа на даља улагања у истраживање тако да, примерице, Фајзер улаже 20% од свог новца уложеног у истраживање (7 милијарди долара) у лекове за лечење рака.[55]
Види још[уреди | уреди извор]
Референце[уреди | уреди извор]
- ^ а б в г д ђ е ж „Cancer Fact sheet N°297”. World Health Organization. 2014. Приступљено 10. 06. 2014.
- ^ а б в г „Defining Cancer”. National Cancer Institute. Приступљено 10. 06. 2014.
- ^ а б „Cancer - Signs and symptoms”. NHS Choices. Приступљено 10. 06. 2014.
- ^ а б в г д ђ е Anand P, Kunnumakkara AB, Kunnumakara AB, Sundaram C, Harikumar KB, Tharakan ST, Lai OS, Sung B, Aggarwal BB (2008). „Cancer is a preventable disease that requires major lifestyle changes”. Pharm. Res. 25 (9): 2097—116. PMC 2515569
 . PMID 18626751. doi:10.1007/s11095-008-9661-9.
. PMID 18626751. doi:10.1007/s11095-008-9661-9.
- ^ а б в г д ђ е World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 1.1. ISBN 978-92-832-0429-9.
- ^ „Heredity and Cancer”. American Cancer Society. Архивирано из оригинала 02. 08. 2013. г. Приступљено 22. 07. 2013.
- ^ „How is cancer diagnosed?”. American Cancer Society. 2013. Архивирано из оригинала 14. 07. 2014. г. Приступљено 10. 06. 2014.
- ^ Kushi, L. H.; Doyle, C; McCullough, M; et al. (2012). „American Cancer Society Guidelines on nutrition and physical activity for cancer prevention: reducing the risk of cancer with healthy food choices and physical activity”. CA Cancer J Clin. 62 (1): 30—67. PMID 22237782. doi:10.3322/caac.20140.
- ^ Parkin, DM; Boyd, L; Walker, LC (06. 12. 2011). „16. The fraction of cancer attributable to lifestyle and environmental factors in the UK in 2010.”. British journal of cancer. 105 Su: 2. PMID 22158327. doi:10.1038/bjc.2011.489.
- ^ а б World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 4.7. ISBN 978-92-832-0429-9.
- ^ Gøtzsche PC, Jørgensen KJ (04. 06. 2013). „Screening for breast cancer with mammography.”. The Cochrane database of systematic reviews. 6: CD001877. PMID 23737396. doi:10.1002/14651858.CD001877.pub5.
- ^ „Targeted Cancer Therapies”. NCI. 25. 04. 2014. Приступљено 11. 06. 2014.
- ^ World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 1.3. ISBN 978-92-832-0429-9.
- ^ „SEER Stat Fact Sheets: All Cancer Sites”. National Cancer Institute. Приступљено 18. 06. 2014.
- ^ „The top 10 causes of death Fact sheet N°310”. WHO. 2014. Приступљено 10. 06. 2014.
- ^ Dubas, LE; Ingraffea, A (2013). „Nonmelanoma skin cancer.”. Facial plastic surgery clinics of North America. 21 (1): 43—53. PMID 23369588. doi:10.1016/j.fsc.2012.10.003.
- ^ Cakir, BÖ; Adamson, P; Cingi, C (2012). „Epidemiology and economic burden of nonmelanoma skin cancer.”. Facial plastic surgery clinics of North America. 20 (4): 419—22. PMID 23084294. doi:10.1016/j.fsc.2012.07.004.
- ^ Jemal A, Bray F, Center MM, Ferlay J, Ward E, Forman D (2011). „Global cancer statistics”. CA: a cancer journal for clinicians. 61 (2): 69—90. PMID 21296855. doi:10.3322/caac.20107.
- ^ World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 6.7. ISBN 978-92-832-0429-9.
- ^ „U Srbiji 33. 000 ljudi godišnje oboli, a 21. 000 umre od karcinoma!”. Novosti. Приступљено 01. 11. 2014.
- ^ „Cancer Glossary”. cancer.org. American Cancer Society. Архивирано из оригинала 01. 09. 2013. г. Приступљено 11. 09. 2013.
- ^ „What is cancer?”. cancer.gov. National Cancer Institute. Приступљено 11. 09. 2013.
- ^ а б Hanahan, Douglas; Weinberg, Robert A. (07. 01. 2000). „The hallmarks of cancer”. Cell. 100 (1): 57—70. PMID 10647931. doi:10.1016/S0092-8674(00)81683-9.
- ^ Hanahan, Douglas; Weinberg, Robert A. (2011). „Hallmarks of Cancer: The Next Generation”. Cell. 144 (5): 646—74. PMID 21376230. doi:10.1016/j.cell.2011.02.013.
- ^ а б в г д Holland Chp. 1
- ^ O'Dell, Michael W.; Michael D. Stubblefield, ур. (2009). Cancer rehabilitation principles and practice. New York: Demos Medical. стр. 983. ISBN 978-1-933864-33-4.
- ^ Sasco AJ, Secretan MB, Straif K (2004). „Tobacco smoking and cancer: a brief review of recent epidemiological evidence”. Lung cancer (Amsterdam, Netherlands). 45 Suppl 2: S3—9. PMID 15552776. doi:10.1016/j.lungcan.2004.07.998.
- ^ Biesalski HK, Bueno de Mesquita B, Chesson A, et al. (1998). „European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel”. CA: a cancer journal for clinicians. 48 (3): 167—76; discussion 164—6. PMID 9594919. doi:10.3322/canjclin.48.3.167.
- ^ O'Reilly KM, Mclaughlin AM, Beckett WS, Sime PJ (2007). „Asbestos-related lung disease”. American family physician. 75 (5): 683—8. PMID 17375514. Архивирано из оригинала 29. 09. 2007. г. Приступљено 12. 10. 2010.
- ^ Kravchenko J, Akushevich I, Manton, KG (2009). Cancer mortality and morbidity patterns in the U. S. population: an interdisciplinary approach. Berlin: Springer. ISBN 978-0-387-78192-1. „The term environment refers not only to air, water, and soil but also to substances and conditions at home and at the workplace, including diet, smoking, alcohol, drugs, exposure to chemicals, sunlight, ionizing radiation, electromagnetic fields, infectious agents, etc. Lifestyle, economic and behavioral factors are all aspects of our environment.”
- ^ Tolar J, Neglia JP (2003). „Transplacental and other routes of cancer transmission between individuals”. J. Pediatr. Hematol. Oncol. 25 (6): 430—4. PMID 12794519. doi:10.1097/00043426-200306000-00002.
- ^ Biesalski HK, Bueno de Mesquita B, Chesson A, Chytil F, Grimble R, Hermus RJ, Köhrle J, Lotan R, Norpoth K, Pastorino U, Thurnham D (1998). „European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel”. CA Cancer J Clin. 48 (3): 167—76; discussion 164—6. PMID 9594919. doi:10.3322/canjclin.48.3.167.
- ^ Kuper H, Boffetta P, Adami HO (2002). „Tobacco use and cancer causation: association by tumour type”. Journal of Internal Medicine. 252 (3): 206—24. PMID 12270001. doi:10.1046/j.1365-2796.2002.01022.x.
- ^ а б Kuper H, Adami HO, Boffetta P (2002). „Tobacco use, cancer causation and public health impact”. Journal of Internal Medicine. 251 (6): 455—66. PMID 12028500. doi:10.1046/j.1365-2796.2002.00993.x.
- ^ Thun MJ, Jemal A (2006). „How much of the decrease in cancer death rates in the United States is attributable to reductions in tobacco smoking?”. Tob Control. 15 (5): 345—7. PMC 2563648
 . PMID 16998161. doi:10.1136/tc.2006.017749.
. PMID 16998161. doi:10.1136/tc.2006.017749.
- ^ Dubey S, Powell CA (2008). „Update in lung cancer 2007”. Am. J. Respir. Crit. Care Med. 177 (9): 941—6. PMC 2720127
 . PMID 18434333. doi:10.1164/rccm.200801-107UP.
. PMID 18434333. doi:10.1164/rccm.200801-107UP.
- ^ Schütze M, Boeing H, Pischon T, Rehm J, Kehoe T, Gmel G, Olsen A, Tjønneland AM, Dahm CC, Overvad K, Clavel-Chapelon F, Boutron-Ruault MC, Trichopoulou A, Benetou V, Zylis D, Kaaks R, Rohrmann S, Palli D, Berrino F, Tumino R, Vineis P, Rodríguez L, Agudo A, Sánchez MJ, Dorronsoro M, Chirlaque MD, Barricarte A, Peeters PH, van Gils CH, Khaw KT, Wareham N, Allen NE, Key TJ, Boffetta P, Slimani N, Jenab M, Romaguera D, Wark PA, Riboli E, Bergmann MM (2011). „Alcohol attributable burden of incidence of cancer in eight European countries based on results from prospective cohort study”. BMJ. 342: d1584. PMC 3072472
 . PMID 21474525. doi:10.1136/bmj.d1584.
. PMID 21474525. doi:10.1136/bmj.d1584.
- ^ Irigaray P, Newby JA, Clapp R, Hardell L, Howard V, Montagnier L, Epstein S, Belpomme D (2007). „Lifestyle-related factors and environmental agents causing cancer: an overview”. Biomed. Pharmacother. 61 (10): 640—58. PMID 18055160. doi:10.1016/j.biopha.2007.10.006.
- ^ а б „WHO calls for prevention of cancer through healthy workplaces” (Саопштење). World Health Organization. 27. 04. 2007. Архивирано из оригинала 12. 10. 2007. г. Приступљено 13. 10. 2007.
- ^ а б в Kushi LH, Byers T, Doyle C, Bandera EV, McCullough M, McTiernan A, Gansler T, Andrews KS, Thun MJ (2006). „American Cancer Society Guidelines on Nutrition and Physical Activity for cancer prevention: reducing the risk of cancer with healthy food choices and physical activity”. CA Cancer J Clin. 56 (5): 254—81; quiz 313—4. PMID 17005596. doi:10.3322/canjclin.56.5.254.
- ^ Bhaskaran, K (2014). „Body mass index and risk of 22 specific cancers”. Lancet. 384 (9945): 755—765. PMID 25129328. doi:10.1016/S0140-6736(14)60892-8.
- ^ а б в Park S, Bae J, Nam BH, Yoo KY (2008). „Aetiology of cancer in Asia”. Asian Pac. J. Cancer Prev. 9 (3): 371—80. PMID 18990005. Архивирано из оригинала (PDF) 04. 09. 2011. г. Приступљено 23. 03. 2017.
- ^ Brenner H, Rothenbacher D, Arndt V (2009). „Epidemiology of stomach cancer”. Methods Mol. Biol. Methods in Molecular Biology. 472: 467—77. ISBN 978-1-60327-491-3. PMID 19107449. doi:10.1007/978-1-60327-492-0_23.
- ^ Buell P, Dunn JE (1965). „Cancer mortality among Japanese Issei and Nisei of California”. Cancer. 18 (5): 656—64. PMID 14278899. doi:10.1002/1097-0142(196505)18:5<656::AID-CNCR2820180515>3.0.CO;2-3.
- ^ Pagano JS, Blaser M, Buendia MA, Damania B, Khalili K, Raab-Traub N, Roizman B (2004). „Infectious agents and cancer: criteria for a causal relation”. Semin. Cancer Biol. 14 (6): 453—71. PMID 15489139. doi:10.1016/j.semcancer.2004.06.009.
- ^ Samaras V, Rafailidis PI, Mourtzoukou EG, Peppas G, Falagas ME (2010). „Chronic bacterial and parasitic infections and cancer: a review” (PDF). J Infect Dev Ctries. 4 (5): 267—81. PMID 20539059. doi:10.3855/jidc.819.
- ^ а б в г д Little JB (2000). „Chapter 14: Ionizing Radiation”. Ур.: Kufe DW, Pollock RE, Weichselbaum RR, Bast RC Jr, Gansler TS, Holland JF, Frei E III. Cancer medicine (6th изд.). Hamilton, Ont: B.C. Decker. ISBN 978-1-55009-113-7.
- ^ Brenner DJ; Hall, E. J. (2007). „Computed tomography—an increasing source of radiation exposure”. N. Engl. J. Med. 357 (22): 2277—84. PMID 18046031. doi:10.1056/NEJMra072149.
- ^ а б Cleaver JE, Mitchell DL, et al. (2000). „15. Ultraviolet Radiation Carcinogenesis”. Ур.: Bast RC, Kufe DW, Pollock RE. Holland-Frei Cancer Medicine (5th изд.). Hamilton, Ontario: B.C. Decker. ISBN 978-1-55009-113-7. Приступљено 31. 01. 2011.
- ^ „IARC classifies radiofrequency electromagnetic fields as possibly carcinogenic to humans” (PDF). World Health Organization.
- ^ „Cell Phones and Cancer Risk - National Cancer Institute”. Cancer.gov. 08. 05. 2013. Приступљено 15. 12. 2013.
- ^ а б Roukos, D. H. (2009). „Genome-wide association studies: how predictable is a person's cancer risk?”. Expert Rev Anticancer Ther. 9 (4): 389—92. PMID 19374592. doi:10.1586/era.09.12.
- ^ Cunningham D, Atkin W, Lenz HJ, Lynch HT, Minsky B, Nordlinger B, Starling N (2010). „Colorectal cancer”. Lancet. 375 (9719): 1030—47. PMID 20304247. doi:10.1016/S0140-6736(10)60353-4.
- ^ Ekonomija Rak – koka koja nese zlatna jaja?
Литература[уреди | уреди извор]
- Little JB (2000). „Chapter 14: Ionizing Radiation”. Ур.: Kufe DW, Pollock RE, Weichselbaum RR, Bast RC Jr, Gansler TS, Holland JF, Frei E III. Cancer medicine (6th изд.). Hamilton, Ont: B.C. Decker. ISBN 978-1-55009-113-7.
- Kravchenko J, Akushevich I, Manton, KG (2009). Cancer mortality and morbidity patterns in the U. S. population: an interdisciplinary approach. Berlin: Springer. ISBN 978-0-387-78192-1. „The term environment refers not only to air, water, and soil but also to substances and conditions at home and at the workplace, including diet, smoking, alcohol, drugs, exposure to chemicals, sunlight, ionizing radiation, electromagnetic fields, infectious agents, etc. Lifestyle, economic and behavioral factors are all aspects of our environment.”
- O'Dell, Michael W.; Michael D. Stubblefield, ур. (2009). Cancer rehabilitation principles and practice. New York: Demos Medical. стр. 983. ISBN 978-1-933864-33-4.
- World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 6.7. ISBN 978-92-832-0429-9.
- World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 1.3. ISBN 978-92-832-0429-9.
- World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 4.7. ISBN 978-92-832-0429-9.
- World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 1.1. ISBN 978-92-832-0429-9.
- Kleinsmith, Lewis J. (2006). Principles of cancer biology. Pearson Benjamin Cummings. ISBN 978-0-8053-4003-7.
- Mukherjee, Siddhartha (2010). The Emperor of All Maladies: A Biography of Cancer. Simon and Schuster. ISBN 978-1-4391-0795-9. Приступљено 07. 08. 2013.
- Pazdur, Richard; et al. (2009). Cancer Management: A Multidisciplinary Approach. Cmp United Business Media. ISBN 978-1-891483-62-2.
- Schwab, Manfred (2008). Encyclopedia of Cancer (4 Volume Set). Berlin: Springer. ISBN 978-3-540-36847-2.
- Tannock, Ian (2005). The basic science of oncology. McGraw-Hill Professional. ISBN 978-0-07-138774-3.
- H.-J. Schmoll, K. Höffken, K. Possinger (eds.): Kompendium Internistische Onkologie. 4. izdanje. Springer, Berlin 3 Bände. 2005. ISBN 978-3-540-20657-6.
- Krebs in Deutschland, Häufigkeiten und Trends. (PDF; 2,4 MB) 4. izdanje 2004, herausgegeben von der Arbeitsgemeinschaft Bevölkerungsbezogener Krebsregister in Deutschland, Saarbrücken (= Krebsatlas)
- W. U. Eckart (eds.): 100 Jahre organisierte Krebsforschung; 100 Years of Organized Cancer Research, Thieme, Stuttgart 201 S. 2000. ISBN 978-3-13-105661-0.
- Siddhartha Mukherjee: The Emperor of All Maladies: A Biography of Cancer. Scribner. 2010. ISBN 978-1-4391-0795-9. Deutsche Ausgabe: Der König aller Krankheiten: Krebs – eine Biografie, DuMont Buchverlag, Köln. 2012. ISBN 978-3-8321-9644-8.
- H. Stamatiadis-Smidt, Harald zur Hausen, Otmar Wiestler (eds.) (2006). Thema Krebs. (3rd изд.). Berlin: Springer. ISBN 978-3-540-25792-9.
- Ames, Bruce N.; Lois Swirsky Gold (1990). „Falsche Annahmen über die Zusammenhänge zwischen der Umweltverschmutzung und der Entstehung von Krebs”. Angewandte Chemie. 102 (11): 1233—1246. doi:10.1002/ange.19901021106.
- Johann Heinrich Jänisch: Abhandlung von dem Krebs und von der besten Heilart desselben. 2. Ausg. St. Petersburg 1785 (Digitalisierte Ausgabe der Universitäts- und Landesbibliothek Düsseldorf)
Спољашње везе[уреди | уреди извор]
- Скривена истина о раку („Вечерње новости“, фељтон, октобар 2015) Архивирано на сајту Wayback Machine (2. октобар 2015)
- Рак на сајту Curlie
- Портал о раку Архивирано на сајту Wayback Machine (1. јун 2020) - Опште информације, научна истраживања, превенција, симптоми и повезане вести.
- Deutsches Krebsforschungszentrum
- Zentrum für Krebsregisterdaten im Robert-Koch-Institut
- Gesellschaft der epidemiologischen Krebsregister in Deutschland e. V. (GEKID)
- NCI Fact Sheets National Cancer Institute
- Materialы po onkologii ot RAN Архивирано на сајту Wayback Machine (12. фебруар 2007)
- Rossiйskiй naučnый centr rentgenoradiologii
- Rossiйskiй onkologičeskiй naučnый centr imeni N. N. Blohina
- Protivorakovoe obщestvo Rossii
- Kak opredelяetsя stadiя raka tolstой kiški po sisteme TNM Архивирано на сајту Wayback Machine (14. март 2016)
- Statistika onkologičeskih zabolevaniй
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
