Схизофренија
| Схизофренија | |
|---|---|
 | |
| Тканина коју је извезла особа са дијагнозом схизофреније. | |
| Симптоми | Халуцинације (обично аудиторне), заблуде, социјална изолација, раван афект, конфузно размишљање. |
| Време појаве | 16-30 година |
| Трајање | хронично |
| Узроци | генетски и средински фактори |
| Фактори ризика | Породична историја, употреба канабиса у адолесценцији, проблеми током трудноће, невоље у детињству, рођење у касну зиму или рано пролеће, старији отац, рођење или одрастање у граду |
| Дијагностички метод | На основу уоченог понашања, пријављених искустава и извештаја других који су упознати са особом |
| Слична обољења | Поремећај употребе супстанци, Хантингтонова болест, поремећаји расположења (биполарни поремећај, велики депресивни поремећај), аутизам, гранични поремећај личности, шизофрениформни поремећај, шизотипни поремећај личности, шизоидни поремећај личности, антисоцијални поремећај личности, психотична депресија, анксиозност, поремећај дисрегулације расположења, парализа сна |
| Лекови | антипсихотици |
| Прогноза | 20–28 година краћи животни век |
| Фреквенција | ~0,32% (1 од 300) глобалне популације је погођено. |
| Смртност | ~17.000 (2015) |
Схизофренија је ментални поремећај који се карактерише понављајућим епизодама психозе које су повезане с општом погрешном перцепцијом стварности. Други уобичајени знаци укључују халуцинације (обично аудиторне), делузије (тј. параноју), неорганизовано размишљање, социјално повлачење и равни афект. Симптоми се развијају постепено, обично почињу у младости и никада се не решавају. Не постоји објективни дијагностички тест; дијагноза се заснива на уоченом понашању, психијатријској историји која укључује пријављена искуства особе и извештајима других који су упознати са особом. За дијагнозу схизофреније, описани симптоми морају бити присутни најмање шест месеци (према DSM-5) или месец дана (према ICD-11). Многи људи са схизофренијом имају друге менталне поремећаје, посебно поремећаји употребе супстанци, депресивне поремећаје, анксиозне поремећаје и опсесивно-компулзивни поремећај.
Око 0,3% до 0,7% људи има дијагнозу схизофреније током свог живота. Процењује се да је 2017. било 1,1 милион нових случајева, а 2022. укупно 24 милиона случајева широм света. Мушкарци су чешће погођени и у просеку имају ранији почетак од жена. Узроци схизофреније могу укључивати генетске факторе и факторе животне средине. Генетски фактори укључују разне уобичајене и ретке генетске варијанте. Могући фактори животне средине укључују одгајање у граду, невоље у детињству, употребу канабиса током адолесценције, инфекције, старост мајке или оца и лошу исхрану током трудноће.
Отприлике половина оних са дијагнозом схизофреније имаће значајно побољшање током дужег периода без даљих рецидива, а мали део њих ће се потпуно опоравити. Друга половина ће имати доживотно оштећење. У тешким случајевима, људи могу бити примљени у болнице. Друштвени проблеми као што су дуготрајна незапосленост, сиромаштво, бескућништво, експлоатација и виктимизација су обично повезани са схизофренијом. У поређењу са општом популацијом, људи са схизофренијом имају већу стопу самоубистава (око 5% укупно) и више физичких здравствених проблема, што доводи до просечног смањења очекиваног животног века за 20 до 28 година. У 2015. години, процењено је да је 17.000 смртних случајева било повезано са схизофренијом.
Основа лечења су антипсихотици, заједно са саветовањем, обуком за посао и социјалном рехабилитацијом. До трећине људи не реагује на почетне антипсихотике, у ком случају се може користити клозапин. У мрежној компаративној метаанализи 15 антипсихотика, клозапин је био значајно ефикаснији од свих других лекова, иако изразито мултимодално дејство клозапина може изазвати више нежељених ефеката. У ситуацијама када лекари процене да постоји ризик од повреде себе или других, могу да наметну кратку принудну хоспитализацију. Дуготрајна хоспитализација се користи код малог броја људи са тешком схизофренијом. У неким земљама у којима су услуге подршке ограничене или недоступне, дугорочни боравак у болници је чешћи.
Знаци и симптоми[уреди | уреди извор]
Схизофренија је ментални поремећај који карактеришу значајне промене у перцепцији, мислима, расположењу и понашању.[1] Симптоми су описани у смислу позитивних, негативних и когнитивних симптома.[2] Позитивни симптоми схизофреније су исти за било коју психозу и понекад се називају психотичним симптомима. Они могу бити присутни у било којој од различитих психоза и често су пролазне, што чини рану дијагнозу схизофреније проблематичном. Психоза која је први пут забележена код особе којој је касније дијагностикована сизофренија се назива психоза прве епизоде (ФЕП).[3]
Позитивни симптоми[уреди | уреди извор]
Позитивни симптоми су они симптоми који се иначе не доживљавају, али су присутни код људи током психотичне епизоде схизофреније.[4] Они укључују делузије, халуцинације и неорганизоване мисли и говор, који се обично сматрају манифестацијама психозе.[5] Халуцинације се јављају у неком тренутку живота 80% оних са схизофренијом и најчешће укључују чуло слуха (најчешће чују гласове), али понекад могу укључити било које од других чула, укуса, вида, мириса и додира. Учесталост халуцинација које укључују више чула је двоструко већа од оних које укључују само једно чуло. Они су такође типично повезани са садржајем обмане.[6]
Делузије или заблуде, су по својој природи бизарне или прогањајуће. Дисторзије самоперцепције као што је осећај да други могу да чују њихове мисли или да се мисли убацују у њихов ум, понекад се називају феноменом пасивности, такође су уобичајене. Поремећаји мисли могу укључивати блокирање мисли и неорганизован говор.[7] Позитивни симптоми генерално добро реагују на лекове и постају смањени током болести, што је можда повезано са падом активности допамина у вези са годинама.[8]
Негативни симптоми[уреди | уреди извор]
Негативни симптоми су дефицити нормалних емоционалних реакција или других мисаоних процеса. Пет признатих домена негативних симптома су: отупљени афект – показивање равних израза (монотоност) или мало емоција; алогија – сиромаштво говора; анхедонија - немогућност осећања задовољства; асоцијалност – недостатак жеље за успостављањем веза, и аволиција – недостатак мотивације и апатије. Аволиција и анхедонија се виде као мотивациони дефицити који настају услед нарушеног процеса награђивања. Награда је главни покретач мотивације и то је углавном посредовано допамином. Претпоставља се да су негативни симптоми вишедимензионални и да су категорисани у два поддомена апатије или недостатка мотивације и смањеног изражавања. Апатија укључује аволицију, анхедонију и социјално повлачење; смањена експресија укључује тупи афект и алогију.[9] Понекад се смањено изражавање третира и као вербално и као невербално.[10]
Апатија чини око 50 процената најчешће откривених негативних симптома и утиче на функционални исход и каснији квалитет живота. Апатија је повезана са поремећеном когнитивном обрадом која утиче на памћење и планирање, укључујући понашање усмерено ка циљу.[11] Ова два поддомена сугеришу потребу за одвојеним приступима третману. Недостатак узнемирености је још један примећен негативан симптом. Често се прави разлика између оних негативних симптома који су инхерентни схизофренији, који се називају примарним; и они који су резултат позитивних симптома, нежељених ефеката антипсихотика, поремећаја употребе супстанци и социјалне депривације – који се називају секундарно негативни симптоми.[12] Негативни симптоми мање реагују на лекове и најтеже се лече.[13] Међутим, ако се правилно процене, секундарни негативни симптоми су подложни лечењу.[14]
Скале за специфичну процену присуства негативних симптома, као и за мерење њихове тежине и њихових промена уведене су од ранијих скала као што је PANNS која се бави свим врстама симптома.[13] Ове скале су Интервју за клиничку процену негативних симптома (CAINS) и Кратка скала негативних симптома (BNSS) позната и као скале друге генерације. У 2020. години, десет година након његовог увођења, међукултурална студија о употреби BNSS-а пронашла је валидне и поуздане психометријске доказе за његову структуру од пет домена међукултурално. BNSS може проценити и присуство и озбиљност негативних симптома пет признатих домена и додатну ставку смањеног нормалног стреса. Коришћен је за мерење промена негативних симптома у испитивањима психосоцијалних и фармаколошких интервенција.[15]
Когнитивни симптоми[уреди | уреди извор]

Процењује се да 70% оних са схизофренијом има когнитивне дефиците, а они су најизраженији код раних и касних болести.[16] Они су често евидентни много пре почетка болести у продромалној фази, и могу бити присутни у детињству или раној адолесценцији.[17] Они су основна карактеристика, али се не сматрају основним симптомима, као што су позитивни и негативни симптоми.[18] Међутим, њихово присуство и степен дисфункције узимају се као бољи показатељ функционалности него представљање основних симптома.[17] Когнитивни дефицити се погоршавају у првој епизоди психозе, али се онда враћају на почетну вредност и остају прилично стабилни током болести.[19]
Сматра се да дефицити у спознаји изазивају негативан психосоцијални исход код схизофреније, а за њих се тврди да се изједначава са могућим смањењем коефицијента интелигенције са норме од 100 на 70–85.[20] Когнитивни дефицити могу бити неурокогницијске (несоцијалне) или социјалне когниције.[16] Неурокогниција је способност примања и памћења информација и укључује вербалну течност, памћење, резоновање, решавање проблема, брзину обраде и слушну и визуелну перцепцију.[16] Вербално памћење и пажња су највише погођени. Оштећење вербалног памћења повезано је са смањеним нивоом семантичке обраде (у вези са значењем речи). Још једно оштећење памћења је епизодично памћење.[21] Оштећење визуелне перцепције које се стално налази код схизофреније је визуелно маскирање уназад. Оштећења визуелне обраде укључују неспособност да се перципирају сложене визуелне илузије. Социјална спознаја се бави менталним операцијама потребним за тумачење и разумевање себе и других у друштвеном свету.[22] Ово је такође повезано оштећење, а перцепција емоција на лицу често је тешка.[23] Перцепција лица је критична за обичну друштвену интеракцију.[24] Когнитивна оштећења обично не реагују на антипсихотике, а постоји низ интервенција које се користе у покушају да се побољшају; когнитивна ремедијациона терапија је од посебне помоћи.[25]
Неуролошки меки знаци неспретности и губитка финих моторичких покрета се често налазе код схизофреније, који се могу повући ефикасним лечењем ФЕП-а.[26]
Време појаве[уреди | уреди извор]
Почетак схизофреније се обично јавља између касних тинејџерских и раних 30-их, при чему се врхунац инциденције јавља код мушкараца у раним до средином двадесетих, а код жена у касним двадесетим.[27] Почетак пре 17. године познат је као рани почетак, а пре 13. године, што се понекад може десити, познат је као дечја схизофренија или веома рани почетак.[28] Почетак се може јавити између 40. и 60. године и познат је као схизофренија са касним почетком. Почетак преко 60 година, који може бити тешко разликовати као схизофренија, познат је као психоза слична схизофренији са веома касним почетком.[16] Касни почетак је показао да је већи проценат оболелих жена; имају мање тешке симптоме и потребне су им ниже дозе антипсихотика.[16] Касније се утврдило да је тенденција ранијег почетка код мушкараца уравнотежена повећањем развоја код жена у постменопаузи. Естроген произведен пре менопаузе има пригушујући ефекат на допаминске рецепторе, али његова заштита може бити надјачана генетским преоптерећењем.[29] Дошло је до драматичног повећања броја старијих особа са схизофренијом.[30]
Почетак се може десити изненада или се може јавити након спорог и постепеног развоја бројних знакова и симптома, периода познатог као продромални стадијум. До 75% оних са шизофренијом пролази кроз продромалну фазу. Негативни и когнитивни симптоми у продромном стадијуму могу претходити ФЕП-у (психоза прве епизоде) много месеци и до пет година.[19] Период од ФЕП-а и лечења је познат као трајање нелечене психозе (ДУП) за коју се сматра да је фактор функционалног исхода. Продромални стадијум је стадијум високог ризика за развој психозе. Пошто напредовање до прве епизоде психозе није неизбежно, често се преферира алтернативни термин за ризично ментално стање.[22] Когнитивна дисфункција у раном узрасту утиче на уобичајени когнитивни развој младе особе.[31] Препознавање и рана интервенција у продромалној фази би минимизирали повезане поремећаје образовног и друштвеног развоја и били су у фокусу многих студија.[19]
Шнајдерова класификација[уреди | уреди извор]
У раном 20. веку, психијатар Курт Шнајдер је саставио листу облика психотичних симптома за које је сматрао да издвајају схизофренију од осталих психотичних поремећаја. Ови симптоми се називају симптоми првог ранга или Шнајдерови симптоми првог ранга. Они обухватају илузије да их контролише нека спољашња сила; веровање да се мисли убацују у човекову свест, односно извлаче из ње; веровање да се наше мисли одашиљу другим људима ; и опседнутост халуциногеним гласовима који коментаришу нечије мисли или активности или који разговарају са другим халуциногеним гласовима.[32] Иако су значајно допринели усвајању данашњих дијагностичких критеријума, специфичност симптома првог ранга је ипак доведена у питање. Прегледом дијагностичких истраживања изведених између 1970. и 2005. године је закључено да она, нити потврђују, нити побијају Шнајдерове тврдње, па се предлаже да их, у будућим ревизијама система успостављања дијагнозе, треба поново нагласити.[33]
Узроци[уреди | уреди извор]
Комбинација генетике и фактора окружења утиче на развој схизофреније.[34][35] Људи који су у породици имали схизофренију, а који пате од пролазне или ограничавајуће психозе, имају 20–40% изгледа да им се после годину дана дијагностикује схизофренија.[36]
Генетско наслеђе[уреди | уреди извор]
Процене наслеђа варирају због тешкоће у раздвајању генетских фактора од фактора окружења.[37] Највећи ризик од развоја схизофреније је код особа чији је најближи крвни сродник оболео од те болести (ризик је 6,5%); више од 40% једнојајачних близанаца са схизофренијом је такође погођено.[35] Вероватно је да су многи гени укључени, сваки са малим утицајем и са непознатим преносом и испољавањем.[35] Предлагани су многи могући кандидати, укључујући специфичне варијације броја копирања, NOTCH4, и локуси хистонског протеина.[38] Бројне асоцијације комплетног генома, као што је протеин цинковог прста 804А, су такође довођене у везу.[39] Изгледа да постоји значајно преклапање генетике схизофреније и биполарног поремећаја.[40]
Претпостављајући наследну основу, питање са еволутивно психолошког гледишта је зашто су гени који повећавају ризик од настанка психозе еволуирали, мада се еволуционо гледано ствара стање неприлагођености. По једној теорији сматра се да су ти гени укључени у развој говора и људске природе, али су, до данас, те идеје остале на нивоу који је незнатно виши од теорије.[41][42]
Окружење[уреди | уреди извор]
Фактори окружења везани за развој схизофреније обухватају животну средину, коришћење дроге и пренаталне стресове.[34] Понашање родитеља изгледа нема велики утицај, мада људи, који имају подршку родитеља, боље пролазе од оних који имају родитеље који су према њима критички или непријатељски настројени.[35] Утврђено је са доследношћу да живот у урбаној средини током детињства или у зрелом добу, повећава ризик од схизофреније за фактор два,[34][35] чак и ако се узму у обзир коришћење лекова/дроге, етничка група, и величина етничке групе.[43] Други фактори који играју важну улогу су социјална изолација и имиграција везана за социјалне недаће, расну дискриминацију, нефункционалност породице, незапосленост и лоше услове становања.[35][44]
Злоупотреба супстанци[уреди | уреди извор]
Бројни наркотици се повезује са развојем схизофреније, укључујући канабис, кокаин, и амфетамине.[35] Око 50% оних који имају схизофренију у великој мери користи дроге и/или алкохол.[45] Улога канабиса би могла да буде узрок,[46] али друге дроге се користе само као механизам за борбу против депресије, анксиозности, досаде и усамљености.[45][47]
Канабис је повезан са повећањем ризика од развоја психотичног поремећаја у зависности од дозе [48] при чему је учестала употреба у корелацији са двоструко већим ризиком за развој психозе и схизофреније.[47][49] Мада је по многима употреба канабиса прихваћена као узрочник који доприноси развоју схизофреније,[50] ово и даље остаје спорно питање.[38][51] Амфетамин, кокаин и у мањој мери алкохол, могу да доведу до психозе која се испољава веома слично схизофренији.[35][52] Мада се генерално не сматра узрочником болести, људи са схизофренијом користе никотин у много већој мери од остатка становништва.[53]
Развојни фактори[уреди | уреди извор]
Фактори као што су хипоксија и инфекција, или стрес и потхрањеност код мајке током феталног развоја, могу да доведу до незнатног повећања ризика од схизофреније током каснијег живота.[34] Постоји већа вероватноћа да су људи са дијагнозом схизофреније рођени у зиму или пролеће (барем у области северне хемисфере), што може бити последица повећаног степена изложености вирусима in utero (лат. in utero = у материци).[35] Ова разлика износи око 5 до 8%.[54]
Механизми[уреди | уреди извор]
Начињен је низ покушаја да се да објашњење везе између измењене мождане функције и схизофреније.[34] Једно од најзаступљенијих објашњења је допаминска хипотеза, која психозу приписује погрешној интерпретацији ума затајивања допаминергичких неурона.[34]
Психолошки[уреди | уреди извор]
Многи психолошки механизми су умешани у развој и одржавање схизофреније. Когнитивне пристрасности су препознате код особа са овом дијагнозом или код којих постоји ризик, посебно када су под стресом или у збуњујућој ситуацији.[55] Неке когнитивне карактеристике могу одражавати општи неурокогнитивни дефицит као што је губитак меморије, док друге могу бити у вези са специфичним проблемима и искуствима.[56][57]
Упркос испољавања отупљености афекта, недавна сазнања указују на то да су многи појединци са дијагнозом схизофреније способни да дају емоционални одговор, посебно на стресне или негативне стимулације, а таква осетљивост може узроковати подложност симптомима или поремећајима.[58][59] Неки докази указују на то да садржај заблуда и психотичних искустава може одражавати емоционалне узрочнике поремећаја, а начин на који особа тумачи таква искуства може утицати на симптоматологију.[60][61][62] Примена „безбедног понашања” да би се избегле замишљене претње може допринети настанку хроничног облика заблуде.[63] Даљи докази о улози психолошких механизама потичу од ефеката психотерапије на симптоме схизофреније.[64]
Неуролошки[уреди | уреди извор]
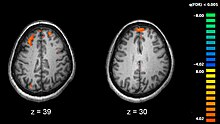
Схизофренија је повезана са једва суптилним разликама у структурама мозга, што је пронађено у 40 до 50% случајева, као и у хемијским супстанцама мозга током акутних психотичних стања.[34] Студије које су користиле неуропсихолошке тестове и технике снимања мозга, као што су fMRI и PET за испитивање функционалних разлика у можданој активности, показале су да се разлике најчешће јављају у чеоном режњу, хипокампусу и слепоочном режњу.[65] Због промена у нервним импулсима, предложено је да о схизофренији треба размишљати као о скупу неуроразвојних поремећаја.[66]
Посебна пажња се посвећује дејству допамина у области мезолимбичког пута мозга. Највећим делом ово је постало средиште пажње као резултат случајног открића да фенотиазински лекови, који блокирају дејство допамина, могу да смање психотичне симптоме. Ово такође подржава и чињеница да амфетамини, који изазивају отпуштање допамина, могу егзацербирати психотичне симптоме код схизофреније.[67] Утицајна допаминска хипотеза о схизофренији предложила је да је прекомерно активирање Д2 рецептора узрок (позитивних симптома) схизофреније. Иако је ова поставка сматрана истинитом око 20 година, засновано на ефекту блокаде D2 рецептора заједничком за све антипсихотике, тек средином 1990-их су истраживања на бази PET и SPET снимања пружила доказе који су то подржали. Данас се допаминска хипотеза сматра поједностављеном, делимично због тога што новији антипсихотични лекови (лек атипични антипсихотик) могу бити подједнако ефикасни као и старији лекови (лек типичан антипсихотик), али такође утичу и на функцију серотонина, па могу имати нешто слабије дејство на блокаду допамина.[68]
Интересовање је такође усмерено и на неуротрансмитер глутамат и смањену функцију НМДА глутаматских рецептора код схизофреније, највећим делом због абнормално ниских нивоа глутаматних рецептора пронађених пост мортем у мозговима особа са дијагнозом схизофреније,[69] као и због открића да лекови који блокирају глутамат, као што су фенциклидин и кетамин, могу да опонашају симптоме и когнитивне проблеме повезане са овим стањем.[70] Смањена фунција глутамата се повезује са слабијим резултатом на тестовима који захтевају функцију фронталног дела мозга и хипокампуса, а глутамат може да утиче на допаминску функцију, при чему су оба повезана са схизофренијом, што указује на значајну посредничку (а вероватно и узрочну) улогу глутаматских путева код овог стања.[71] Међутим, код позитивних симптома није дошло до одговора при примени глутаматергичних лекова.[72]
Дијагноза[уреди | уреди извор]

Дијагноза схизофреније се поставља на основу критеријума или из „Дијагностичког и статистичког приручника за менталне поремећаје”, верзија DSM-IV-TR, Америчког психијатријског удружења или из Међународне статистичке класификације болести и сродних здравствених проблема, MKB-10, Светске здравствене организације.[34] Ови критеријуми користе лична сведочанства пацијената и пријављене абнормалности у понашању, које прати клиничка процена коју даје стручњак из области менталног здравља. Симптоми који су повезани са схизофренијом се јављају код популације у континуитету и морају да достигну одређену озбиљност пре него што се постави дијагноза.[35] Закључно са 2009. годином није постојао објективни тест.[34]
Критеријуми[уреди | уреди извор]
Примена критеријума МКБ-10 је уобичајена у европским земљама, док се критеријуми ДСМ-ИВ-ТР примењују у Сједињеним Државама и у остатку света и преовлађујући су у оквиру истраживачких студија. Критеријуми МКБ-10 већи акценат стављају на Шнајдерове симптоме првог реда. У пракси, велика је подударност између ова два система.[73]
На основу четвртог ревидираног издања „Дијагностичког и статистичког приручника за менталне поремећаје (DSM-IV-TR), да би се поставила дијагноза схизофреније, морају бити задовољена три дијагностичка критеријума:[74]
- Карактеристични симптоми: Два или више од следећег, где је сваки од њих присутан већином времена током периода од једног месеца (или мање, уколико је дошло до ремисије симптома уз лечење).
- Сумануте идеје
- Халуцинације
- Дезорганизовани говор, као манифестација формалног поремећаја мишљења
- Изузетно дезорганизовано понашање (нпр. неодговарајуће облачење, често плакање) или кататонично понашање
- Негативни симптоми: Отупљеност афекта (помањкање или редуковани емоционални одговор), алогија (помањкање или редуковани говор) или аволиција (помањкање или редукована мотивација )
- Ако се процени да су сумануте идеје бизарне, или се халуцинација састоји од једног гласа који непрекидно учествује у коментарисању пацијентових поступака или пацијент чује два или више гласова који међусобно разговарају, то је довољно за постављање дијагнозе. Дезорганизовани говор, као критеријум, задовољен је само онда када је изражен у толикој мери да знатно нарушава комуникацију.
- Социјална или професионална дисфункционалност: Током значајног периода времена од појаве поремећаја једно или више главних области функционисања, као што су посао, међуљудски односи или брига о себи, приметно су испод нивоа функционисања који је постојао пре почетка поремећаја.
- Значајно трајање: Непрекидни знаци поремећаја који постоје најмање шест месеци. У оквиру овог шестомесечног периода мора бити барем један месец са присуством симптома (или краће, уколико је дошло до ремисије симптома уз лечење).
Ако су знаци поремећаја присутни више од месец дана, али мање од шест месеци, користи се дијагноза схизофрени формни поремећај.[74] Психотични симптоми који трају мање од месец дана могу се дијагностиковати као кратки психотични поремећај, а различита стања се могу класификовати као психотични поремећај који није другачије одређен. Дијагноза схизофреније се не може поставити у случају када су у знатној мери присутни симптоми поремећаја расположења (мада се може дијагностиковати шизоафективни поремећај), или у случају да су присутни симптоми первазивног развојног поремећаја, осим ако су такође присутне и приметне сумануте идеје или халуцинације, или су симптоми директан физиолошки резултат неког општег здравственог поремећаја (болести) или супстанце, као што је злоупотреба дроге или медикамената.
Подтипови[уреди | уреди извор]
ДСМ-ИВ-ТР садржи пет подкласификација схизофреније, мада аутори нове верзије ДСП-5 препоручују да се они изоставе из нове класификације:[75][76]
- Параноидни тип: Присутне су сумануте идеје или слушне халуцинације, али нема поремећаја мишљења, дезорганизованог понашања или једнообразног афекта. Сумануте идеје су типа прогањања односно величине, али поред овога могу бити присутни и други садржаји, као што су љубомора, религиозност или соматизација. (ДСП шифра 295.3/МКБ шифра Ф20.0)
- Дезорганизовани тип: Названа је „Хебефрена схизофренија у МКБ-у. Истовремено су присутни поремећај мишљења и заравњени афекат. (ДСП шифра 295.1/МКБ шифра Ф20.1)
- Кататони тип: Оболела особа може бити потпуно непокретна или испољава узнемирене бесмислене покрете. Међу симптомима се могу јавити и кататони ступор и воштана флексибилност. (ДСМ шифра 295.2/МКБ шифра Ф20.2)
- Недиференцирани тип: Присутни су психотични симптоми, међутим, нису задовољени критеријуми за сврставање болести у параноидни, дезорганизовани или кататони тип. (ДСП шифра 295.9/МКБ шифра Ф20.3)
- Резидуални тип: Где су позитивни симптоми присутни, али само у слабијем интензитету. (ДСП шифра 295.6/МКБ шифра Ф20.5) ИЦД-10 дефинише два додатна подтипа:[76]
- Пост-схизофрена депресија: депресивна епизода настала у периоду након схизофрене болести где неки схизофрени симптоми могу још увек бити присутни. (МКБ шифра Ф20.4)
- Једноставна схизофренија: Подмукао и прогресиван развој истакнутих негативних симптома без историје психотичних епизода. (МКБ шифра Ф20.6)
Диференцијална слика[уреди | уреди извор]
Психотични симптоми могу бити присутни код неколико других менталних поремећаја, укључујући биполарни поремећај,[77] гранични биполарни поремећај,[78] интоксикацију и психозе изазване лековима. Заблуде („не-бизарне") су такође присутне код делузионих поремећаја, и код социјалне повучености анксиозног социјалног поремећаја, поремећаја избегавања личности и шизотипног поремећаја личности. схизофренија је у коморбидитету са опсесивно-компулсивним поремећајем (ОЦД) значајно чешће него што се може објаснити само пуком шансом, иако је тешко разликовати опсесије које се јављају код ОЦД-а од схизофрених заблуда.[79] Детаљнији општи здравствени и неуролошки преглед може бити потребан да би се искључиле медицинске болести које могу ретко изазвати симптоме сличне психотичним схизофреним симптомима,[74] као што су металобички поремећај, системска нфекција, сифилис, ХИВ инфекција, епилепсија, и мождане лезије. Можда ће бити потребно да се искључи делиријум, који се мже разликовати по визуелним халуцинацијама, акутним почетку и променљивим нивоом свести, и указује на основну медицинску болест. Претраге се обично не понављају за рецидиве уколико не постоји специфична „медицинска” индикација или могући нежељени ефекти од антипсихотичких лекова.
Превенција[уреди | уреди извор]
Тренутно, докази за ефикасност раних интервенција у спречавању схизофреније су неубедљиви.[80] Иако постоје неки докази да ране интервенције код оних са психотичним епизодама могу побољшати краткорочне резултате, мало је користи од тих мера након пет година.[34] Покушај да се спречи схизофренија у продромалној фази је од неизвесне користи и због тога се не препоручује од 2009. године.[81] Пошто не постоје поуздани маркери за каснији развој болести, превенција је тешка.[82] Међутим, неки случајеви појаве схизофреније се могу одложити или можда спречити тако што ће се обесхрабривати коришћење канабиса, посебно међу младима.[83] Појединци са породичном историјом схизофреније могу бити више подложни психозама узрокованим канабисом.[50] Такође, у једној студији је откривено да су психотични поремећаји, узроковани употребом канабиса, праћени развојем сталних психотичних стања у отприлике половини случајева.[84] Теоретска истраживања настављају се у правцу стратегија које би могле да смање инциденцу схизофреније. Један приступ покушава да схвати шта се догађа на генетском и неуролошком нивоу, тако да се могу развити биомедицинске интервенције. Међутим, вишеструки и разноврсни генетски ефекти сваки помало, у контакту са окружењем, чине то тешким. Алтернативно, стратегије јавног здравља би се могле селективно усмерити ка социјално-економским факторима који се повезују са већим процентима појаве схизофреније међу одређеним групама, на пример у односу на имиграцију, етничку припадност или сиромаштво. Стратегије које су усмерене на целу популацију би могле промовисати услуге како би осигурале безбедну трудноћу и здрав развој, укључујући области психолошког развоја као што је социјална когниција. Међутим, не постоји довољно доказа да се тренутно примењују такве идеје, а многа ширих питања нису специфична за схизофренију.[85][86]
Менаџмент[уреди | уреди извор]
Примарно лечење схизофреније укључује антипсихотике, често у комбинацији са психолошком и социјалном подршком.[34] Хоспитализација се може применити код тешких епизода или добровољно или (ако ментално здравствено законодавство то дозвољава) присилно. Дуготрајна хоспитализација је неуобичајена, од деинституционализације с почетка 1950-их, иако се још увек јавља.[87] Подршка заједнице, укључујући центре за свраћање, посете чланова тима за ментално здравље заједнице, тима за запошљавање[88] и група за подршку, је честа. Неки докази упућују у на то да редовно вежбање има позитиван ефекат како на физичко, тако и на психичко здравље оних са схизофренијом.[89]
Лечење[уреди | уреди извор]

Прва линија психијатријског лечења код схизофреније је антипсихотични лек,[90] који може да смањи позитивне симптоме психозе за око 7-14 дана. Антипсихотици, међутим не успевају да битно смање негативне симптоме и когнитивну дисфункцију.[91][92] Дуготрајна употреба смањује ризик од рецидива.[93]
Избор који антипсихотик да се употреби се заснива на предностима, ризицима и трошковима.[34] Дискутабилно је да ли су, као класа, типични или атипични антипсихотици бољи.[94] Оба имају једнак ниво осипања и рецидив симпома када се користе типично у ниским до умереним дозама.[95] Постоји добар одговор код 40-50%, парцијални одговор код 30-40%, и отпорност на лечење (неуспех симптома да одговоре на задовољавајући начин после шест недеља код два или три различита антипсихотика) код 20% људи.[91] Клозапин је ефикасан лек за оне који слабо реагују на друге лекове, али има потенцијалне озбиљне нуспојаве агранулоцитозе (смањен број белих крвних зрнаца) код 1–4%.[34][35][96]
У погледу нежељених ефеката, типични антипсихотици су повезани са већом стопом екстрапирамидалних нежељених ефеката, док су атипични повезани са значајним добијањем телесне тежине, дијабетесом и ризиком од метаболичког синдрома.[95] Док атипични имају мање екстрапирамидних нежељених ефеката, ове разлике су скромне.[97] Неки атипични антипсихотици, као што су кветијапин и рисперидон се доводе у везу са већим ризиком од смрти у поређењу са типичним антипсихотицима перфеназин, док је клозапин повезан са мањим ризиком од смрти.[98] Остаје нејасно да ли новији антипсихотици смањују шансе за развој неуролептичог малигног синдрома, ретког али озбиљног неуролошког поремећаја.[99]
За људе који не желе, или не могу, да узимају лекове редовно, депот антипсихотични препарати се могу користи за постизање контроле.[100] Они смањују ризик од зависности у већој мери него орални лекови.[93] Када се користе у комбинацији са психосоцијалним интервенцијама, могу побољшати дугорочно придржавање лечењу.[100]
Психосоцијални[уреди | уреди извор]
Велики број психосоцијалних интервенција може бити корисни у лечењу схизофреније, укључујући: породичну терапију,[101] поуздано лечење у оквиру заједнице, подршку у запошљавању, когнитивну ремедијацију,[102] обучавање новим вештинама, когнитивно-бихевиоралну терапију (KBT), опипљиве економске интервенције, као и психосоцијалне интервенције код коришћења супстанци и контролу телесне тежине.[103] Porodična terapija ili edukacija, koja se odnosi na ceo porodični sistem pojedinca, može da smanji recidive i hospitalizacije.[101] Доказ ефикасности КБТ било у смањењу симптома или спречавању рецидива је минималан.[104][105] Лечење путем уметности или драме нису довољно добро истражене.[106][107]
Прогноза[уреди | уреди извор]
Схизофренија представља велики економски и људски утрошак.[34] То резултира смањеним животним веком од 12–15 година, првенствено због њене повезаности са гојазношћу, смањеном физичком активношћу, и пушењем, са повећаном стопом самоубиства, што има мању улогу.[34] Ове разлике у трајању животног века су порасле између 1970-их и 1990-их година,[108] и период између 1990-их и прве деценије 21-вог века није ништа значајно променио у здравственом систему са отвореним приступом за негу (Финска).[98]
Схизофренија је главни узрок инвалидитета, и са активном психозом је рангирана као треће најтеже инвалидно стање после квадриплегије и деменције, а испред параплегије и слепила.[109] Око три четвртине људи са схизофренијом имају стални инвалидитет са рецидивима.[91] Неки људи се потпуно опораве, а други добро функционишу у друштву.[110] Већина људи са схизофренијом живи самостално уз подршку заједнице.[34] Код људи са првом епизодом психозе се јавља добар дугорочни исход у 42%, средњи исход у 35% и лош исхода у 27%.[111] Исходи схизофреније су бољи у земљама у развоју него у развијеним земљама.[112] Међутим, ови закључци су дискутабилни.[113][114] Натпросечна стопа самоубиства се повезује са схизофренијом. Наводи се као 10%, али новије студије и статистика ревидирају процену на 4,9%, а најчешће се јавља у периоду након почетка или првог пријема у болницу.[115] Стопа је неколико пута виша (20 до 40%), за оне ко покуша самоубиство барем једном.[116][117] Постоји разноврсност фактора ризика, укључујући мушки пол, депресије и високи квоцијент интелигенције.[116]
Схизофренија и пушење се доводе у јаку везу у студијама широм света.[118][119] Употреба цигарета је нарочито висока код појединаца са дијагнозом схизофреније, са проценама које се крећу од 80% до 90% оних који су редовни пушачи, у поређењу са 20% међу општом популацијом.[119] Они који пуше теже да то чине у великој мери и штавише пуше цигарете са високим садржајем никотина.[117] Неки докази указују да параноидна схизофренија може имати боље изгледе од других типова схизофреније у погледу самосталног живота и рада на послу.[120]
Епидемиологија[уреди | уреди извор]

- нема података
- ≤ 185
- 185—197
- 197—207
- 207—218
- 218—229
- 229—240
- 240—251
- 251—262
- 262—273
- 273—284
- 284—295
- ≥ 295
Схизофренија утиче на 0,3—0,7% људи у неком тренутку њиховог живота,[34] или 24 милиона људи широм света по подацима до 2011.[121] Јавља се 1,4 пута чешће код мушкараца него жена и типично се појављује раније код мушкараца[35] — ударни узраст за почетак је 20—28 година за мушкарце и 26—32 година за жене.[122] Почетак у детињству је много ређи,[123] као и у средњем или старијем узрасту.[124] Упркос пословици да се схизофренија јавља по истој стопи широм света, њена учесталост варира у свету,[125] унутар земаља[126] како на локалном тако на нивоу суседства.[127] Проузрокује у просеку 1% светских година живота коригованих у односу на инвалидитет.[35] Стопа схизофреније варира и до троструке вредности у зависности од тога како се дефинише.[34]
Историја[уреди | уреди извор]
Сматра се да су сведочанства о синдрому сличном схизофренији била ретка у историјским записима пре 19. века, иако су извештаји о ирационалном, неразумном или неконтролисаном понашању били уобичајени. Детаљан извештај о случају 1797. у вези са Џејмсом Тили Метјузом, и сведочанства Филипа Пинела објављена 1809. године, често се сматрају најранијим случајевима болести у медицинској и психијатријској литератури.[128] Бенедикт Морел је први описао схизофренију као посебан синдром који погађа тинејџере и младе 1853. године, под термином démence précoce (дословно 'рана деменција'). Термин дементиа праецоx је користио Арнолд Пик 1891. године у извештају о случају психотичног поремећаја. Године 1893. Емил Крепелин је увео широку нову разлику у класификацији менталних поремећаја између dementia praecox и поремећаја расположења (који се назива манична депресија и укључује униполарну и биполарну депресију). Крепелин је веровао да је dementia praecox првенствено мождано обољење,[129] и нарочити облик деменције, који се разликује од других облика деменције као што је Алзхеимерова болест која се типично јавља касније у животу.[130]

Реч схизофренија — која се преводи приближно као "цепање ума" и потиче од грчког корена schizein (σχίζειν, "цепати се") и phrēn, phren- (φρήν, φρεν-, "um")[131] — сковао је Еуген Блеулер 1908. с намером да опише раздвајање функције између личности, размишљања, памћења, и перцепције. Блеулер је описао главне симптоме као 4 А: отупели афект, аутизам, оштећена асоцијација идеја и амбиваленција.[132] Блеулер је увидео да болест није деменција, будући да се стање неких његових пацијената побољшавало уместо погоршавало, и зато је предложио термин схизофренија. Направљен је преокрет у лечењу средином 1950-их развојем и увођењем хлорпромазина.[133]
Раних 1970-их, дијагностички критеријуми схизофреније су били предмет разних спорова што је временом довело до оперативних критеријума који се користе данас. После САД-УК дијагностичке студије из 1971. године постало је јасно да је схизофренија дијагностикована у много већој мери у Америци него у Европи.[134] Ово је делимично због слободнијих дијагностичких критеријума у САД, који су користили DSM-II приручник, за разлику од Европе и њеног ICD-9. Студија Дејвида Росенхана из 1972. године, објављена у часопису Science под називом "О томе како бити нормалан на ненормалном месту", закључила је да је дијагноза схизофреније у САД често била постављена субјективно и непоуздано.[135] Ово су били неки од фактора који су довели до ревизије не само дијагнозе схизофреније, већ и читавог DSM приручника, из чега је проистекао DSM-III 1980. године.[136]
Термин схизофренија се често погрешно разуме да значи да оболеле особе имају "подељену личност". Иако неки људи којима је постављена дијагноза схизофреније могу чути гласове и доживљавати гласове као различите личности, схизофренија не подразумева да се особа мења између више различитих личности. Забуна настаје делимично због дословног тумачења Блеулеровог термина схизофренија (Блеулер је првобитно повезао схизофренију са дисоцијацијом и укључио је подељену личност у ову категорију схизофреније[137][138]). Дисоцијативни поремећај идентитета (имање "подељене личности") је често погрешно дијагностикован као схизофренија на основу слободних критеријума у DSM-II.[138][139] Прва позната злоупотреба термина за означавање „подељене личности” је била у чланку песника Т. С. Елиота 1933. године.[140]
Друштво и култура[уреди | уреди извор]

Године 2002. термин за схизофренију у Јапану је промењен од Seishin-Bunretsu-Byō 精神分裂病 (болест-подељеног-ума) у Tōgō-shitchō-shō 統合失調症 (поремећај интеграције) за смањивање стигме.[141] Биопсихосоцијални модел је инспирисао нови назив; повећао је проценат пацијената који су били информисани о болести са 37% на 70% за три године.[142]
У Сједињеним Државама, трошкови схизофреније — укључујући директне трошкове (амбулантно, болничко лечење, лекови и дугорочна нега) и трошкови који нису везани за здравствену негу (спровођење закона, смањена продуктивност на радном месту и незапосленост) — процењени су на 62,7 милијарди долара 2002. године.[143] књига и филм Блистави ум бележи живот Џона Форбса Неша, добитника Нобелове награде за економију коме је постављена дијагноза схизофреније.
Друштвена стигма је идентификована као главна препрека за опоравак болесника са схизофренијом.[144][145]
Насиље[уреди | уреди извор]
Појединци са тешком менталном болешћу укључујући схизофренију имају знатно већи ризик да буду жртве како насилног тако и ненасилног криминала.[146] С друге стране, схизофренија се понекад доводи у вези са вишом стопом насилних дела, иако је за то првенствено заслужна виша стопа коришћења дроге.[147] Стопа убистава која је везана за психозу је слична оној која је везана за злоупотребу супстанци, и паралелна са општом стопом у региону.[148] Какву улогу има схизофренија у насиљу независно од злоупотребе дроге је спорно, али извесни аспекти историје код појединаца или менталних стања могу бити фактори.[149]
Медијска покривеност која се односи на схизофренију тежи да се окреће око ретких али необичних насилних дела. Осим тога, у великом, репрезентативном узорку студије из 1999. године, 12,8% Американаца је веровало да постоји "велика вероватноћа" да ће појединци са схизофренијом учинити нешто насилно против других, а 48,1% је рекло да постоји "делимична вероватноћа" за то. Преко 74% је рекло да људи са схизофренијом или "нису врло способни" или да "нису уопште способни" да доносе одлуке о свом лечењу, а 70,2% је рекло исто у погледу одлучивања о управљању новцем.[150] Према једној мета-анализи, схватање о појединцима са психозом као насилнима се више него удвостручило у преваленцији од 1950-их.[151]
Референце[уреди | уреди извор]
- ^ "Psychosis and schizophrenia in adults: treatment and management" (PDF). National Institute for Health and Care Excellence (NICE). March 2014. pp. 4–34. Archived from the original (PDF) on 20 April 2014.
- ^ Stępnicki, Piotr; Kondej, Magda; Kaczor, Agnieszka A. (2018-08-20). „Current Concepts and Treatments of Schizophrenia”. Molecules (на језику: енглески). 23 (8): 2087. ISSN 1420-3049. doi:10.3390/molecules23082087.
- ^ Marshall, Max; Lewis, Shon; Lockwood, Austin; Drake, Richard; Jones, Peter; Croudace, Tim (2005-09-01). „Association Between Duration of Untreated Psychosis and Outcome in Cohorts of First-Episode Patients: A Systematic Review”. Archives of General Psychiatry (на језику: енглески). 62 (9): 975. ISSN 0003-990X. doi:10.1001/archpsyc.62.9.975.
- ^ „Recovery After an Initial Schizophrenia Episode (RAISE) - National Institute of Mental Health (NIMH)”. www.nimh.nih.gov (на језику: енглески). Приступљено 2024-02-04.
- ^ Montagnese, Marcella; Leptourgos, Pantelis; Fernyhough, Charles; Waters, Flavie; Larøi, Frank; Jardri, Renaud; McCarthy-Jones, Simon; Thomas, Neil; Dudley, Rob (2021-01-23). „A Review of Multimodal Hallucinations: Categorization, Assessment, Theoretical Perspectives, and Clinical Recommendations”. Schizophrenia Bulletin (на језику: енглески). 47 (1): 237—248. ISSN 0586-7614. doi:10.1093/schbul/sbaa101.
- ^ American Psychiatric Association; American Psychiatric Association, ур. (2009). Diagnostic and statistical manual of mental disorders: DSM-IV-TR (4. ed., text rev., 13. print изд.). Arlington, VA: American Psychiatric Assoc. ISBN 978-0-89042-025-6.
- ^ Owen, Michael J; Sawa, Akira; Mortensen, Preben B (2016). „Schizophrenia”. The Lancet (на језику: енглески). 388 (10039): 86—97. doi:10.1016/S0140-6736(15)01121-6.
- ^ Diagnostic and statistical manual of mental disorders: DSM-5 (5th ed изд.). Washington: American psychiatric association. 2013. ISBN 978-0-89042-554-1.
- ^ Klaus, Federica; Dorsaz, Orianne; Kaiser, Stefan (2018). „Symptômes négatifs de la schizophrénie – état des lieux et implications pratiques”. Revue Médicale Suisse (на језику: енглески). 14 (619): 1660—1664. ISSN 1660-9379. doi:10.53738/REVMED.2018.14.619.1660.
- ^ Batinic B. Cognitive Models of Positive and Negative Symptoms of Schizophrenia and Implications for Treatment. Psychiatr Danub. 2019 Jun;31(Suppl 2):181-184. PMID: 31158119.
- ^ Bortolon, Catherine; Macgregor, Alexandra; Capdevielle, Delphine; Raffard, Stéphane (2018). „Apathy in schizophrenia: A review of neuropsychological and neuroanatomical studies”. Neuropsychologia (на језику: енглески). 118: 22—33. doi:10.1016/j.neuropsychologia.2017.09.033.
- ^ Klaus, Federica; Kaiser, Stefan; Kirschner, Matthias (2018). „Negativsymptome der Schizophrenie – ein Überblick”. Therapeutische Umschau (на језику: немачки). 75 (1): 51—56. ISSN 0040-5930. doi:10.1024/0040-5930/a000966.
- ^ а б Marder, Stephen R.; Kirkpatrick, Brian (2014). „Defining and measuring negative symptoms of schizophrenia in clinical trials”. European Neuropsychopharmacology (на језику: енглески). 24 (5): 737—743. doi:10.1016/j.euroneuro.2013.10.016.
- ^ Galderisi, Silvana; Mucci, Armida; Buchanan, Robert W; Arango, Celso (2018). „Negative symptoms of schizophrenia: new developments and unanswered research questions”. The Lancet Psychiatry (на језику: енглески). 5 (8): 664—677. doi:10.1016/S2215-0366(18)30050-6.
- ^ Tatsumi, Kazunori; Kirkpatrick, Brian; Strauss, Gregory P.; Opler, Mark (2020). „The brief negative symptom scale in translation: A review of psychometric properties and beyond”. European Neuropsychopharmacology (на језику: енглески). 33: 36—44. doi:10.1016/j.euroneuro.2020.01.018.
- ^ а б в г д Murante, Tessa; Cohen, Carl I. (2017). „Cognitive Functioning in Older Adults With Schizophrenia”. FOCUS (на језику: енглески). 15 (1): 26—34. ISSN 1541-4094. doi:10.1176/appi.focus.20160032.
- ^ а б Bozikas, Vasilis P.; Andreou, Christina (2011). „Longitudinal Studies of Cognition in First Episode Psychosis: A Systematic Review of the Literature”. Australian & New Zealand Journal of Psychiatry (на језику: енглески). 45 (2): 93—108. ISSN 0004-8674. doi:10.3109/00048674.2010.541418.
- ^ Biedermann, Falko; Fleischhacker, W. Wolfgang (2016). „Psychotic disorders in DSM-5 and ICD-11”. CNS Spectrums (на језику: енглески). 21 (4): 349—354. ISSN 1092-8529. doi:10.1017/S1092852916000316.
- ^ а б в Hashimoto, Kenji (2019). „Recent Advances in the Early Intervention in Schizophrenia: Future Direction from Preclinical Findings”. Current Psychiatry Reports (на језику: енглески). 21 (8). ISSN 1523-3812. doi:10.1007/s11920-019-1063-7.
- ^ Javitt, Daniel C.; Sweet, Robert A. (2015). „Auditory dysfunction in schizophrenia: integrating clinical and basic features”. Nature Reviews Neuroscience (на језику: енглески). 16 (9): 535—550. ISSN 1471-003X. doi:10.1038/nrn4002.
- ^ Goldberg, Terry E; Keefe, Richard S E; Goldman, Robert S; Robinson, Delbert G; Harvey, Philip D (2010). „Circumstances Under Which Practice Does Not Make Perfect: A Review of the Practice Effect Literature in Schizophrenia and Its Relevance to Clinical Treatment Studies”. Neuropsychopharmacology (на језику: енглески). 35 (5): 1053—1062. ISSN 0893-133X. doi:10.1038/npp.2009.211.
- ^ а б Green, Michael F.; Horan, William P.; Lee, Junghee (2019). „Nonsocial and social cognition in schizophrenia: current evidence and future directions”. World Psychiatry (на језику: енглески). 18 (2): 146—161. ISSN 1723-8617. doi:10.1002/wps.20624.
- ^ Kohler, C. G.; Walker, J. B.; Martin, E. A.; Healey, K. M.; Moberg, P. J. (2010-09-01). „Facial Emotion Perception in Schizophrenia: A Meta-analytic Review”. Schizophrenia Bulletin (на језику: енглески). 36 (5): 1009—1019. ISSN 0586-7614. doi:10.1093/schbul/sbn192.
- ^ Grill-Spector, Kalanit; Weiner, Kevin S.; Kay, Kendrick; Gomez, Jesse (2017-09-15). „The Functional Neuroanatomy of Human Face Perception”. Annual Review of Vision Science (на језику: енглески). 3 (1): 167—196. ISSN 2374-4642. doi:10.1146/annurev-vision-102016-061214.
- ^ Vidailhet, P. (2013). „Premier épisode psychotique, troubles cognitifs et remédiation”. L'Encéphale (на језику: француски). 39: S83—S92. doi:10.1016/S0013-7006(13)70101-5.
- ^ Fountoulakis, Konstantinos N.; Panagiotidis, Panagiotis; Kimiskidis, Vasilios; Nimatoudis, Ioannis; Gonda, Xenia (2019). „Neurological soft signs in familial and sporadic schizophrenia”. Psychiatry Research (на језику: енглески). 272: 222—229. doi:10.1016/j.psychres.2018.12.105.
- ^ Ferri FF (2019). Ferri's clinical advisor 2019: 5 books in 1. Elsevier. pp. 1225–1226. ISBN 9780323530422.
- ^ Da Fonseca, D.; Fourneret, P. (2018). „Schizophrénie à début très précoce”. L'Encéphale (на језику: француски). 44 (6): S8—S11. doi:10.1016/S0013-7006(19)30071-5.
- ^ Häfner, Heinz (2019-04-16). „From Onset and Prodromal Stage to a Life-Long Course of Schizophrenia and Its Symptom Dimensions: How Sex, Age, and Other Risk Factors Influence Incidence and Course of Illness”. Psychiatry Journal (на језику: енглески). 2019: 1—15. ISSN 2314-4327. doi:10.1155/2019/9804836.
- ^ Cohen, Carl I.; Freeman, Ksenia; Ghoneim, Dina; Vengassery, Aninditha; Ghezelaiagh, Brian; Reinhardt, Michael M. (2018). „Advances in the Conceptualization and Study of Schizophrenia in Later Life”. Psychiatric Clinics of North America (на језику: енглески). 41 (1): 39—53. doi:10.1016/j.psc.2017.10.004.
- ^ Lecardeur, L.; Meunier-Cussac, S.; Dollfus, S. (2013). „Troubles cognitifs des sujets présentant un premier épisode psychotique et à haut risque de transition vers la psychose : du repérage à la prise en charge”. L'Encéphale (на језику: француски). 39: S64—S71. doi:10.1016/j.encep.2012.10.011.
- ^ Schneider, K (1959). Clinical Psychopathology (5 изд.). New York: Grune & Stratton.
- ^ Nordgaard J, Arnfred SM, Handest P, Parnas J (јануар 2008). „The diagnostic status of first-rank symptoms”. Schizophrenia Bulletin. 34 (1): 137—54. PMC 2632385
 . PMID 17562695. doi:10.1093/schbul/sbm044.
. PMID 17562695. doi:10.1093/schbul/sbm044.
- ^ а б в г д ђ е ж з и ј к л љ м н њ о Os, Jim van; Kapur, S. (август 2009). „Schizophrenia” (PDF). Lancet. 374 (9690): 635—45. PMID 19700006. doi:10.1016/S0140-6736(09)60995-8. Архивирано из оригинала (PDF) 23. 6. 2013. г. Приступљено 3. 6. 2014.
- ^ а б в г д ђ е ж з и ј к л Picchioni MM, Murray RM (2007). „Schizophrenia”. BMJ. 335 (7610): 91—5. PMC 1914490
 . PMID 17626963. doi:10.1136/bmj.39227.616447.BE.
. PMID 17626963. doi:10.1136/bmj.39227.616447.BE.
- ^ Drake RJ, Lewis SW (март 2005). „Early detection of schizophrenia”. Current Opinion in Psychiatry. 18 (2): 147—50. PMID 16639167. doi:10.1097/00001504-200503000-00007.
- ^ O'Donovan MC, Williams NM, Owen MJ (октобар 2003). „Recent advances in the genetics of schizophrenia”. Hum. Mol. Genet. 12 Spec No 2: R125—33. PMID 12952866. doi:10.1093/hmg/ddg302.
- ^ а б McLaren JA, Silins E, Hutchinson D, Mattick RP, Hall W (јануар 2010). „Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies”. Int. J. Drug Policy. 21 (1): 10—9. PMID 19783132. doi:10.1016/j.drugpo.2009.09.001.
- ^ O'Donovan MC, Craddock NJ, Owen MJ (јул 2009). „Genetics of psychosis; insights from views across the genome”. Hum. Genet. 126 (1): 3—12. PMID 19521722. doi:10.1007/s00439-009-0703-0.
- ^ Craddock N, Owen MJ (2010). „The Kraepelinian dichotomy - going, going... But still not gone”. The British Journal of Psychiatry. 196: 92—95. PMC 2815936
 . PMID 20118450. doi:10.1192/bjp.bp.109.073429.
. PMID 20118450. doi:10.1192/bjp.bp.109.073429.
- ^ Crow, T. J. (јул 2008). „The 'big bang' theory of the origin of psychosis and the faculty of language”. Schizophrenia Research. 102 (1–3): 31—52. PMID 18502103. doi:10.1016/j.schres.2008.03.010.
- ^ Mueser KT, Jeste DV (2008). Clinical Handbook of Schizophrenia. New York: Guilford Press. стр. 22-23. ISBN 978-1-59385-652-6.
- ^ Os, Jim van (2004). „Does the urban environment cause psychosis?”. British Journal of Psychiatry. 184 (4): 287—288. PMID 15056569. doi:10.1192/bjp.184.4.287.
- ^ Selten JP, Cantor-Graae E, Kahn RS (март 2007). „Migration and schizophrenia”. Current Opinion in Psychiatry. 20 (2): 111—115. PMID 17278906. doi:10.1097/YCO.0b013e328017f68e.
- ^ а б Gregg L, Barrowclough C, Haddock G (2007). „Reasons for increased substance use in psychosis”. Clin Psychol Rev. 27 (4): 494—510. PMID 17240501. doi:10.1016/j.cpr.2006.09.004.
- ^ Large M, Sharma S, Compton MT, Slade T, Nielssen O (јун 2011). „Cannabis use and earlier onset of psychosis: a systematic meta-analysis”. Arch. Gen. Psychiatry. 68 (6): 555—61. PMID 21300939. doi:10.1001/archgenpsychiatry.2011.5.
- ^ а б Leweke FM, Koethe D (2008). „Cannabis and psychiatric disorders: it is not only addiction”. Addict Biol. 13 (2): 264—75. PMID 18482435. doi:10.1111/j.1369-1600.2008.00106.x.
- ^ Moore, THM; Zammit, S.; Lingford-Hughes A; et al. (2007). „Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review”. Lancet. 370 (9584): 319—328. PMID 17662880. doi:10.1016/S0140-6736(07)61162-3.
- ^ Sewell, RA; Ranganathan, M; D'Souza, DC (април 2009). „Cannabinoids and psychosis”. International review of psychiatry (Abingdon, England). 21 (2): 152—62. PMID 19367509. doi:10.1080/09540260902782802.
- ^ а б Henquet, C; Di Forti, M; Morrison, P; Kuepper, R; Murray, RM (новембар 2008). „Gene-Environment Interplay Between Cannabis and Psychosis”. Schizophrenia bulletin. 34 (6): 1111—21. PMC 2632498
 . PMID 18723841. doi:10.1093/schbul/sbn108.
. PMID 18723841. doi:10.1093/schbul/sbn108.
- ^ Ben Amar M, Potvin S (јун 2007). „Cannabis and psychosis: what is the link?”. Journal of psychoactive drugs. 39 (2): 131—42. PMID 17703707. doi:10.1080/02791072.2007.10399871.
- ^ Larson, Michael (30. 3. 2006). „Alcohol-Related Psychosis”. eMedicine. WebMD. Приступљено 27. 9. 2006.
- ^ Sagud, M; Mihaljević-Peles, A; Mück-Seler, D; Pivac, N; Vuksan-Cusa, B; Brataljenović, T; Jakovljević, M. (септембар 2009). „Smoking and schizophrenia”. Psychiatria Danubina. 21 (3): 371—5. PMID 19794359.
- ^ Yolken R. (2004). „Viruses and schizophrenia: a focus on herpes simplex virus.”. Herpes. 11 (Suppl 2): 83A—88A. PMID 15319094.
- ^ Broome, M. R.; Woolley, J. B.; Tabraham, P.; et al. (2005). „What causes the onset of psychosis?”. Schizophr. Res. 79 (1): 23—34. PMID 16198238. doi:10.1016/j.schres.2005.02.007.
- ^ Bentall RP, Fernyhough C, Morrison AP, Lewis S, Corcoran R (2007). „Prospects for a cognitive-developmental account of psychotic experiences”. Br J Clin Psychol. 46 (Pt 2): 155—73. PMID 17524210. doi:10.1348/014466506X123011.
- ^ Kurtz, M. M. (2005). „Neurocognitive impairment across the lifespan in schizophrenia: an update”. Schizophrenia Research. 74 (1): 15—26. PMID 15694750. doi:10.1016/j.schres.2004.07.005.
- ^ Cohen AS, Docherty NM (2004). „Affective reactivity of speech and emotional experience in patients with schizophrenia”. Schizophrenia Research. 69 (1): 7—14. PMID 15145465. doi:10.1016/S0920-9964(03)00069-0.
- ^ Horan WP, Blanchard JJ (2003). „Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping”. Schizophrenia Research. 60 (2–3): 271—83. PMID 12591589. doi:10.1016/S0920-9964(02)00227-X.
- ^ Smith, B.; Fowler, D. G.; Freeman, D.; et al. (2006). „Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations”. Schizophr. Res. 86 (1–3): 181—8. PMID 16857346. doi:10.1016/j.schres.2006.06.018.
- ^ Beck, AT (2004). „A Cognitive Model of Schizophrenia”. Journal of Cognitive Psychotherapy. 18 (3): 281—88. doi:10.1891/jcop.18.3.281.65649.
- ^ Bell V, Halligan PW, Ellis HD (2006). „Explaining delusions: a cognitive perspective”. Trends in Cognitive Science. 10 (5): 219—26. PMID 16600666. doi:10.1016/j.tics.2006.03.004.
- ^ Freeman D, Garety PA, Kuipers E, Fowler D, Bebbington PE, Dunn G (2007). „Acting on persecutory delusions: the importance of safety seeking”. Behav Res Ther. 45 (1): 89—99. PMID 16530161. doi:10.1016/j.brat.2006.01.014.
- ^ Kuipers E, Garety P, Fowler D, Freeman D, Dunn G, Bebbington P (2006). „Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms”. Schizophr Bull. 32 Suppl 1: S24—31. PMC 2632539
 . PMID 16885206. doi:10.1093/schbul/sbl014.
. PMID 16885206. doi:10.1093/schbul/sbl014.
- ^ Green, M. F. (2006). „Cognitive impairment and functional outcome in schizophrenia and bipolar disorder”. Journal of Clinical Psychiatry. 67 (Suppl 9): 3—8. PMID 16965182.
- ^ Insel, T. R. (2010). „Rethinking schizophrenia”. Nature. 468 (7321): 187—93. PMID 21068826. doi:10.1038/nature09552.
- ^ Laruelle, M.; Abi-Dargham A; CH, van Dyck; et al. (1996). „Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects”. Proc. Natl. Acad. Sci. U.S.A. 93 (17): 9235—40. PMC 38625
 . PMID 8799184. doi:10.1073/pnas.93.17.9235.
. PMID 8799184. doi:10.1073/pnas.93.17.9235.
- ^ Jones HM, Pilowsky LS (2002). „Dopamine and antipsychotic drug action revisited”. British Journal of Psychiatry. 181: 271—275. PMID 12356650. doi:10.1192/bjp.181.4.271.
- ^ Konradi C, Heckers S (2003). „Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment”. Pharmacology and Therapeutics. 97 (2): 153—79. PMID 12559388. doi:10.1016/S0163-7258(02)00328-5.
- ^ Lahti AC, Weiler MA, Tamara Michaelidis BA, Parwani A, Tamminga CA (2001). „Effects of ketamine in normal and schizophrenic volunteers”. Neuropsychopharmacology. 25 (4): 455—67. PMID 11557159. doi:10.1016/S0893-133X(01)00243-3.
- ^ Coyle JT, Tsai G, Goff D (2003). „Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia”. Annals of the New York Academy of Sciences. 1003: 318—27. PMID 14684455. doi:10.1196/annals.1300.020.
- ^ Tuominen HJ, Tiihonen J, Wahlbeck K (2005). „Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis”. Schizophrenia Research. 72 (2–3): 225—34. PMID 15560967. doi:10.1016/j.schres.2004.05.005.
- ^ Jakobsen, K. D.; Frederiksen, J. N.; Hansen, T.; et al. (2005). „Reliability of clinical ICD-10 schizophrenia diagnoses”. Nordic Journal of Psychiatry. 59 (3): 209—12. PMID 16195122. doi:10.1080/08039480510027698.
- ^ а б в Association, American Psychiatric (2000). „Schizophrenia”. Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC: American Psychiatric Publishing, Inc. ISBN 978-0-89042-024-9. Архивирано из оригинала 11. 06. 2008. г. Приступљено 4. 7. 2008.
- ^ American Psychiatric Association DSM-5 Work Groups (2010)Proposed Revisions –Schizophrenia and Other Psychotic Disorders. Приступљено 17 February 2010.
- ^ а б „The ICD-10 Classification of Mental and Behavioural Disorders” (pdf). World Health Organization. стр. 26.
- ^ Pope, H. G. (1983). „Distinguishing bipolar disorder from schizophrenia in clinical practice: guidelines and case reports”. Hospital and Community Psychiatry. 34: 322—28.
- ^ McGlashan, T. H. (1987). „Testing DSM-III symptom criteria for schizotypal and borderline personality disorders”. Archives of General Psychiatry. 44 (2): 143—8. PMID 3813809.
- ^ Bottas, A. (15. 4. 2009). „Comorbidity: Schizophrenia With Obsessive-Compulsive Disorder”. Psychiatric Times. 26 (4).
- ^ Marshall M, Rathbone J (2006). „Early intervention for psychosis”. Cochrane Database Syst Rev (4): CD004718. PMID 17054213. doi:10.1002/14651858.CD004718.pub2.
- ^ de, M. B. Koning; Bloemen, O. J.; TA, van Amelsvoort; et al. (2009). „Early intervention in patients at ultra high risk of psychosis: benefits and risks”. Acta Psychiatr Scand. 119 (6): 426—42. PMID 19392813. doi:10.1111/j.1600-0447.2009.01372.x.
- ^ Cannon TD, Cornblatt B, McGorry P (2007). „The empirical status of the ultra high-risk (prodromal) research paradigm”. Schizophrenia Bulletin. 33 (3): 661—4. PMC 2526144
 . PMID 17470445. doi:10.1093/schbul/sbm031.
. PMID 17470445. doi:10.1093/schbul/sbm031.
- ^ Arseneault L, Cannon M, Witton J, Murray RM (2004). „Causal association between cannabis and psychosis: examination of the evidence”. Br J Psychiatry. 184 (2): 110—7. PMID 14754822. doi:10.1192/bjp.184.2.110.
- ^ Arendt, M; Rosenberg, R; Foldager, L; Perto, G; Munk-Jørgensen, P. (децембар 2005). „Cannabis-induced psychosis and subsequent schizophrenia-spectrum disorders: follow-up study of 535 incident cases”. The British journal of psychiatry : the journal of mental science. 187 (6): 510—5. PMID 16319402. doi:10.1192/bjp.187.6.510.
- ^ Kirkbride, JB; Jones, PB (март 2011). „The Prevention of Schizophrenia—What Can We Learn From Eco-Epidemiology?”. Schizophrenia bulletin. 37 (2): 262—71. PMC 3044619
 . PMID 20974748. doi:10.1093/schbul/sbq120. Архивирано из оригинала 24. 4. 2012. г. Приступљено 3. 6. 2014.
. PMID 20974748. doi:10.1093/schbul/sbq120. Архивирано из оригинала 24. 4. 2012. г. Приступљено 3. 6. 2014.
- ^ McGrath, JJ; Lawlor, DA (1. 12. 2011). „The search for modifiable risk factors for schizophrenia”. The American Journal of Psychiatry. 168 (12): 1235—8. PMID 22193665. doi:10.1176/appi.ajp.2011.11081300.
- ^ Becker T, Kilian R (2006). „Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care?”. Acta Psychiatrica Scandinavica Supplement. 113 (429): 9—16. PMID 16445476. doi:10.1111/j.1600-0447.2005.00711.x.
- ^ McGurk SR, Mueser KT, Feldman K, Wolfe R, Pascaris A (2007). „Cognitive training for supported employment: 2–3 year outcomes of a randomized controlled trial.”. American Journal of Psychiatry. 164 (3): 437—41. PMID 17329468. doi:10.1176/appi.ajp.164.3.437.
- ^ Gorczynski P, Faulkner G (2010). „Exercise therapy for schizophrenia”. Cochrane Database Syst Rev (5): CD004412. PMID 20464730. doi:10.1002/14651858.CD004412.pub2.
- ^ National Collaborating Centre for Mental Health (25. 3. 2009). „Schizophrenia: Full national clinical guideline on core interventions in primary and secondary care” (PDF). Gaskell and the British Psychological Society. Приступљено 25. 11. 2009.
- ^ а б в Smith T, Weston C, Lieberman J (2010). „Schizophrenia (maintenance treatment)”. Am Fam Physician. 82 (4): 338—9. PMID 20704164.
- ^ Tandon R, Keshavan MS, Nasrallah HA (2008). „Schizophrenia, "Just the Facts": what we know in 2008 part 1: overview” (PDF). Schizophrenia Research. 100 (1–3): 4—19. PMID 18291627. doi:10.1016/j.schres.2008.01.022.
- ^ а б Leucht, Stefan; Tardy, Magdolna; Komossa, Katja; Heres, Stephan; Kissling, Werner; Salanti, Georgia; Davis, John M. (1. 5. 2012). „Antipsychotic drugs versus placebo for relapse prevention in schizophrenia: a systematic review and meta-analysis”. The Lancet. doi:10.1016/S0140-6736(12)60239-6.
- ^ Kane JM, Correll CU (2010). „Pharmacologic treatment of schizophrenia”. Dialogues Clin Neurosci. 12 (3): 345—57. PMID 20954430.
- ^ а б Schultz SH, North SW, Shields CG (2007). „Schizophrenia: a review”. Am Fam Physician. 75 (12): 1821—9. PMID 17619525.
- ^ Wahlbeck K, Cheine MV, Essali A (2007). „Clozapine versus typical neuroleptic medication for schizophrenia”. The Cochrane Database of Systematic Reviews. John Wiley and Sons, Ltd. (2): CD000059. PMID 10796289. doi:10.1002/14651858.CD000059.
- ^ Tandon, R.; Belmaker, R. H.; Gattaz, W. F.; et al. (2008). „World Psychiatric Association Pharmacopsychiatry Section statement on comparative effectiveness of antipsychotics in the treatment of schizophrenia”. Schizophr. Res. 100 (1–3): 20—38. PMID 18243663. doi:10.1016/j.schres.2007.11.033.
- ^ а б Chwastiak LA, Tek C (2009). „The unchanging mortality gap for people with schizophrenia”. Lancet. 374 (9690): 590—2. PMID 19595448. doi:10.1016/S0140-6736(09)61072-2.
- ^ Ananth J, Parameswaran S, Gunatilake S, Burgoyne K, Sidhom T (2004). „Neuroleptic malignant syndrome and atypical antipsychotic drugs”. Journal of Clinical Psychiatry. 65 (4): 464—70. PMID 15119907. doi:10.4088/JCP.v65n0403.
- ^ а б McEvoy, J. P. (2006). „Risks versus benefits of different types of long-acting injectable antipsychotics”. J Clin Psychiatry. 67 Suppl 5: 15—8. PMID 16822092.
- ^ а б Pharoah F, Mari J, Rathbone J, Wong W (2010). „Family intervention for schizophrenia”. Cochrane Database Syst Rev. 12: CD000088. PMID 21154340. doi:10.1002/14651858.CD000088.pub3.
- ^ Medalia A, Choi J (2009). „Cognitive remediation in schizophrenia.” (PDF). Neuropsychology Rev. 19 (3): 353—364. PMID 19444614. doi:10.1007/s11065-009-9097-y.
- ^ Dixon, L. B.; Dickerson, F.; Bellack, A. S.; et al. (2010). „The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements”. Schizophr Bull. 36 (1): 48—70. PMID 19955389. doi:10.1093/schbul/sbp115.
- ^ Lynch D, Laws KR, McKenna PJ (2010). „Cognitive behavioural therapy for major psychiatric disorder: does it really work? A meta-analytical review of well-controlled trials”. Psychol Med. 40 (1): 9—24. PMID 19476688. doi:10.1017/S003329170900590X.
- ^ Jones C, Cormac I, Silveira da Mota Neto JI, Campbell C (2004). „Cognitive behaviour therapy for schizophrenia”. Cochrane Database Syst Rev (4): CD000524. PMID 15495000. doi:10.1002/14651858.CD000524.pub2.
- ^ Ruddy R, Milnes D (2005). „Art therapy for schizophrenia or schizophrenia-like illnesses.”. Cochrane Database Syst Rev (4): CD003728. PMID 16235338. doi:10.1002/14651858.CD003728.pub2.
- ^ Ruddy RA, Dent-Brown K (2007). „Drama therapy for schizophrenia or schizophrenia-like illnesses.”. Cochrane Database Syst Rev (1): CD005378. PMID 17253555. doi:10.1002/14651858.CD005378.pub2.
- ^ Saha S, Chant D, McGrath J (2007). „A systematic review of mortality in schizophrenia: is the differential mortality gap worsening over time?”. Arch. Gen. Psychiatry. 64 (10): 1123—31. PMID 17909124. doi:10.1001/archpsyc.64.10.1123.
- ^ Ustun, T. B.; Rehm, J.; Chatterji, S.; Saxena, S.; Trotter, R.; Room, R.; Bickenbach, J. (1999). „Multiple-informant ranking of the disabling effects of different health conditions in 14 countries”. The Lancet. WHO/NIH Joint Project CAR Study Group. 354 (9173): 111—15. PMID 10408486. doi:10.1016/S0140-6736(98)07507-2.
- ^ Warner, R. (2009). „Recovery from schizophrenia and the recovery model”. Curr Opin Psychiatry. 22 (4): 374—80. PMID 19417668. doi:10.1097/YCO.0b013e32832c920b.
- ^ Menezes NM, Arenovich T, Zipursky RB (2006). „A systematic review of longitudinal outcome studies of first-episode psychosis”. Psychol Med. 36 (10): 1349—62. PMID 16756689. doi:10.1017/S0033291706007951.
- ^ Isaac M, Chand P, Murthy P (2007). „Schizophrenia outcome measures in the wider international community”. Br J Psychiatry Suppl. 50: s71—7. PMID 18019048.
- ^ Cohen A, Patel V, Thara R, Gureje O (2008). „Questioning an axiom: better prognosis for schizophrenia in the developing world?”. Schizophr Bull. 34 (2): 229—44. PMC 2632419
 . PMID 17905787. doi:10.1093/schbul/sbm105.
. PMID 17905787. doi:10.1093/schbul/sbm105.
- ^ Burns J. (2009). „Dispelling a myth: developing world poverty, inequality, violence and social fragmentation are not good for outcome in schizophrenia”. Afr J Psychiatry (Johannesbg). 12 (3): 200—5. PMID 19894340.
- ^ Palmer BA, Pankratz VS, Bostwick JM (2005). „The lifetime risk of suicide in schizophrenia: a reexamination”. Archives of General Psychiatry. 62 (3): 247—53. PMID 15753237. doi:10.1001/archpsyc.62.3.247.
- ^ а б Carlborg A, Winnerbäck K, Jönsson EG, Jokinen J, Nordström P (2010). „Suicide in schizophrenia”. Expert Rev Neurother. 10 (7): 1153—64. PMID 20586695. doi:10.1586/ern.10.82.
- ^ а б American Psychiatric Association. Task Force on DSM-IV. . Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. 2000. ISBN 978-0-89042-025-6. стр. 304.
- ^ De Leon J, Diaz FJ (2005). „A meta-analysis of worldwide studies demonstrates an association between schizophrenia and tobacco smoking behaviors”. Schizophrenia research. 76 (2-3): 135—57. PMID 15949648. doi:10.1016/j.schres.2005.02.010.
- ^ а б Keltner NL, Grant JS (2006). „Smoke, Smoke, Smoke That Cigarette”. Perspectives in Psychiatric Care. 42 (4): 256. PMID 17107571. doi:10.1111/j.1744-6163.2006.00085.x.
- ^ American Psychiatric Association. Task Force on DSM-IV. . Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. 2000. ISBN 978-0-89042-025-6. стр. 314.
- ^ „Schizophrenia”. World Health Organization. 2011. Приступљено 27. 2. 2011.
- ^ Castle D, Wessely S, Der G, Murray RM (1991). „The incidence of operationally defined schizophrenia in Camberwell, 1965–84”. The British Journal of Psychiatry. 159: 790—4. PMID 1790446. doi:10.1192/bjp.159.6.790.
- ^ Kumra S, Shaw M, Merka P, Nakayama E, Augustin R (2001). „Childhood-onset schizophrenia: research update”. Canadian Journal of Psychiatry. 46 (10): 923—30. PMID 11816313.
- ^ Hassett 2005, стр. 6.
- ^ Jablensky, Sartorius & Ernberg 1992, стр. 1–97
- ^ Kirkbride, J. B.; Fearon, P.; Morgan, C.; et al. (2006). „Heterogeneity in incidence rates of schizophrenia and other psychotic syndromes: findings from the 3-center AeSOP study”. Archives of General Psychiatry. 63 (3): 250—8. PMID 16520429. doi:10.1001/archpsyc.63.3.250.
- ^ Kirkbride, J. B.; Fearon, P.; Morgan, C.; et al. (2007). „Neighbourhood variation in the incidence of psychotic disorders in Southeast London”. Social Psychiatry and Psychiatric Epidemiology. 42 (6): 438—45. PMID 17473901. doi:10.1007/s00127-007-0193-0.
- ^ Heinrichs, R. W. (2003). „Historical origins of schizophrenia: two early madmen and their illness”. Journal of the History of the Behavioral Sciences. 39 (4): 349—63. PMID 14601041. doi:10.1002/jhbs.10152.
- ^ Kraepelin E, Diefendorf AR (1907). Text book of psychiatry (7 изд.). London: Macmillan.
- ^ Hansen RA, Atchison B (2000). Conditions in occupational therapy: effect on occupational performance. Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 978-0-683-30417-6.
- ^ Kuhn, R. (2004). tr. Cahn CH. „Eugen Bleuler's concepts of psychopathology”. History of Psychiatry. 15 (3): 361—6. PMID 15386868. doi:10.1177/0957154X04044603.
- ^ Stotz-Ingenlath G (2000). „Epistemological aspects of Eugen Bleuler's conception of schizophrenia in 1911” (PDF). Medicine, Health Care and Philosophy. 3 (2): 153—9. PMID 11079343. doi:10.1023/A:1009919309015.
- ^ Turner, T. (2007). „Unlocking psychosis”. British Medical Journal. 334 (suppl): s7. PMID 17204765. doi:10.1136/bmj.39034.609074.94.
- ^ Wing, J. K. (1971). „International comparisons in the study of the functional psychoses”. British Medical Bulletin. 27 (1): 77—81. PMID 4926366.
- ^ Rosenhan, D. (1973). „On being sane in insane places”. Science. 179 (4070): 250—8. PMID 4683124. doi:10.1126/science.179.4070.250.
- ^ Wilson, M. (1993). „DSM-III and the transformation of American psychiatry: a history”. American Journal of Psychiatry. 150 (3): 399—410. PMID 8434655.
- ^ Stotz-Ingenlath G: Epistemological aspects of Eugen Bleuler’s conception of schizophrenia in 1911. Med Health Care Philos 2000; 3:153—159
- ^ а б Hayes, J. A., & Mitchell, J. C. . Mental health professionals' skepticism about multiple personality disorder. Professional Psychology: Research and Practice, 25, 410-415
- ^ Putnam, Frank W. (1989). Diagnosis and Treatment of Multiple Personality Disorder. . New York: The Guilford Press. 1994. pp. 351. ISBN 978-0-89862-177-8.
- ^ Berrios, G. E.; Porter, Roy (1995). A history of clinical psychiatry: the origin and history of psychiatric disorders. London: Athlone Press. ISBN 978-0-485-24211-9.
- ^ Kim Y, Berrios GE (2001). „Impact of the term schizophrenia on the culture of ideograph: the Japanese experience”. Schizophr Bull. 27 (2): 181—5. PMID 11354585.
- ^ Sato, M. (2004). „Renaming schizophrenia: a Japanese perspective”. World Psychiatry. 5 (1): 53—55. PMC 1472254
 . PMID 16757998.
. PMID 16757998.
- ^ Wu, E. Q. (2005). „The economic burden of schizophrenia in the United States in 2002”. J Clin Psychiatry. 66 (9): 1122—9. PMID 16187769.
- ^ Maj, Mario & Sartorius, Norman (1999). Schizophrenia. Chichester: Wiley. стр. 292. ISBN 978-0-471-99906-5.
- ^ Finzen, Asmus (2000). Psychose und Stigma: Stigmabewältigung- zum Umgang mit Vorurteilen und Schuldzuweisung. Bonn: Psychiatrie Verlag.
- ^ Maniglio, R (март 2009). „Severe mental illness and criminal victimization: a systematic review”. Acta Psychiatrica Scandinavica. 119 (3): 180—91. PMID 19016668. doi:10.1111/j.1600-0447.2008.01300.x.
- ^ Fazel, S; Gulati, G; Linsell, L; Geddes, JR; Grann, M (август 2009). McGrath, John, ур. „Schizophrenia and Violence: Systematic Review and Meta-Analysis”. PLoS medicine. 6 (8): e1000120. PMC 2718581
 . PMID 19668362. doi:10.1371/journal.pmed.1000120.
. PMID 19668362. doi:10.1371/journal.pmed.1000120.
- ^ Large, M; Smith, G; Nielssen, O. (јул 2009). „The relationship between the rate of homicide by those with schizophrenia and the overall homicide rate: a systematic review and meta-analysis”. Schizophrenia research. 112 (1–3): 123—9. PMID 19457644. doi:10.1016/j.schres.2009.04.004.
- ^ Bo, S; Abu-Akel, A; Kongerslev, M; Haahr, UH; Simonsen, E (јул 2011). „Risk factors for violence among patients with schizophrenia”. Clinical Psychology Review. 31 (5): 711—26. PMID 21497585. doi:10.1016/j.cpr.2011.03.002.
- ^ Pescosolido BA, Monahan J, Link BG, Stueve A, Kikuzawa S (1999). „The public's view of the competence, dangerousness, and need for legal coercion of persons with mental health problems”. American Journal of Public Health. 89 (9): 1339—45. PMC 1508769
 . PMID 10474550. doi:10.2105/AJPH.89.9.1339.
. PMID 10474550. doi:10.2105/AJPH.89.9.1339.
- ^ Phelan JC, Link BG, Stueve A, Pescosolido BA (2000). „Public Conceptions of Mental Illness in 1950 and 1996: What Is Mental Illness and Is It to be Feared?”. Journal of Health and Social Behavior. 41 (2): 188—207. doi:10.2307/2676305.
Литература[уреди | уреди извор]
- Finzen, Asmus (2000). Psychose und Stigma: Stigmabewältigung- zum Umgang mit Vorurteilen und Schuldzuweisung. Bonn: Psychiatrie Verlag.
- Maj, Mario & Sartorius, Norman (1999). Schizophrenia. Chichester: Wiley. стр. 292. ISBN 978-0-471-99906-5.
- Berrios, G. E.; Porter, Roy (1995). A history of clinical psychiatry: the origin and history of psychiatric disorders. London: Athlone Press. ISBN 978-0-485-24211-9.
- Hansen RA, Atchison B (2000). Conditions in occupational therapy: effect on occupational performance. Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 978-0-683-30417-6.
- Kraepelin E, Diefendorf AR (1907). Text book of psychiatry (7 изд.). London: Macmillan.
- Hassett, Anne, ур. (2005). Psychosis in the Elderly. London: Taylor and Francis. стр. 6. ISBN 978-1-84184-394-0.
- Association, American Psychiatric (2000). „Schizophrenia”. Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC: American Psychiatric Publishing, Inc. ISBN 978-0-89042-024-9. Архивирано из оригинала 11. 06. 2008. г. Приступљено 4. 7. 2008.
- Carson, Verna Benner (2000). Mental Health Nursing: The Nurse-patient Journey. W.B. Saunders. стр. 638. ISBN 978-0-7216-8053-8.
- Kircher, Tilo & Thienel, Renate (2006). „Functional brain imaging of symptoms and cognition in schizophrenia”. The Boundaries of Consciousness. Amsterdam: Elsevier. стр. 302. ISBN 978-0-444-52876-6.
- Mueser KT, Jeste DV (2008). Clinical Handbook of Schizophrenia. New York: Guilford Press. стр. 22-23. ISBN 978-1-59385-652-6.
- Sims, A. (2002). Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia: W. B. Saunders. ISBN 978-0-7020-2627-0.
- Schneider, K (1959). Clinical Psychopathology (5 изд.). New York: Grune & Stratton.
- Coyle, Joseph (2006). „Chapter 54: The Neurochemistry of Schizophrenia”. Ур.: Siegal, George J.; et al. Basic Neurochemistry: Molecular, Cellular and Medical Aspects (7th изд.). Burlington, MA: Elsevier Academic Press. стр. 876-78. ISBN 978-0-12-088397-4.
- Hirsch, S. R.; Weinberger, D. R. (2003). Schizophrenia. Wiley-Blackwell. ISBN 9780632063888.
Чланци[уреди | уреди извор]
- Jablensky, A.; Sartorius, N.; Ernberg, G.; et al. (1992). „Schizophrenia: manifestations, incidence and course in different cultures. A World Health Organization ten-country study”. Psychological Medicine Monograph Supplement. 20: 1—97. PMID 1565705. doi:10.1017/S0264180100000904.
Спољашње везе[уреди | уреди извор]
- Схизофренија на сајту Curlie
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
