Астма
| Бронхијална астма | |
|---|---|
| Латински | Asthma bronchiale |
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | пулмонологија, имунологија |
| МКБ-10 | J45 |
| МКБ-9-CM | 493 |
| OMIM | 600807 |
| DiseasesDB | 7580 |
| MedlinePlus | 000141 |
| eMedicine | article/806890 article/796274 article/800119 article/137501 article/296301 article/1000997 article/353436 article/88849 |
| Patient UK | [https://patient.info/doctor/bronchial-asthma bronchial-asthma Бронхијална астма] |
| MeSH | allergy&field=entry#TreeC08.127.108 C08.127.108 |
Астма (од грчког ἅσθμα, ásthma, „дахтање“) је често хронично упално обољење дисајних путева које карактеришу различити и понављајући симптоми, реверзибилна опструкција протока ваздуха и бронхоспазам.[1][2] У уобичајене симптоме спадају тешко дисање, кашаљ, стезање у грудима и кратак дах.[3]
Сматра се да астму изазива комбинација генетских и фактора средине.[4] Дијагноза се обично заснива на обрасцу симптома, одговору на терапију и спирометрији.[5] Клинички се класификује на основу учесталости симптома, форсираног експираторног волумена у једној секунди (ФЕВ1) и највишег нивоа експираторног протока.[6] Астма се такође може класификовати као атопијска (урођена) или неатопијска (стечена),[7] где се атопија односи на предиспозицију према развоју реакција хиперосетљивости типа 1.[8]
Лечење актутних симптома се обично спроводи инхалирањем краткоделујућих бета-2 агониста (као што је салбутамол) и узимањем оралних кортикостероида.[9] Код веома тешких случајева потребни су интравенски кортикостероиди, магнезијум сулфат и хоспитализација.[10] Симтоми се могу спречити избегавањем покретача, као што су алергени[11] и иританти, као и употребом инхалационих кортикостероида.[12] Дугоделујући бета агонисти (ЛАБА) или леукотриненски антагонисти се могу користити заједно са инхалационим кортикостероидима ако се симптоми астме не могу контролисати.[13] Преваленција астме се знатно повећала од 1970-их година. Од 2011. године, 235 – 300 милиона особа широм света болује,[14][15] од чега је преминуло око 250.000 људи.[15]
Знаци и симптоми
[уреди | уреди извор]Астму карактеришу понављајуће епизоде отежаног дисања, кратког даха, стезања у грудима и кашља.[16] Из плућа кашљањем може доћи до појаве испљувка али обично се тешко искашљава.[17] Током опоравка од напада, испљувак може личити на гној због високог нивоа белих крвних зрнаца под званих еозинофили.[18] Симптоми су често снажнији ноћу и рано ујутру или када представљају одговор на вежбање или хладан ваздух.[19] Неке особе са астмом ретко доживљавају симптоме, обично као одговор на покретаче, док друге особе могу имати снажне и трајне симптоме.[20]
Повезана стања
[уреди | уреди извор]Велики број других медицинских стања се јављају код особа оболелих од астме, укључујући: гастроезофагеалну рефлуксну болест (ГЕРБ), риносинуситис и опструктивну апнеју током спавања.[21] Психолошки поремећаји су такође чести[22] где се анксиозни поремећаји јављају код између 16%–52% случајева, а поремећаји понашања код 14%–41% случајева.[23] Међутим, није познато да ли астма изазива психолошке проблеме или психолошки проблеми доводе до астме.[24]
Узроци
[уреди | уреди извор]Асмту изазива комбинација сложених генетских интеракција и интеракција средине које се не разумеју у целини.[4][25] Ови фактори утичу и на тежину и одговор на лечење.[26] Сматра се да је недавни раст броја оболелих од астме изазван променом епигенетике (наследних фактора осим оних који се не односе на секвенцу ДНК) и животне средине.[27]
Животна средина
[уреди | уреди извор]Многи фактори животне средине су повезивани са развојем астме и њеним погоршањем, укључујући: алергене, загађење ваздуха и друга хемијска једињења у животној средини.[28] Конзумација цигарета током трудноће и након порођаја је повезана са повишеним ризиком од симптома налик астми.[29] Низак квалитет ваздуха, због загађења од саобраћаја или високог нивоа озона,[30] се повезује и са развојем астме и погоршањем стања.[31] Изложеност испарљивим органским једињењима може изазвати астму; на пример, изложеност формалдехиду има позитивну везу.[32] Такође, фталати у ПВЦ материјалима су повезани са астмом код деце и одраслих[33][34] као и висока изложеност ендотоксину.[35]
Астма је повезана са изложеношћу алергенима у затвореном простору.[36] У честе алергене у затвореном простору спадају: гриње, бубашвабе, животињске длаке и буђ.[37][38] Напори са циљем смањивања гриња су се показали као неефикасни.[39] Одређене вирусне респираторне инфекције могу повећати ризик од развоја астме код младе деце као што су:[40] респираторни синцициални вирус и риновирус.[41] Неке дурге инфекције могу смањити ризик.[41]
Хигијенска хипотеза
[уреди | уреди извор]Хигијенска хипотеза је теорија која покушава да објасни глобално повећање броја оболелих од астме као директан и случајан резултат смањеног излагања особа незаразним бактеријама и вирусима током детињства.[42][43] Сматра се да је разлог смањене изложености бактеријама и вирусима делом повећана чистоћа и смањени број чланова породица у модерном друштву.[44] Доказ који говори у прилог хипотези у вези хигијене обухвата смањени број астме на фармама и у домаћинствима са кућним љубимцима.[44]
Употреба антибиотика у раном животном добу је повезана са развојем астме.[45] Такође, порођај царским резом је повезан са повећаним ризиком (процењеним на 20%-80%) од појаве астме – овај повећани ризик се приписује недостатку здравих колонија батерије које новорођенче добија проласком кроз порођајни канал..[46][47] Постоји веза између астме и степена материјалног богатства.[48]
Генетско наслеђе
[уреди | уреди извор]| Нивои ендотоксина | CC генотип | TT генотип |
|---|---|---|
| Висока експозиција | Смањен ризик | Повишен ризик |
| Ниска експозиција | Повишен ризик | Смањен ризик |
Породична историја представља фактор ризика за појаву астме при чему узимају учешћа различити гени.[50] Ако један идентичан близанац има астму, вероватноћа да ће други оболети је око 25%.[50] До краја 2005. године, 25 гена је повезано са астмом код шест или више засебних популација, између осталих укључујући:GSTM1, IL10,CTLA-4, SPINK5,LTC4S, IL4R и ADAM33.[51] Многи од ових гена су повезани са имуним системом или модулирајућим запаљењем. Чак и на овој листи гена која је подржана поновљеним студијама, резултати нису били доследни код свих тестираних популација.[51] 2006. године преко 100 гена је повезано са астмом само у једној студији генетског повезивања;[51] и још многи треба да буду пронађени.[52]
Неке генетске варијанте могу изазвати астму само када се комбинују са одређеним изложеностима у средини.[4] Пример је специфични једнонуклеотидни полиморфизми у региону CD14 и изложеност ендотоксину (бактеријском продукту). Изложеност ендотоксину може потећи из неколико извора из окружења укључујући и дувански дим, псе и фарме. У том случају ризик за појаву астме се одређује уз помоћ генетике и нивоа изложености ендотоксину.[49]
Медицинска стања
[уреди | уреди извор]Присуство атопијског екцема, алергијског ринитиса и астме се назива атопија.[53] Најснажнији фактор ризика за развој астме је историја атопијског обољења;[40] где се астма јавља у знатно већем броју код оних који имају или екцем или поленску кијавицу.[54] Астма је повезивана са Чарг-Штраусовим синдромом, аутоимунском болешћу и васкулитисом. Појединци са одређеним типом уртикације такође могу доживети симптоме астме.[53]
Постоји корелација између гојазности и ризика од појаве астме од чега оба бележе повећање последњих година.[55][56] Неколико фактора могу играти улогу укључујући смањену респираторну функцију услед нагомилавања масноће и чињенице да масно ткиво доводи до про-инфламаторног стања.[57]
Бета блокатори као што је пропранолол могу покренути астму код особа које су подложне.[58] Кардиоселективни бета блокатори, међутим, се сматрају безбедним код особа са благим или умереним обољењем.[59] Други лекови који могу изазвати проблеме су ASA, NSAID, и инхибитори ангионтензин-конвертујућег ензима.[60]
Погоршање болести
[уреди | уреди извор]Неки болесници ће недељама па и месецима имати стабилно стање, а онда, изненада, западну у период акутне астме. Различите особе различито реагују на различите факторе.[61] Код већине болесника може доћи до озбиљног погоршања стања услед изложености великом броју агенаса.[61]
Агенси у кућном окружењу могу довести до погоршања стања астматичара. У њих спадају прашина, животињска перут (нарочито код мачака и паса), алергани од бубашваба и буђ.[61] Парфеми спадају у најчешће узрочнике акутног астматичног напада код жена и деце. Како вирусне, тако и бактеријске инфекције горњег респираторног тракта могу да погоршају болест.[61] Психолошки стрес може да погорша симптоме — сматра се да стрес мења имуни систем на тај начин што појачава инфламаторни одговор дисајних органа на различите алергене и иританте.[31][62]
Патофизиологија
[уреди | уреди извор]
Астма настаје као резултат хроничне упале дисајних путева што, са своје стране, доводи до појачаног грчења глатких мишића којима је дисајни пут обавијен. Ово, уз остале чиниоце, доводи до сужавања дисајног протока и класичних симптома који се огледају у шиштавом дисању. Сужавање је обично реверзибилни процес, било да постоји лечење или не.Повремено долази и до промена на самим дисајним путевима.[16] У типичне промене на дисајним путевима спадају увећање броја еозинофила и задебљање ретикуларног слоја ћелијске мембране. У хроничним случајевима глатки мишић који обавија дисајни пут може да се увећа заједно са увећањем броја слузних жлезда.Остали типови ћелија који се појављују обухватају: T лимфоците, макрофаге, инеутрофиле. Ту могу бити укључене и друге компоненте имунског система као што су: цитокини, хемокини, хистамин, леукотриени и други.[41]
Дијагноза
[уреди | уреди извор]Иако астма представља јасно препознатљиво стање организма, ипак, у вези са њом, не постоји нека универзално прихваћена дефиниција.[41] Глобална иницијатива за астму је дефинише као "хронични упални поремећај дисајних путева у којем своју улогу имају многе ћелије и ћелијски елементи. Хронична упала је повезана са хиперреакцијом дисајних путева која доводи до рекурентних напада шиштавог дисања, губитка даха, стезања у грудима и кашља, нарочито ноћу или рано ујутру. Ови напади су обично повезани са широко распрострањеним али променљивим опструкцијама дисајних путева у плућима, које су често реверзибилне, било спонтано, било услед лечења ".[16]
Тренутно не постоји ниједан прецизан тест, са дијагнозом типично базираном на једном устаљеном обрасцу симптома и на одговору на терапију током времена.[5][41] На дијагнозу астме треба посумњати, уколико постоји историја: повратног шиштавог дисања, кашља или тешкоће у дисању и ако се ови симптоми појављују или се погоршавају услед физичког вежбања, вирусних инфекција, алергена или загађеног ваздуха.[63] Тада се, у циљу потврђивања дијагнозе, примењује спирометрија.[63] Код деце млађе од 6 година постављање дијагнозе је теже пошто су она превише млада да би била подвргнута спирометрији.[64]
Спирометрија
[уреди | уреди извор]Спирометрија се препоручује у циљу добијања што поузданије дијагнозе и успостављања адекватног лечења.[65][66] Ово је најбољи тест за астму. Ако се FEV1, измерен овом техником, после примене бронходилататора као што је салбутамол, побољша више од 12%, то значи да је дијагноза поуздана. Међутим, овај резултат би могао бити нормалан код оних са историјом благе астме, која се тренутно не погоршава.Капацитет дифузије даха може да помогне у диференцирању астма од ХOПБ.[41] Разумно је спроводити спирометрију сваке или сваке друге године како би се пратила успешност контролисања астме.[67]
Остало
[уреди | уреди извор]Тест под називом метахолински изазов подразумева инхалацију повећане концентрације супстанце која узрокује сужавање дисајних путева код предиспонираних особа. Ако се овај тест покаже као негативан, то значи да дата особа нема астму; ако је пак позитиван, он није специфичан за ту болест.[41]
Остали додатни докази укључују: ≥20% разлике у максималној стопи издисајног протока ваздуха током барем три дана у недељи најмање две недеље, ≥20% побољшања максималног протока после примене било салбутамола, удисања кортикостероида или преднизона или ≥20% смањења максималног протока после изложености тригеру.[68] На жалост, тестирање максималног издисајног протока је варијабилније од спирометрије, и зато се не препоручује за рутинску дијагнозу. Оно може бити корисно за дневно самостално праћење стања код оних са умереним или озбиљним обољењем, као и за проверу ефикасности нових лекова. Оно такође може бити од користи код вођења лечења код оних са акутним погоршањем болести.[69]
Класификација
[уреди | уреди извор]| Озбиљност | Фреквенција симптома | Ноћни симптоми | %FEV1 од предвиђеног | FEV1 Варијабилност | коришћење SABA |
|---|---|---|---|---|---|
| Са прекидима | ≤2/недеље | ≤2/месеца | ≥80% | <20% | ≤2 дана/недеље |
| Блага истрајност болести | >2/недеље | 3–4/месеца | ≥80% | 20–30% | >2 дана/недеље |
| Умерена истрајност болести | дневно | >1/недеље | 60–80% | >30% | дневно |
| Озбиљна истрајност | Непрекидно | Учестало (7×/недељи) | <60% | >30% | ≥два пута/дан |
Астма се клинички класификује у зависности од учесталости симптома, обима принудног издисаја у једној секунди (ФЕВ 1), и максималне стопе издисајног протока.[6] Астма се такође може класификовати као атопична (екстринзична) или топична (интринзична), у зависности од тога да ли симптоми настају услед алергена (атопичност) или не (неатопичност ).[7] Док се астма класификују на основу озбиљности стања, за сада не постоји поуздан метод класификације различитих подгрупа астме изван овог система.[70] Проналажење начина за идентификацију подгрупа које добро реагују на различите типове лечења јесте тренутно најважнији циљ у истраживању астме.[70]
Иако је астма хронично опструктивно стање, ипак се не сматра да је она један вид хроничне опструктивне болести плућа пошто се овај термин специфично односи на комбинацију болести које су иреверзибилне, као што су бронхиектазије, хронични бронхитис, и емфизем плућа.[71] За разлику од ових болести, опструкција дисајних путева код астме је обично реверзибилна; међутим, ако се не лечи, хронична упала изазвана астмом може довести до тога да опструкција у плућима постане иреверзибилна услед промена у ваздушним путевима.[72] За разлику од емфизема, астма делује на бронхије, а не на алвеоле.[73]
Погоршање астме
[уреди | уреди извор]| Близу фаталног исхода | Високо присуство PaCO2 и/или постоји потреба за механичким проветравањем дисајних путева | |
|---|---|---|
| Угрожен живот (било који) | ||
| Клинички знак | Мерење | |
| Измењен ниво свесности | Максимални проток ваздуха < 33% | |
| Исцрпљеност | Засићеност кисеоником < 92% | |
| Аритмија | PaO2 < 8 kPa | |
| Низак крвни притисак | "Нормалан" PaCO2 | |
| Цијаноза | ||
| Тиха плућа | ||
| Незнатан напор при дисању | ||
| Озбиљно акутно стање (било које) | ||
| Максимални проток ваздуха 33–50% | ||
| Ритам дисања ≥ 25 удаха у минуту | ||
| Срчани ритам ≥ 110 откуцаја у минуту | ||
| Неспособност комплетирања реченице у једном даху | ||
| Умерено | Погоршање симптома | |
| Максимални проток ваздуха 50–80% најбољи или очекивани | ||
| Нема знакова да постоји озбиљно акутно стање | ||
Акутно погоршање астме често је познато под називом „астматични напад“. Класични симптоми су недостатак даха, шиштање, и стезање у грудима.[41] Иако су ово примарни симптоми астме,[75] код неких пацијената примарни симптом је кашаљ, a у озбиљним случајевима, кретање ваздуха може бити толико смањено да се не чује шиштање.[74]
У знаке који се појављују у току астматичног напада спадају коришћење додатних мишића за дисање (стерноклеидомастоидни и Скаленски мишићи врата), може доћи до парадоксалног пулса (пулса који је слабији током удисаја а снажнији током издисаја), и до прекомерног надимања грудног коша.[76] Плава боја коже и ноктију може настати као последица недостатка кисеоника.[77]
Код благог погоршања стопа максималног протока ваздуха при издисају (PEFR) је ≥200 L/мин или ≥50% од најбоље очекиваног.[78] Умерено стање се дефинише као оно које је између 80 и 200 L/мин или 25% and 50% од најбоље очекиваног, док се озбиљно стање дефинише као оно које је ≤ 80 L/мин или ≤25% од најбоље очекиваног.[78]
Озбиљна акутна астма, раније позната као статус астматикус, јесте акутно погоршање астме које не реагује на стандардно лечење бронходилататорима и кортикостероидима.[79] Половина оваквих случајева настаје услед инфекција које су, између осталог, изазване алергенима, загађењем ваздуха или недовољном односно неодговарајућом употребом лекова.[79]
Крхка астма је врста астме која се препознаје по рекурентним, озбиљним нападима.[74] Тип 1 крхке астме, је болест са веома великом променљивошћу максималног протока ваздуха, упркос интензивној примени лекова. Тип 2 крхке астме, је добро контролисана астма са изненадним озбиљним погоршањима.[74]
Изазвана вежбањем
[уреди | уреди извор]Вежбањем се може изазвати бронхоконстрикција, како код људи са астмом тако и код особа које немају астму.[80] До ње долази код већине особа са астмом и до 20% људи који немају астму.[80] Када је реч о спортистима, она се чешће јавља код врхунских спортиста, при чему стопе варирају од 3% код боб тркача, 50% када је у питању бициклизам, до 60% за скијашко трчање.[80] Мада се може јавити у било којим временским приликама, до ње чешће долази када је време суво и хладно.[81] Изгледа да инхалирани бета-2 агонисти не побољшавају спортске учинкее код особа које немају астму,[82] међутим, оралне дозе могу повећати издржљивост и снагу.[83][84]
Професионална
[уреди | уреди извор]Астма као последица (или погоршање услед) изложености радним условима је професионално обољење које се често помиње.[85] Међутим, многи случајеви се не помињу или не препознају као астма.[86][87] Процењује се да је 5-25% случајева астме код одраслих везано са радним условима. Неколико стотина различитих агенаса је обухваћено, при чему су то најчешће: изоцијанати, дрвна прашина, прашина од житарица, колофонијум, флукс за лемљење, латекс, животиње и алдехиди. Занимања која су повезана са највећим ризиком од болести укључују:оне који фарбају спрејом, пекаре и особе које се баве производњом хране, медицинске сестре, раднике хемијске струке, особе које раде са животињама, завариваче, фризере и раднике дрвне струке.[85]
Диференцијална дијагноза
[уреди | уреди извор]Многа друга стања могу да изазову симптоме сличне онима који се јављају код астме. Код деце би требало размотрити нека друга обољења горњих дисајних путева, као што су алергијски ринитис и синузитис, а и неке друге узрочнике опструкције дисајних путева, као што су: аспирација страног тела, трахеална стеноза или ларинготрахеомалација, васкуларни прстенови, увећани лимфни чворови или масе на врату. Код одраслих, требало би да се узме у обзир ХОБП, конгестивна срчана слабост, масе дисајних путева, као и кашаљ изазван лековима који садрже АЦЕ инхибиторе. У обе популације дисфункција гласних жица се може презентовати на сличан начин.[88]
Хронична опструктивна болест плућа може да коегзистира са астмом, а може се јавити и као компликација хроничне астме. После 65-е године већина људи са опструктивном болешћу дисајних путева имаће астму и ХОБП. У оваквој поставци, ХОБП се може разликовати на основу повећања броја неутрофила у дисајним путевима, абнормалног задебљања зидова и увећања глатких мишића у бронхијама. Међутим, овај ниво испитивања се не врши из тог разлога што су код ХОБП и астме слични принципи надзора: кортикостероиди, бета агонисти са продуженим деловањем и престанак пушења.[89] На основу симптома веома подсећа на астму, у корелацији је са већом изложеношћу дуванском диму, старијим узрастом, мањом реверзибилношћу симптома након примене бронходилататора, као и са смањеном вероватноћом породичне историје атопије.[90][91]
Превенција
[уреди | уреди извор]Докази о ефикасности мера за спречавање развоја астме су слаби.[92] Неки су обећавајући, укључујући: ограничавање изложености диму и ин утеро и након порођаја, дојење, као и повећану изложеност вртићу или великој породици, мада ништа од тога није подржано у довољној мери да би се препоручивало за ову индикацију.[92] Излагање кућним љубимцима у раном узрасту би могло бити корисно.[93] Резултати о изложености кућним љубимцима у неким другим приликама су неубедљиви[94] и једина препорука је уклонити љубимце из куће уколико особа има симптоме алергије на поменутог љубимца.[95] Ограничења у исхрани током трудноће и дојења се нису показала ефикасним, па се зато не препоручују.[95] Могло би бити делотворно редуковање или елиминисање једињења из радног окружења на која су људи осетљиви.[85]
Управљање
[уреди | уреди извор]Мада не постоји лек за астму, симптоми се обично могу побољшати.[96] Потребно је направити специфичан прилагођен план за проактивно праћење и управљање симптомима. У оквиру овог плана би требало да буде смањена изложеност алергенима, вршење тестирања да би се проценила тежина симптома, као и употреба лекова. Требало би написати план за лечење и дати савете за прилагођавање лечења у складу са променама симптома.[97]
Најефикаснији начин лечења астме је идентификовање окидача, као што су дим цигарета, кућни љубимци или аспирин, и отклањање изложености претходно поменутом. Уколико избегавање окидача није довољно, препоручује се употреба медикамената. Фармацеутски лекови се бирају на основу, између осталог, тежине болести и учесталости симптома. Специфични лекови за астму су у ширем смислу подељени на брзоделујуће и на оне са продуженим деловањем.[98][99]
Бронходилататори се препоручују за краткотрајно олакшање симптома. Код оних са нападима који се јављају повремено, није потребан ни један други лек. Ако је присутан блажи облик упорне болести (више од два напада недељно), препоручује се употреба мањих доза инхалаторних кортикостероида или као алтернатива, орални леукотриенски антагонисти или стабилизатори мастоцита. Код оних који имају свакодневне нападе, примењују се веће дозе инхалаторних кортикостероида. Код умерене или тешке егзацербације, поменутим методама лечења се додају орални кортикостероиди.[9]
Промене начина живота
[уреди | уреди извор]Избегавање окидача је кључна компонента за побољшање контроле и превенцију напада. Најчешћи окидачи су алергени, дим (дуван и друго), загађеност ваздуха, неселективни бета блокатори, као и храна која садржи сулфите.[100][101] Пушење цигарета и секундарни дим (пасивни дим) може да смањи делотворност медикамената као што су кортикостероиди.[102] Мере контроле гриња из прашине, укључујући филтрирање ваздуха, хемијска средства за уништавање гриња, усисавање, прекривачи душека и остале методе, немају утицаја на симптоме астме.[39]
Лекови
[уреди | уреди извор]Лекови који се користе за лечење астме се сврставају у две опште категорије: лекови за брзо олакшавање тегоба који се користе код лечења акутних симптома и лекови за дугорочну контролу који се користе за спречавање даље егзацербације.[103]
- Брзоделујући

- Краткоделујући бета2-адренергички агонисти (енгл. SABA), као што је салбутамол (,, албутерол USAN) представљају прву линију лечења симптома астме.[9]
- Антихолинергички лекови, као што је ипратропијум бромид, пружају додатну корист када се употребљавају у комбинацији са SABA код особа са умереним или тешким симптомима.[9] Антихолинергички бронходилататори се такође могу користити када особа не подноси SABA.[71]
- Старији, мање селективни адренергички агонисти, као што је инхалаторни епинефрин, имају сличну делотворност као SABA.[104] Међутим, они се не препоручују због забринутости у вези са прекомерном стимулацијом срца.[105]
- Дугорочна контрола

- Кортикостероиди се генерално сматрају најефикаснијим начином лечења за дугорочну контролу.[98] Обично се користе инхалаторни облици, изузев у случају тешке и упорне болести када би могла бити потребна употреба оралних кортикостероида.[98] Обично се препоручује употреба инхалаторних препарата једном или двапут на дан, у зависности од тежине симптома.[106]
- Бета адреноцепторни агонисти са дуготрајним дејством (LABA), као што су салметерол иформотерол, могу да побољшају контролу астме, барем код одраслих, када се дају у комбинацији са инхалаторним кортикостероидима.[107] Код деце је ова предност неизвесна.[107][108] Када се употребљавају без стероида, они повећавају ризик од појаве тешких нежељених дејстава,[109] мада је незнатно повећање ризика могуће чак и у комбинацији са кортикостероидима.[110][111]
- Леукотриенски антагонисти (као што су монтелукаст и зафирлукаст) се могу користити поред инхалаторних кортикостероида, обично такође у комбинацији са LABA.[98] Нема довољно доказа који би подржали примену код акутних егзацербација.[112][113] Код деце млађе од пет година они су приоритетна додатна терапија после инхалаторних кортикостероида.[114]
- Стабилизатори мастоцита (као што је натријум кромолин) су још једна неомиљена алтернатива кортикостероидима.[98]
- Начини употребе
Медикаменти су обично доступни као инхалатор са мерним дозером (МДИ) у комбинацији са астма спејсером (комором) или као инхалатор за суви прах. Спејсер је пластични цилиндар у коме се лек меша са ваздухом, чинећи на тај начин лакшим узимање пуне дозе лека. Такође се може користити и небулизатор. Небулизатори и спејсери су подједнако ефикасни код особа код којих су присутни благи до умерени симптоми, међутим, нема довољно доказа да ли постоји или не нека разлика код особа са тешком симптоматологијом.[115]
- Нежељена дејства
Дуготрајна употреба инхалаторних кортикостероида у конвенционалним дозама носи мали ризик од нежељених дејстава.[116] Ризик укључује развој катаракте, као и благу регресију раста.[116][117]
Други
[уреди | уреди извор]Када астма не реагује на уобичајене лекове, доступне су и друге могућности како за хитну интервенцију тако и за превенцију разбуктавања болести. Друге могућности за хитну интервенцију су:
- Кисеоник за подизање хипоксија ако сатурација падне испод 92%.[118]
- Интравенска терапија магнезијум сулфатом је показала да доводи до бронходилатационог ефекта када се користи уз друге методе лечења код тешких акутних напада астме .[119][120]
- Хелиокс, мешавина хелијума и кисеоника, се такође може узети у обзир код тешких случајева који не реагују на терапију.[10]
- Интравенски салбутамол није поткрепљен доступним доказом и зато се користи само у екстремним случајевима.[118]
- Метилксантини (као теофилин) су се некад широко користили, али не доприносе значајно ефектима инхалаторних бета-агониста.[118] Коришћење код акутних егзацербација је контроверзно.[121]
- Дисоцијативни анестетик кетамин је теоретски користан ако је потребна интубација и механичка вентилација код људи, код којих је близу застој дисања; међутим, не постоје докази клиничких истраживања која то поткрепљују.[122]
Код оних, са тешком перзистентном астмом, која се не контролише инхалаторним кортикостероидима и ДДБА (дуго делујућим бета-агонистима), бронхијална термопластика би можда била могућност.[123] То укључује давање контролисане термалне енергије на зид дисајног пута током серије бронхоскопија.[123] Иако то може да повећа учесталост егзацербација у првих неколико месеци, изгледа да снижава стопу следећих напада. Ефекти преко годину дана су непознати.[124]
Алтернативна медицина
[уреди | уреди извор]Многи људи са астмом, као и они са другим хроничним поремећајима, користе алтернативне третмане; истраживања показују да око 50% користи неки облик неконвенционалне терапије.[125][126] Постоји мало података који могу да подрже ефикасност већине од ових терапија. Недовољно је доказа да се подржи коришћење витамина C.[127] Акупунктура се не препоручује за лечење, пошто нема довољно доказа који би подржали њену употребу.[128][129] За јонизаторе ваздуха нема доказа да они побољшавају симптоме астме или да су корисни за функцију плућа ; ово важи подједнако и за позитивне и за негативне јонске генераторе.[130]
О "мануелним терапијама", укључујући остеопатичне, хиропрактичне, физиотерапеутске и респираторне терапеутске маневре, има мало доказа да би се подржало њихово коришћење у лечењу астме.[131] Бутејкова техника дисања за контролисање хипервентилације може довести до смањења коришћења лекова, међутим, нема никаквог утицаја на функцију плућа.[99] Према томе, експертска комисија је сматрала да нема довољно доказа да подржи њено коришћење.[128]
Прогноза
[уреди | уреди извор]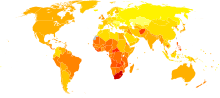
- no data
- <100
- 100–150
- 150–200
- 200–250
- 250–300
- 300–350
- 350–400
- 400–450
- 450–500
- 500–550
- 550–600
- >600
Прогноза астме је уопштено добра, нарочито код деце са средње тешким обликом болести.[133] Морталитет је смањен последњих неколико деценија захваљујући бољем препознавању болести и побољшаној нези.[134] Глобално изазива средњи и тешки облик инвалидитета код 19,4 милиона људи у 2004. године (од којих је 16 милиона у земљама са ниским или средњим приходима).[135] Дијагностиковане астме током детињства, код половине случајева неће имати ту дијагнозу после једне деценије.[50] Ремоделовање дисајних путева је примећено, али је непознато да ли то представља штетне или благотворне промене.[136] Рано лечење кортикостероидима изгледа спречава или побољшава пад функције плућа.[137]
Епидемиологија
[уреди | уреди извор]
- no data
- <1%
- 1-2%
- 2-3%
- 3-4%
- 4-5%
- 5-6%
- 6-7%
- 7-8%
- 8-10%
- 10-12.5%
- 12.5–15%
- >15%
Од 2011, 235–300 милиона људи широм света је погођена астмом,[14][15] a приближно 250.000 људи годишње умире од ове болести.[16] Стопе варирају међу земљама, са преваленцом од 1 до 18%.[16] Чешће су у развијеним него у земљама у развоју.[16] Примећује се мања стопа у Азији, Источној Европи и Африци.[41] У развијеним земљама чешћа је код оних у економски неповољном положају, насупрот томе, у земљама у развоју, чешћа је код богатих.[16] Разлог за ове разлике није познат.[16] Земље са ниским и средњим приходима чине више од 80% морталитета.[138]
Док је астма два пута чешћа код дечака него девојчица,[16] тешки облици астме се јављају у једнакој мери код оба.[139] Супротно, код одраслих жена је виша стопа астме него код мушкараца[16] и чешћа је код млађих него код старих.[41]
Глобална стопа астме се значајно повећала између 1960-их и 2008. године,[140][141] где је препозната као велики здравствени проблем од 1970-их.[41] Стопа астме се зауставила у развијеним земљама од средине 1990-их, са недавним повећањима првенствено у земљама у развоју.[142] Астма погађа отприлике 7% популације Сједињених Америчких Држава[109] и 5% људи у Уједињеном Краљевству.[143] Канада, Аустралија и Нови Зеланд имају стопе од око 14–15%.[144]
Историја
[уреди | уреди извор]Астма је препозната у Старом Египту и била је лечена конзумирањем мешавине тамјана познате као кајфа.[145] Хипократ је званично назвао специфичним респираторним проблемом отприлике 450. п. н. е., грчком речју за "задихан", која чини базу модерног назива.[41] 200. п. н. е. се веровало да је барем делимично везана за емоције.[23]
Године 1873, један од првих радова модерне медицине на ту тему је покушао да објасни патофизиологију болести, док је један, 1872. године закључио да се астма може излечити утрљавањем на груди течне масти хлороформа.[146][147] Медицинско лечење 1880. године је укључивало коришћење интравенске дозе лека званог пилокарпин.[148] 1886. године, Ф. Х. Босворт је развио теорију о вези између астме и поленске грознице.[149] Епинефрин је први пут уведен за лечење астме 1905. године.[150] Орални кортикостероиди су почели да се користе код ових стања 1950-их, док су инхалациони кортикостероиди и селективни краткотрајни бета агонисти широко ушли у примену 1960-их.[151][152]
Током 1930-их – 50-их, астма је била позната као једна од "светих седам" психосоматских болести. Њен узрок је сматран психолошким, са лечењем често базираним на психоанализи и другим лечењима разговором.[153] Пошто су психоаналитичари интерпретирали астматично шиштање као супримирани плач детета за мајком, сматрали су да је метода лечења депресије посебно важна за особе са астмом.[153]
Види још
[уреди | уреди извор]Референце
[уреди | уреди извор]- ^ Мишић, Милан, ур. (2005). Енциклопедија Британика. А-Б. Београд: Народна књига : Политика. стр. 76. ISBN 86-331-2075-5.
- ^ NHLBI Guideline 2007, стр. 11–12
- ^ British Guideline 2009, стр. 4
- ^ а б в Martinez, FD (2007). „Genes, environments, development and asthma: a reappraisal”. Eur Respir J. 29 (1): 179—84. PMID 17197483. doi:10.1183/09031936.00087906.
- ^ а б Lemanske RF, Busse WW (2010). „Asthma: clinical expression and molecular mechanisms”. J. Allergy Clin. Immunol. 125 (2 Suppl 2): S95—102. PMC 2853245
 . PMID 20176271. doi:10.1016/j.jaci.2009.10.047.
. PMID 20176271. doi:10.1016/j.jaci.2009.10.047.
- ^ а б в Yawn, BP (септембар 2008). „Factors accounting for asthma variability: achieving optimal symptom control for individual patients” (PDF). Primary Care Respiratory Journal. 17 (3): 138—147. PMID 18264646. doi:10.3132/pcrj.2008.00004. Архивирано из оригинала (PDF) 18. 5. 2013. г. Приступљено 9. 2. 2014.
- ^ а б Kumar, Vinay; Abbas, Abul K; Fausto, Nelson; Aster, Jon, ур. (2010). Robbins and Cotran pathologic basis of disease (8th изд.). Saunders. стр. 688. ISBN 978-1-4160-3121-5. OCLC 643462931.
- ^ Stedman's Medical Dictionary (28 изд.). Lippincott Williams and Wilkins. 2005. ISBN 978-0-7817-3390-8.
- ^ а б в г NHLBI Guideline 2007, стр. 214
- ^ а б NHLBI Guideline 2007, стр. 373–375
- ^ NHLBI Guideline 2007, стр. 169–172
- ^ GINA 2011, стр. 71
- ^ GINA 2011, стр. 33
- ^ а б „World Health Organization Fact Sheet Fact sheet No 307: Asthma”. 2011. Архивирано из оригинала 29. 06. 2011. г. Приступљено јануар 17,2013. Проверите вредност парамет(а)ра за датум:
|access-date=(помоћ) - ^ а б в GINA 2011, стр. 3
- ^ а б в г д ђ е ж з и GINA 2011, стр. 2–5
- ^ Jindal, стр. 242.
- ^ George 2005, стр. 62.
- ^ British Guideline 2009, стр. 14
- ^ GINA 2011, стр. 8–9
- ^ Boulet, LP (2009). „Influence of comorbid conditions on asthma”. Eur Respir J. 33 (4): 897—906. PMID 19336592. doi:10.1183/09031936.00121308.
- ^ Boulet, LP (2011). Boulay, MÈ. „Asthma-related comorbidities.”. Expert review of respiratory medicine. 5 (3): 377—93. PMID 21702660.
- ^ а б Harver & Kotses 2010, стр. 315
- ^ Thomas, M (2011). Bruton, A; Moffat, M; Cleland, J.. „Asthma and psychological dysfunction.”. Primary care respiratory journal : journal of the General Practice Airways Group. 20 (3): 250—6. PMID 21674122.
- ^ Miller, RL (2008). Ho SM. „Environmental epigenetics and asthma: current concepts and call for studies”. American Journal of Respiratory and Critical Care Medicine. 177 (6): 567—573. PMC 2267336
 . PMID 18187692. doi:10.1164/rccm.200710-1511PP.
. PMID 18187692. doi:10.1164/rccm.200710-1511PP.
- ^ Choudhry, S; Seibold, MA; Borrell LN; et al. (2007). „Dissecting complex diseases in complex populations: asthma in latino americans”. Proc Am Thorac Soc. 4 (3): 226—33. PMC 2647623
 . PMID 17607004. doi:10.1513/pats.200701-029AW.
. PMID 17607004. doi:10.1513/pats.200701-029AW.
- ^ Dietert, RR (2011). „Maternal and childhood asthma: risk factors, interactions, and ramifications.”. Reproductive toxicology (Elmsford, N.Y.). 32 (2): 198—204. PMID 21575714.
- ^ Kelly, FJ (2011). Fussell, JC. „Air pollution and airway disease.”. Clinical and experimental allergy : journal of the British Society for Allergy and Clinical Immunology. 41 (8): 1059—71. PMID 21623970.
- ^ GINA 2011, стр. 6
- ^ GINA 2011, стр. 61
- ^ а б Gold DR, Wright R (2005). „Population disparities in asthma”. Annu Rev Public Health. 26: 89—113. PMID 15760282. doi:10.1146/annurev.publhealth.26.021304.144528.
- ^ McGwin, G (2010). Lienert, J; Kennedy, JI. „Formaldehyde exposure and asthma in children: a systematic review.”. Environmental health perspectives. 118 (3): 313—7. PMID 20064771.
- ^ Jaakkola JJ, Knight TL (2008). „The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis”. Environ Health Perspect. 116 (7): 845—53. PMC 2453150
 . PMID 18629304. doi:10.1289/ehp.10846.
. PMID 18629304. doi:10.1289/ehp.10846.
- ^ Bornehag, CG (2010). Nanberg, E.. „Phthalate exposure and asthma in children.”. International journal of andrology. 33 (2): 333—45. PMID 20059582.
- ^ Liu, AH (2004). „Something old, something new: indoor endotoxin, allergens and asthma”. Paediatr Respir Rev. 5 (Suppl A): S65—71. PMID 14980246. doi:10.1016/S1526-0542(04)90013-9.
- ^ Ahluwalia, SK (2011). Matsui, EC. „The indoor environment and its effects on childhood asthma.”. Current opinion in allergy and clinical immunology. 11 (2): 137—43. PMID 21301330.
- ^ Arshad, SH (2010). „Does exposure to indoor allergens contribute to the development of asthma and allergy?”. Current allergy and asthma reports. 10 (1): 49—55. PMID 20425514.
- ^ Custovic, A (2012). Simpson, A.. „The role of inhalant allergens in allergic airways disease.”. Journal of investigational allergology & clinical immunology : official organ of the International Association of Asthmology (INTERASMA) and Sociedad Latinoamericana de Alergia e Inmunologia. 22 (6): 393—401; qiuz follow 401. PMID 23101182.
- ^ а б Gøtzsche, Peter C., HK Johansen (2008). Gøtzsche, Peter C, ур. „House dust mite control measures for asthma”. Cochrane Database Syst Rev (2): CD001187. PMID 18425868. doi:10.1002/14651858.CD001187.pub3.
- ^ а б NHLBI Guideline 2007, стр. 11
- ^ а б в г д ђ е ж з и ј к Murray 2010
- ^ Ramsey, CD (2005). Celedón JC. „The hygiene hypothesis and asthma”. Current Opinion in Pulmonary Medicine. 11 (1): 14—20. PMID 15591883. doi:10.1097/01.mcp.0000145791.13714.ae.
- ^ Bufford, JD (2005). Gern JE. „The hygiene hypothesis revisited”. Immunology and Allergy Clinics of North America. 25 (2): 247—262. PMID 15878454. doi:10.1016/j.iac.2005.03.005.
- ^ а б Brooks, C (2013). Pearce, N; Douwes, J.. „The hygiene hypothesis in allergy and asthma: an update.”. Current opinion in allergy and clinical immunology. 13 (1): 70—7. PMID 23103806.
- ^ Murk, W (2011). Risnes, KR, Bracken, MB. „Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review.”. Pediatrics. 127 (6): 1125—38. PMID 21606151. doi:10.1542/peds.2010-2092.
- ^ British Guideline 2009, стр. 72.
- ^ Neu, J (2011). Rushing, J.. „Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis.”. Clinics in perinatology. 38 (2): 321—31. PMID 21645799.
- ^ Von Hertzen, LC (2004). Haahtela, T.. „Asthma and atopy -the price of affluence?”. Allergy. 59 (2): 124—37. PMID 14763924.
- ^ а б Martinez, FD (2007). „CD14, endotoxin, and asthma risk: actions and interactions”. Proc Am Thorac Soc. 4 (3): 221—5. PMC 2647622
 . PMID 17607003. doi:10.1513/pats.200702-035AW.
. PMID 17607003. doi:10.1513/pats.200702-035AW.
- ^ а б в Elward 2010, стр. 27–29
- ^ а б в Ober C, Hoffjan S (2006). „Asthma genetics 2006: the long and winding road to gene discovery”. Genes Immun. 7 (2): 95—100. PMID 16395390. doi:10.1038/sj.gene.6364284.
- ^ Halapi, E (2009). Bjornsdottir, US. „Overview on the current status of asthma genetics.”. The clinical respiratory journal. 3 (1): 2—7. PMID 20298365.
- ^ а б Rapini, Bolognia & Jorizzo 2007
- ^ GINA 2011, стр. 4
- ^ Beuther, DA (2010). „Recent insight into obesity and asthma”. Curr Opin Pulm Med. 16 (1): 64—70. PMID 19844182. doi:10.1097/MCP.0b013e3283338fa7.
- ^ Holguin F, Fitzpatrick A (2010). „Obesity, asthma, and oxidative stress”. J. Appl. Physiol. 108 (3): 754—9. PMID 19926826. doi:10.1152/japplphysiol.00702.2009.
- ^ Wood LG, Gibson PG (2009). „Dietary factors lead to innate immune activation in asthma”. Pharmacol. Ther. 123 (1): 37—53. PMID 19375453. doi:10.1016/j.pharmthera.2009.03.015.
- ^ O'Rourke ST (2007). „Antianginal actions of beta-adrenoceptor antagonists”. Am J Pharm Educ. 71 (5): 95. PMC 2064893
 . PMID 17998992.
. PMID 17998992.
- ^ Salpeter, S (2001). Ormiston, T; Salpeter, E.. „Cardioselective beta-blocker use in patients with reversible airway disease.”. Cochrane database of systematic reviews (Online) (2): CD002992. PMID 11406056.
- ^ Covar, RA (2005). Macomber, BA; Szefler, SJ. „Medications as asthma trigers.”. Immunology and allergy clinics of North America. 25 (1): 169—90. PMID 15579370.
- ^ а б в г Baxi SN, Phipatanakul W (2010). „Утицај изложености алергенима и њихово избегавање код астматичара”. бр. 1 (1 изд.). PMC 2975603
 . PMID 20568555. Непознати параметар
. PMID 20568555. Непознати параметар |стручни часопис=игнорисан (помоћ); Непознати параметар|стране=игнорисан (помоћ); Непознати параметар|месец=игнорисан (помоћ); Непознати параметар|свеска=игнорисан (помоћ) - ^ Chen E, Miller GE (2007). „Улога стреса и упале у погоршању болести астматичара”. бр. 8 (8 изд.). PMC 2077080
 . PMID 17493786. doi:10.1016/j.bbi.2007.03.009. Текст „стручни часопис Brain Behav Immun. ” игнорисан (помоћ); Непознати параметар
. PMID 17493786. doi:10.1016/j.bbi.2007.03.009. Текст „стручни часопис Brain Behav Immun. ” игнорисан (помоћ); Непознати параметар |стране=игнорисан (помоћ); Непознати параметар|свеска=игнорисан (помоћ) - ^ а б NHLBI Guideline 2007, стр. 42
- ^ GINA 2011, стр. 20
- ^ American Academy of Allergy, Asthma, and Immunology. „Five things physicians and patients should question” (PDF). Choosing wisely: an initiative of the ABIM Foundation. American Academy of Allergy, Asthma, and Immunology. Приступљено 14. 8. 2012.
- ^ Third Expert Panel on the Diagnosis and Management of Asthma (2007). Guidelines for the diagnosis and management of asthma. National Heart, Lung, and Blood Institute (US).
- ^ NHLBI Guideline 2007, стр. 58
- ^ Pinnock H, Shah R (2007). „Asthma”. BMJ. 334 (7598): 847—50. PMC 1853223
 . PMID 17446617. doi:10.1136/bmj.39140.634896.BE.
. PMID 17446617. doi:10.1136/bmj.39140.634896.BE.
- ^ NHLBI Guideline 2007, стр. 59
- ^ а б Moore WC, Pascual RM (2010). „Update in asthma 2009”. American Journal of Respiratory and Critical Care Medicine. 181 (11): 1181—7. PMC 3269238
 . PMID 20516492. doi:10.1164/rccm.201003-0321UP.
. PMID 20516492. doi:10.1164/rccm.201003-0321UP.
- ^ а б Self, Chrisman & Finch 2009
- ^ Delacourt, C (2004). „Conséquences bronchiques de l'asthme non traité” [Bronchial changes in untreated asthma]. Archives de Pédiatrie. 11 (Suppl. 2): 71s—73s. PMID 15301800. doi:10.1016/S0929-693X(04)90003-6.
- ^ Schiffman, George (2009). „Chronic obstructive pulmonary disease”. MedicineNet. Архивирано из оригинала 28. 8. 2010. г. Приступљено 2. 9. 2010.
- ^ а б в г British Guideline 2009, стр. 54
- ^ Barnes 2008, стр. 1596–1607
- ^ Maitre B, Similowski T, Derenne JP (септембар 1995). „Physical examination of the adult patient with respiratory diseases: inspection and palpation”. European Respiratory Journal. 8 (9): 1584—93. PMID 8575588.
- ^ Werner, HA (јун 2001). „Status asthmaticus in children: a review”. Chest. 119 (6): 1596—1607. PMID 11399724. doi:10.1378/chest.119.6.1913.
- ^ а б Shiber JR, Santana J (мај 2006). „Dyspnea”. Med. Clin. North Am. 90 (3): 453—79. PMID 16473100. doi:10.1016/j.mcna.2005.11.006.
- ^ а б Shah, R (2012 May—Jun). Saltoun, CA. „Chapter 14: Acute severe asthma (status asthmaticus)”. Allergy and asthma proceedings : the official journal of regional and state allergy societies. 33 Su (3): 1. PMID 22794687. doi:10.2500/aap.2012.33.3547. Проверите вредност парамет(а)ра за датум:
|date=(помоћ) - ^ а б в Khan, DA (2012 Jan—Feb). „Exercise-induced bronchoconstriction: burden and prevalence.”. Allergy and asthma proceedings : the official journal of regional and state allergy societies. 33 (1): 1—6. PMID 22370526. Проверите вредност парамет(а)ра за датум:
|date=(помоћ) - ^ GINA 2011, стр. 17
- ^ Carlsen, KH (2008). Anderson, SD; Bjermer, L; Bonini, S; Brusasco, V; Canonica, W; Cummiskey, J; Delgado, L; Del Giacco, SR; Drobnic, F; Haahtela, T; Larsson, K; Palange, P; Popov, T; van Cauwenberge, P; European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN. „Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN.”. Allergy. 63 (5): 492—505. PMID 18394123.
- ^ Kindermann, W (2007). „Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?”. Sports medicine (Auckland, N.Z.). 37 (2): 95—102. PMID 17241101.
- ^ Pluim, BM (1. 1. 2011). de Hon, O; Staal, JB; Limpens, J; Kuipers, H; Overbeek, SE; Zwinderman, AH; Scholten, RJ. „β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials.”. Sports medicine (Auckland, N.Z.). 41 (1): 39—57. PMID 21142283.
- ^ а б в Baur, X (01. 6. 2012). Aasen, TB; Burge, PS; Heederik, D; Henneberger, PK; Maestrelli, P; Schlünssen, V; Vandenplas, O; Wilken, D; ERS Task Force on the Management of Work-related, Asthma. „The management of work-related asthma guidelines: a broader perspective.”. European respiratory review : an official journal of the European Respiratory Society. 21 (124): 125—39. PMID 22654084.
- ^ Kunnamo 2005, стр. 214.
- ^ Kraft 2008, стр. 1185.
- ^ NHLBI Guideline 2007, стр. 46
- ^ Gibson PG, McDonald VM, Marks GB (2010). „Asthma in older adults”. Lancet. 376 (9743): 803—13. PMID 20816547. doi:10.1016/S0140-6736(10)61087-2.
- ^ Hargreave, FE; Parameswaran, K (2006). „Asthma, COPD and bronchitis are just components of airway disease”. European Respiratory Journal. 28 (2): 264—267. PMID 16880365. doi:10.1183/09031936.06.00056106.
- ^ Diaz 2009
- ^ а б NHLBI Guideline 2007, стр. 184–5
- ^ Lodge, CJ (2012). Allen, KJ; Lowe, AJ; Hill, DJ; Hosking, CS; Abramson, MJ; Dharmage, SC. „Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies.”. Clinical & developmental immunology. 2012: 176484. PMID 22235226.
- ^ Chen, CM (2010). Tischer, C; Schnappinger, M; Heinrich, J.. „The role of cats and dogs in asthma and allergy—a systematic review.”. International journal of hygiene and environmental health. 213 (1): 1—31. PMID 20053584.
- ^ а б Prescott, SL (2. 5. 2005). Tang, ML; Australasian Society of Clinical Immunology and, Allergy. „The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children.”. The Medical journal of Australia. 182 (9): 464—7. PMID 15865590.
- ^ Ripoll, Brian C. Leutholtz, Ignacio. Exercise and disease management (2. изд.). Boca Raton: CRC Press. стр. 100. ISBN 978-1-4398-2759-8.
- ^ GINA 2011, стр. 56
- ^ а б в г д NHLBI Guideline 2007, стр. 213
- ^ а б „British Guideline on the Management of Asthma” (PDF). Scottish Intercollegiate Guidelines Network. 2008. Архивирано (PDF) из оригинала 19. 8. 2008. г. Приступљено 4. 8. 2008.
- ^ NHLBI Guideline 2007, стр. 69
- ^ Thomson NC, Spears M (2005). „The influence of smoking on the treatment response in patients with asthma”. Curr Opin Allergy Clin Immunol. 5 (1): 57—63. PMID 15643345. doi:10.1097/00130832-200502000-00011.
- ^ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH (2011). „Smoking and asthma.”. J Am Board Fam Med. 24 (3): 313—22. PMID 21551404. doi:10.3122/jabfm.2011.03.100180.
- ^ NHLBI Guideline 2007, стр. 560
- ^ Rodrigo GJ, Nannini LJ (2006). „Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials”. Am J Emerg Med. 24 (2): 217—22. PMID 16490653. doi:10.1016/j.ajem.2005.10.008.
- ^ NHLBI Guideline 2007, стр. 351
- ^ NHLBI Guideline 2007, стр. 218
- ^ а б Ducharme, FM (12. 5. 2010). Ni Chroinin, M; Greenstone, I; Lasserson, TJ. „Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children.”. Cochrane database of systematic reviews (Online) (5): CD005535. PMID 20464739.
- ^ Ducharme, FM (14. 4. 2010). Ni Chroinin, M; Greenstone, I; Lasserson, TJ. „Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled corticosteroids in adults and children with persistent asthma.”. Cochrane database of systematic reviews (Online) (4): CD005533. PMID 20393943.
- ^ а б Fanta, CH (2009). „Asthma”. New England Journal of Medicine. 360 (10): 1002—14. PMID 19264689. doi:10.1056/NEJMra0804579.
- ^ Cates, CJ (18. 4. 2012). Cates, MJ. „Regular treatment with formoterol for chronic asthma: serious adverse events.”. Cochrane database of systematic reviews (Online). 4: CD006923. PMID 22513944.
- ^ Cates, CJ (16. 7. 2008). Cates, MJ. „Regular treatment with salmeterol for chronic asthma: serious adverse events.”. Cochrane database of systematic reviews (Online) (3): CD006363. PMID 18646149.
- ^ GINA 2011, стр. 74
- ^ Watts, K (16. 5. 2012). Chavasse, RJ. „Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children.”. Cochrane database of systematic reviews (Online). 5: CD006100. PMID 22592708.
- ^ British Guideline 2009, стр. 43
- ^ NHLBI Guideline 2007, стр. 250
- ^ а б Rachelefsky, G (2009). „Inhaled corticosteroids and asthma control in children: assessing impairment and risk.”. Pediatrics. 123 (1): 353—66. PMID 19117903. doi:10.1542/peds.2007-3273.
- ^ Dahl, R (2006). „Systemic side effects of inhaled corticosteroids in patients with asthma”. Respir Med. 100 (8): 1307—17. PMID 16412623. doi:10.1016/j.rmed.2005.11.020.
- ^ а б в Rodrigo GJ, Rodrigo C, Hall JB (2004). „Акутна астма код одраслих: прегледа”. Chest. 125 (3): 1081—102. PMID 15006973. doi:10.1378/chest.125.3.1081.
- ^ NHLBI Смернице 2007, стр. 373
- ^ Noppen, M. (Август 2002). „Лечење магнезијумом код астме : Где смо ми ?”. Груди. 122 (2): 396—8. PMID 12171805. doi:10.1378/chest.122.2.396. Проверите вредност парамет(а)ра за датум:
|date=(помоћ) - ^ GINA 2011, стр. 37
- ^ NHLBI Guideline 2007, стр. 399
- ^ а б Castro, M (2010). Musani, AI, Mayse, ML, Shargill, NS. „Бронхијална термопластика: нова техника лечења тешког облика астме.”. Терапеутски напреци код респираторних болести. 4 (2): 101—16. PMID 20435668. doi:10.1177/1753465810367505.
- ^ GINA 2011, стр. 70
- ^ Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD (2001). „Алтернативне терапије међу одраслима са пријављеном дијагнозом астме или риносинузитиса : подаци из истраживања базираног на популацији”. Chest. 120 (5): 1461—7. PMID 11713120. doi:10.1378/chest.120.5.1461.
- ^ Shenfield G, Lim E, Allen H (2002). „Истраживање о коришћењу допунских лекова и терапија код деце са астмом”. J Paediatr Child Health. 38 (3): 252—7. PMID 12047692. doi:10.1046/j.1440-1754.2002.00770.x.
- ^ Kaur, B (2009). Arnold, Elizabeth, ур. Rowe BH, Arnold E. „Витамин C суплементација за астму”. Cochrane Database Syst Rev (1): CD000993. PMID 19160185. doi:10.1002/14651858.CD000993.pub3. Непознати параметар
|unused_data=игнорисан (помоћ) - ^ а б NHLBI Guideline 2007, стр. 240
- ^ McCarney RW; Brinkhaus B; Lasserson TJ; Linde K. (2004). McCarney, Robert W, ур. „Акупунктура код хроничне астме”. Cochrane Database Syst Rev (1): CD000008. PMID 14973944. doi:10.1002/14651858.CD000008.pub2.
- ^ Blackhall, K (12. 9. 2012). Appleton, S; Cates, CJ. „Јонизатори за хроничну астму.”. Кокранова база података за систематске прегледе (онлајн). 9: CD002986. PMID 22972060.
- ^ Hondras MA; Linde K; Jones AP (2005). Hondras, Maria A, ур. „Мануелна терапија астме”. Cochrane Database Syst Rev (2): CD001002. PMID 15846609. doi:10.1002/14651858.CD001002.pub2.
- ^ „Светска Здравствена Организација Процене болести и повреда земље”. World Health Organization. 2009. Архивирано из оригинала 11. 11. 2009. г. Приступљено 11. 11. 2009.
- ^ Sergel & Cydulka 2002, стр. 432.
- ^ NHLBI Guideline 2007, стр. 1
- ^ Organization 2008, стр. 35.
- ^ Maddox L, Schwartz DA (2002). „The pathophysiology of asthma”. Annu. Rev. Med. 53: 477—98. PMID 11818486. doi:10.1146/annurev.med.53.082901.103921.
- ^ Beckett PA, Howarth PH (2003). „Фармакотерапија и ремоделирање дисајних путева код астме?”. Thorax. 58 (2): 163—74. PMC 1746582
 . PMID 12554904. doi:10.1136/thorax.58.2.163.
. PMID 12554904. doi:10.1136/thorax.58.2.163.
- ^ Organization, World Health. „WHO: Asthma”. Архивирано из оригинала 15. 12. 2007. г. Приступљено 29. 12. 2007.
- ^ Bush A, Menzies-Gow A (2009). „Phenotypic differences between pediatric and adult asthma”. Proc Am Thorac Soc. 6 (8): 712—9. PMID 20008882. doi:10.1513/pats.200906-046DP.
- ^ Grant EN, Wagner R, Weiss KB (1999). „Observations on emerging patterns of asthma in our society”. J Allergy Clin Immunol. 104 (2 Pt 2): S1—S9. PMID 10452783. doi:10.1016/S0091-6749(99)70268-X.
- ^ Anandan C, Nurmatov U, van Schayck OC, Sheikh A (2010). „Is the prevalence of asthma declining? Systematic review of epidemiological studies”. Allergy. 65 (2): 152—67. PMID 19912154. doi:10.1111/j.1398-9995.2009.02244.x.
- ^ Bousquet, J (2005). Bousquet, PJ; Godard, P; Daures, JP. „The public health implications of asthma.”. Bulletin of the World Health Organization. 83 (7): 548—54. PMID 16175830.
- ^ Anderson, HR (2007). Gupta R, Strachan DP, Limb ES. „50 years of asthma: UK trends from 1955 to 2004”. Thorax. 62 (1): 85—90. PMC 2111282
 . PMID 17189533. doi:10.1136/thx.2006.066407.
. PMID 17189533. doi:10.1136/thx.2006.066407.
- ^ Masoli 2004, стр. 9.
- ^ Manniche 1999, стр. 49
- ^ Thorowgood, JC (1873). „O астми”. British Medical Journal. 2 (673): 600. PMC 2294647
 . PMID 20747287. doi:10.1136/bmj.2.673.600.
. PMID 20747287. doi:10.1136/bmj.2.673.600.
- ^ Gaskoin, G (1872). „On the treatment of asthma”. British Medical Journal. 1 (587): 339. PMC 2297349
 . PMID 20746575. doi:10.1136/bmj.1.587.339.
. PMID 20746575. doi:10.1136/bmj.1.587.339.
- ^ Berkart, JB (1880). „The treatment of asthma”. British Medical Journal. 1 (1016). PMC 2240555
 . PMID 20749537. doi:10.1136/bmj.1.1016.917.
. PMID 20749537. doi:10.1136/bmj.1.1016.917.
Berkart, JB (1880). „The treatment of asthma”. British Medical Journal. 1 (1017): 960—2. PMC 2240530 . PMID 20749546. doi:10.1136/bmj.1.1017.960.
. PMID 20749546. doi:10.1136/bmj.1.1017.960.
- ^ Босфорт, Ф. Х. (1886). „Поленска грозница, астма и придодати утицају”. Transactions of the Annual Meeting of the American Climatological Association. 2: 151—70. PMC 2526599
 . PMID 21407325.
. PMID 21407325.
- ^ Doig, RL (1905). „Epinephrin; especially in asthma”. California State Journal of Medicine. 3 (2): 54—5. PMC 1650334
 . PMID 18733372.
. PMID 18733372.
- ^ von Mutius, E (1. 3. 2012). Drazen, JM. „Пацијент са астмом тражи медицински савет 1828. године, 1928. године и 2012. године.”. New England Journal of Medicine. 366 (9): 827—34. PMID 22375974.
- ^ Crompton, G (2006). „Кратка историја инхалационе терапије код астме током задњих педесет година”. Часопис примарне респираторне неге : journal of the General Practice Airways Group. 15 (6): 326—31. PMID 17092772.
- ^ а б Opolski M, Wilson I (2005). „Астма и депресија: прагматички преглед литературе и препоруке за будућа истраживања”. Clin Pract Epidemol Ment Health. 1: 18. PMC 1253523
 . PMID 16185365. doi:10.1186/1745-0179-1-18.
. PMID 16185365. doi:10.1186/1745-0179-1-18.
Литература
[уреди | уреди извор]- Мишић, Милан, ур. (2005). Енциклопедија Британика. А-Б. Београд: Народна књига : Политика. стр. 76. ISBN 86-331-2075-5.
- Sacred Luxuries: Fragrance, Aromatherapy, and Cosmetics in Ancient Egypt. Cornell University Press. 1999. ISBN 978-0-8014-3720-5.
- Murray, John F. (2010). Murray and Nadel's textbook of respiratory medicine. (5. изд.). Philadelphia, PA: Saunders/Elsevier. стр. Chapter 38. ISBN 978-1-4160-4710-0.
- Masoli, Matthew (2004). Global Burden of Asthma (PDF). стр. 9. Архивирано из оригинала (PDF) 02. 05. 2013. г. Приступљено 09. 02. 2014.
- Sergel, Michelle J.; Cydulka, Rita K. (2009). „Ch. 75: Asthma”. Ур.: Wolfson, Allan B.; Harwood-Nuss, Ann. Harwood-Nuss' Clinical Пракса хитних случајева Medicine (5th изд.). Lippincott Williams & Wilkins. стр. 432. ISBN 978-0-7817-8943-1.
- Organization, World Health (2008). The global burden of disease : 2004 update. ([Online-Ausg.] изд.). Geneva, Switzerland: World Health Organization. стр. 35. ISBN 978-92-4-156371-0.
- Diaz, P. Knoell (2009). „23. Chronic obstructive pulmonary disease”. Applied therapeutics: the clinical use of drugs (9th изд.). Philadelphia: Lippincott Williams & Wilkins.
- Kunnamo, ed.-in-chief: Ilkka (2005). Evidence-based medicine guidelines. Chichester: Wiley. стр. 214. ISBN 978-0-470-01184-3.
- Kraft, Monica; Castro, Mario, ур. (2008). „42”. Clinical asthma. Philadelphia: Mosby / Elsevier. ISBN 978-0-323-07081-2.
- Barnes, PJ (2008). „Asthma”. Ур.: Fauci, Anthony S; Braunwald, E; Kasper, DL. Harrison's Principles of Internal Medicine (17th изд.). New York: McGraw-Hill. стр. 1596-1607. ISBN 978-0-07-146633-2.
- Ripoll, Brian C. Leutholtz, Ignacio. Exercise and disease management (2. изд.). Boca Raton: CRC Press. стр. 100. ISBN 978-1-4398-2759-8.
- Self, Timothy; Chrisman, Cary; Finch, Christopher (2009). „22. Asthma”. Ур.: Mary Anne Koda-Kimble, Brian K Alldredge. Applied therapeutics: the clinical use of drugs (9th изд.). Philadelphia: Lippincott Williams & Wilkins. OCLC 230848069.
- Third Expert Panel on the Diagnosis and Management of Asthma (2007). Guidelines for the diagnosis and management of asthma. National Heart, Lung, and Blood Institute (US).
- Kumar, Vinay; Abbas, Abul K; Fausto, Nelson; Aster, Jon, ур. (2010). Robbins and Cotran pathologic basis of disease (8th изд.). Saunders. стр. 688. ISBN 978-1-4160-3121-5. OCLC 643462931.
- Elward, Graham Douglas, Kurtis S. (2010). Asthma. London: Manson Pub. стр. 27—29. ISBN 978-1-84076-513-7.
- George, Ronald B. (2005). Торакална медицина : основе пулмоналне и ургентне медицине (5. изд.). Philadelphia, PA: Lippincott Williams & Wilkins. стр. 62. ISBN 978-0-7817-5273-2.
- Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 978-1-4160-2999-1.
- Harver, Andrew; Kotses, Harry, ур. (2010). Asthma, health and society a public health perspective. New York: Springer. стр. 315. ISBN 978-0-387-78285-0.
- Stedman's Medical Dictionary (28 изд.). Lippincott Williams and Wilkins. 2005. ISBN 978-0-7817-3390-8.
- Jindal, editor-in-chief SK. Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. стр. 242. ISBN 978-93-5025-073-0.
- National Asthma Education and Prevention Program (NAEPP) (2007). „Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma” (PDF). National Heart Lung and Blood Institute. Архивирано из оригинала (PDF) 19. 10. 2013. г. Приступљено 09. 02. 2014.
- „British Guideline on the Management of Asthma” (PDF). British Thoracic Society. 2008(revised 2012). Архивирано из оригинала (PDF) 19. 08. 2008. г. Приступљено 09. 02. 2014. Проверите вредност парамет(а)ра за датум:
|date=(помоћ) - „Global Strategy for Asthma Management and Prevention” (PDF). Global Initiative for Asthma. 2011. Архивирано из оригинала (PDF) 20. 11. 2012. г. Приступљено 09. 02. 2014.
Спољашње везе
[уреди | уреди извор]- „Победи астму”. Архивирано из оригинала 23. 01. 2021. г.
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |

