Уролитијаза
| Уролитијаза | |
|---|---|
| Латински | Уролитхиасис |
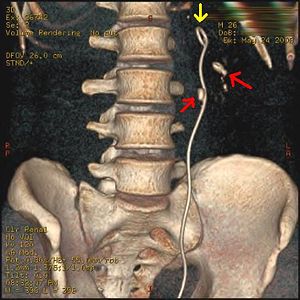 | |
| Уролитијаза (каменови у бубрегу и уретеру) | |
| Класификација и спољашњи ресурси | |
| Специјалност | урологија |
| МКБ-10 | Н20.0 - Н20.9 |
| МКБ-9-CM | 592.0, 592.1, 592.9 |
| ДисеасесДБ | 11346 |
| МедлинеПлус | 000458 |
| еМедицине | мед/1600 |
| Патиент УК | [хттпс://патиент.инфо/доцтор/уринарy-трацт-стонес-уролитхиасис уринарy-трацт-стонес-уролитхиасис Уролитијаза] |
| МеСХ | Д007669 |
Уролитијаза је патолошки процес - болест која се карактерише формирањем каменова у мокраћном систему[1]. Уролитијаза је болест чија се стопа инциденције стално повећава[2]. Процењено је да се код око 15% људи у току просечног животног века, од 75 година, ствара камен у мокраћном систему[3]. Од ове болести није поштеђено становништво ниједног географског подручја, етничка група, нити једно животно доба. Клинички је најманифестнија између треће и шесте деценије живота.
Уролитијаза је производ мултифакторијалног процеса који се састоји од: социо-економских, генетичких и конституционалних фактора. Каменови створени у овој болести обично спонтано напуштају тело измокравањем. Међутим ако њихова величина нарасте и формира релативно велику формацију (пречника више милиметара), настаје опструкција уретера и застој у излучивању мокраће из бубрега што може изазвати појаву јаких једностраних болова (колика) у горњем делу трбуха, гениталија и препони, и друге симптоме са преваленцом од 40 до 10 посто[4].
Иако уролитијаза ретко доводи до смрти болесника, њен ток може бити компликован не само симптомима изазваним каменом (бол, инфекција, опструкциона уропатија), већ и компликацијама које се могу јавити у каснијим фазама болести (рецидиви, артеријска хипертензија и слабост бубрега)[5].
Уролитијаза се може збрињавати конзервативним приступом, минимално инвазивним ендоскопским или инвазивним хируршким процедурама и разбијањем камена ударним таласима ван тела.[6][7]
Етимологија
[уреди | уреди извор]Процес формирања каменова у бубрезима у медицини се назва нефролитијаза (лат. nephrolithiasis). Овај назив изведен је из грчких речи (грч. νεφρό-nephros (bubreg) i Λίθος-lithos (kamen)), што у преводу значи бубрежни камен. Бубрежни каменови се често у медицинској пракси назива и ренални или бубрежни калкулуси.[8].
Како је установљено да се камен може створити не само у бубрегу већ и у свим деловима мокраћног система уведен је медицински назив уролитијаза (лат. urolithiasis). Реч је изведен је из грчких речи (грч. ούρα-oûron (mokraća) i Λίθος-lithos (kamen)), и у преводу значи уринарни (мокраћни) камен.[8].
Како се камен на лат. kaže calculus (množina: calculi), u prevodu šljunak, a na грч. Λίθος-lithos u prevodu (kamen), у свакодневној употреби су и називи калкулоза или литијаза. Како се у овој болести ради о стварању камена у мокраћи која се ствара и протиче кроз мокраћни систем (уротракт) - много чешће се у медицинској пракси користи назив уролитијаза[8].
Историјат
[уреди | уреди извор]Уролитијаза (стварање каменова у мокраћном систему) је болест која прати људски род од најстаријих времена, на што указују и мокраћни каменови у мумији пронађеној у Ел Амраху у Египту, која потиче из 4800. п. н. е.
Епидемиологија[9]
[уреди | уреди извор]Учесталост каменова у мокраћном систему непрестано расте током прве деценије 21. века. Узрок овој појави је највјероватније исхрана богата животињским беланчевинама и вишим друштвено-економским статусом. Годишња учесталост формирања каменова у индустријализованом свету генерално се сматра да је 1.500 до 2.000 случајева на милион[10]. Нижи економски статус, карактерише нижа вероватноћа развоја уролитијазе и обрнуто[11]. Преваленција уролитијазе је око 2% - 3% и сматра се да око 5% жена и 12% мушкараца може очекивати бар једну епизоду бубрежне колике до 70-те године живота. Уролитијаза се јавља најчешће у периоду најпродуктивнијег периода људског живота између 30 и 50 године старости[4].
Мушкарци чешће оболевају од жене, мушко женски однос 3:1 (изузетак су струвитни каменови). Каменови који су условљени метаболичким/хормонским поремећајима (цистинурија, хиперпаратиреоидизам) и каменови код деце су подједнако заступљени у оба пола. Чешћа појава уролитијазе код мушкараца се објашњава повећаном ендогеном продукцијом окасалата у јетри, под утицајем тестостерона. Истраживања су показала да андрогени повећавају, а естрогени снижавају екскрецију окасалата мокраћом. Код жена је пак нађена већа количина цитрата, који повећавају растворљивост калцијума[12] .
Све већа заступљеност уролитијазе у разбољевању, утицала је и на све чешће изучавање епидемиолошких фактора уролитијазе. Сви до сада истражени епидемиолошки фактори могу се поделити на;
- унутрашње факторе (наследне биохемијске и анатомске особине организма) и
- спољашње факторе (географски и климатски утицаји, исхрана, уношење течности, занимање, животне навике).
Како бројни етиолошки фактори у настанку уролитијазе најчешће делују удружено, може се рећи да је она мултифакторијална болест.
Око 25% пацијената са уролитијазом има позитивну породичну историју уролотијазе. Генетичка истраживања су показала да је уролитијаза у појединим случајевима узрокована полигенским дефектом. Уролитијаза се јавља код хередитарних обољења, цистинурије, ксантинурије, бубрежне тубуларне ацидозе код које се у око 70% болесника јавља нефролитијаза и нефрокалциноза.
Географска распрострањеност уролитијазе је различита. Највећа учесталост је у хладним деловима Европе и Азије. У неразвијеним земљама за разлику од развијених, каменови су чешћи у мокраћној бешици него у горњем делу мокраћног система. Ова разлика је вероватно је условљена разликама у исхрани и малнутрицијом. Постоји само неколико географских подручја у којима је уролитијаза ретка болест, нпр Гренланд и приморске области Јапана[13].
Највећа учесталост уролитијазе је у току топлих летњих месеци када долази до релативне дехидратације, што утиче на пораст концентрације и киселост мокраће.
Етиопатогенеза
[уреди | уреди извор]Етиопатогенеза уролитијазе није у потпуности разјашњена. У њеном настанку учествују метаболичко-ендокрини поремећаји организма, анатомско-функционални поремећаји мокраћног система, уз утицај појединих фактора средине.
Већина каменова настаје као последица метаболичких поремећаја, али ипак код већине болесника није могуће пронаћи специфични поремећај. Три основна метаболичка поремећаја која се наводе као могући узрок идиопатске литијазе калцијума (једне од најзатупљенијих) су[14]
- Апсорптивна хиперкалциурија
- Тубуларна хиперкалциурија
- Стечена хипероксалурија
Такође, као могући метаболички поремећаји за настанак калцијумских каменова описани су; хиперурикозурија, деfiцит инхибитора кристализације и хипоцитратурија. За дијагнозу ових поремећаја обично је потребно комплетно метаболичко испитивање, које се изводи само у специјализованим медицинским установама.
Уролитијазе означава појаву каменова свуда у мокраћном систему, укључујућ бубреге и мокраћну бешику. Међутим, етиопатогенеза формирања каменова у бубрегу и мокраћној бешици је потпуно другачија. Каменови у бубрегу настају као резултат физичких или генетичких чинилаца који доводе до суперсатурације мокраће и формирање каменова из соли или, ређе, из понављајућих инфекција мокраћног система уреазапродукујућим бактеријама. Застој у горњим партијама мокраћног система због локалних анатомских аномалија такође могу условити или увећати формирање камена у осетљивих појединаца. Насупрот томе, каменови у мокраћној бешици готово искључиво настају као резултат стагнације (застоја) и/или понављајућих инфекција као последица опструкције (препреке) у мокраћној бешици или неурогених поремећаја моталитета мокраћне бешике. Популација пацијената под ризиком за различите облике каменова у бешици су они са неуролошким и/или анатомским аномалијама[15].
Врсте каменова
[уреди | уреди извор]На основу главних хемијских конституената, каменови се могу поделити на:
ВРСТЕ КАМЕНОВА ПРОЦЕНАТ УЗРОК[16] Оксалатни каменови 75%-85% - Узрок: Хиперкалциурија, дехидратација, синдром иритабилног колона
- Састав камена: Када нису повезани са инфекцијом, укључују калцијум оксалат монохидрат, калцијум оксалат дихидрат, хидрокси апатит и карбонат апатит (у одсуству инфекције), октакалцијум фосфат и брусхит.
- Карактеристике: Не пропуштају рендгенске зраке
Струвити 10%-15% - Узрок: Хронична инфекција мокраћног система бактеријама које растварају уреју
- Састав камена: Магнезијум амонијум фосфат и карбонат апатит
Уратни каменови 5%-8% - Узрок: Гихт
- Састав камена: Мокраћна киселина, натријум урат и амонијум урат.
Цистински каменови 1-2% - Узрок: Цистинурија
- Састав камена: Цистин.
Ксантински каменови <1% - Узрок: Ксантинурија
- Састав камена: 2,8–дихyдроxyаденин, ксантин и различити метаболити лекова (сулфонамиди, триамтерен и индинавир).
Хипотезе о настанку уролитијазе[17]
[уреди | уреди извор]Постоје четири основне хипотезе о настанку мокраћних каменова, и то:
- Хипотеза суперсатурације и кристализације[18],
- Хипотеза деfiцита инхибитора кристализације,
- Хипотеза калкулозног матрикса[19]
- Хипотеза-феномен епитаксе.
Етиопатогенеза уролитијазе је показала да презасићеност мокраће неком материјом и формирање кристала при одређеном пХ, има највећи значај. Мокраћа не треба да буде стално хиперконцентрована да би се појавили или повећавали кристали. Довољна је повремена суперсатурација која се јавља током дехидрације (губитка течности из организма) или после јела. Пошто је мокраћа сложен раствор, неколико фактора утиче на јоне у процесу кристализације. Тако да кристалишући потенцијал калцијум оксалата није толико условљен укупном концентрацијом калцијума или оксалата у мокраћи, колико хемијском активношћу јона у раствору.
Захваљујући дејству активних јона и органских молекула повећана је растворљивост различитих материја, које би при достигнутим концентрацијама највероватније формирале кристале. Материје као што су цитрати или фосфати формирају комплексе са калцијумом, магнезијумом (Mg) и натријумом (Na) формирају комплексе са оксалатима и тако смањују слободну концентрацију ових јона.
Суперсатурација мокраће сама не може да објасни формирање мокраћних каменова. Мокраћни кристали се могу видети у већини узорака мокраће, посебно пошто мокраћа одстоји, али већина људи ипак не формира каменове. Особе које имају камен излучују веће кристале и кристалне агрегате у односу на здраве. Здраве особе имају инхибиторе кристалиазације у које спадају нискомолекуларни инхибитори, као што су цитрати и Пирофосфати, и веће молекуле као што су гликозаминогликани, нефрокалцин и Там-Хорсфалова беланчевина. Мокраћа болесника са рецидивирајућим калцијум-оксалатним каменовима има веће засићење калцијума и оксалата, а мање инхибитора у односу на мокраћу појединаца без каменова.
Агрегација кристала и њихово задржавање унутар бубрега, је предуслов да од мокраћних кристала настане камен. Агрегација је повећана код особа којима недостају инхибитори агрегације.
| Предиспонирајући фактори | Механизми |
|---|---|
| |
| |
(урођене и стечене) |
|
| |
| |
| |
| |
| |
| |
(мировање) |
|
|
Категорије болесника са уролитијазом
[уреди | уреди извор]На основу хемијске грађе и тежине болоести разликујемо неколико различитих категорија болесника са уролитијазом. Класиfiкација наведена у доњој табели омогућава, једноставно и практични разврставање болесника са уролитијазом за доношење одлуке о метаболичкој процени и облицим лечења ове ове болести:
- Категорије болесника са уролитијазом
| Опис | Скраћеница | |
|---|---|---|
| Не калцијумски каменови |
|
|
| Калцијумски каменови |
|
|
Клиничка слика
[уреди | уреди извор]
Главни и доминантни симптом у клиничкој слици камена у мокраћном систему је неиздржив једнострани бол у слабинском пределу који повремено зрачи до препона или гениталне регије, и даље према унутрашњој страни бутине (види слику)[24]. Бол се често описује и као једна од најјачих познатих болних сензације у човека[25]. Бол се обично јавља у таласима (нападима бола) који трају од 20 до 60 минута због спонтане перисталтике уретера, који контракцијама својих зидова покушава да протера камен у мокраћну бешику. Бол настаје као последица акутне опструкције (зачепљења) и дистензије (истезања-растезања) горњих делова мокраћног система. Интензитет и локација бола може варирати од болесника до болесника, и често зависи од величине, локализације камена, степена и акутности опструкције, присуства инфекције и варијација у индивидуалној анатомији (нпр. интраренални и екстраренални пелвис). Величина камена не корелира са интензитетом симптома. Мали уретерални каменови чешће се манифестују интензивним болом, док велики коралиформни камен узрокоје тупи бол или нелагодност у слабинском делу[26]..
Бол је најчешће изненадан, акутан, оштар и може пробудити пацијента из дубоког сна. Интензитет бола се може погоршати због неочекиване природе његовог почетка. Пацијенти се најчешће непрестано постављају у необичне положаје у покушајима да смање бол. Ови покрети и положаји су у супротности са ограниченим покретима болесника са перитонеалним знацима, који на кревету леже непомично.
Током напада бубрежног бола (реналних колика) разликујемо три фазе[27]:
1. Фаза: изненаданог бола, са континуираним болом, који расте до свог врхунца, или лаган, или брз, некад болова са акутним пароксизмима.
2. Фаза: константантног бола уз варијабилности у интензитету, који може да траје и до 12 часова.
3. Фаза: смањења бола које је постепена и обично завршава спонтаним престанком бола.
Упоредо са нападима колика јављају се и симптоми узнемирености, знојења, бледило коже, мучнина повраћање. Напади болова ако се не примени лечење трају неколико часова. Нагони на мокрење су веома учестали. Болесник мокри мале количине мокраће, која је често црвена због присуства крви у њој (макрохемаатурија)[27].
Постренална азотемија, инфекција бубрега и мокраћних канала и хидронефроза могу се јавити након потпуне опструкције (прекида) протока мокраће кроз један или оба уретера и често су праћени симптоми адинамије (умор и малаксалост) повишене телесне температуре, анорексије (смањен осећај глади и апетита) дизурије (отежано мокрење са напором) и анурије (потпуни престанак или излучивање највише 50 мл мокраће на дан)[27].

|

|

|

|

|
Дијагноза и диференцијална дијагноза
[уреди | уреди извор]У диференцијалној дијагностиции, уролитијазу треба разликовати од следећих сродних или по клиничкој слици сличних поремећаја:
| Органски систем | Болести |
|---|---|
| • Акутни гломерулонефритис • Папиларна некроза • Пионефроза • Опструкција мокраћног система • Инфекције мокраћног система код жена • Инфекције мокраћног система код мушкараца | |
| • Вирусни гастроентеритис • Упала слепог црева • Билијарне колике • Холециститис • Камен у жучним путеваима • Дивертикулитис • Дуоденитис • Гастритис и пептична улкусна болест • Страна тела у гастроинтестиналном систему • Илеус • Инфламаторне болести црева • Опструкције дебелог црева • Апсцес јетре • Панкреатитис • Запаљењски процеси у карлици • Страна тела у ректуму • Опструкција танког црева • Апсцес слезине | |
| • Абдоминални апсцес • Епидидимитис • Инфекције карлице • Артериовенске малформације бубрега • Тромбоза вена вена бубрега • Торзија (увртање) тестиса • Анеуризма трбушне аорте |
Терапија
[уреди | уреди извор]Тешко је у пракси идентификовати и применити најефикаснији, наједноставанији и најрационаланији начин лечење и превенције рецидива уролитијазе. Различити принципи обично се примењују у селективном или општем начину лечења. Међутим, постоје неки докази да је селективна терапија боље од опште, а теоретска више примењива за лечење оних поремећаја који се сматрају битним за сваког пацијента понаособ.
Сузбијање бола
[уреди | уреди извор]Бол као један од примарних симптома у уролитијази може се сузбити (уклонити) применом следећих лекова;
- Нестероидни антиинфламаторним (неопоидни) аналгетици: Дицлофенак натријума (Волтарен), Индометацина, Хидроморfiн-хидрохлорид, + Атропин сулфат (Дилаудид-Атропин), Метамизол, Пентазоцин и Трамадол.
- Опијати: Хидроморfiна и других опијата без симултане примене атропина.
Лечење бола треба увек започети нестероидним неопиоидним аналгетицима и мењати их алтернативним лековима у случају да бол перзистира. Тек на крају примењују се опијати.
У случају да се уклањање или смањење бола не може постићи лековима, треба извршити дренажу мокраћних канала стентирањем.
Уклањање каменова
[уреди | уреди извор]Величина, место и облик каменова утиче на доношење одлуке о даљем лечењу. Спонтана пасажа камена може се очекивати код 80% болесника са каменом не већим од 4 мм. За камен чији дијаметар прелази 7 мм могућност спонтане елиминације је јако мали. Укупна стопа пасаже каменова у проксималном уретеру је 25%, за каменове у средњем делу уретера 45%, и за каменове дисталног дела уретера 70%.
Активно уклањање каменова обично је индиковано за конкременте чији дијаметар прелази 6 до 7 мм. Уклањање каменова се препоручује код болесника са следећим тегобама:
- константан бол упркос адекватној терапији лековима,
- перзистента опструкција са ослабљеном бубрежном функцијом,
- инфекције мокраћног система,
- ризик од пионефрозе или уросепсе,
- обострана опструкција или опструктивни камен у солитарном функционалном бубрегу.
- Принципи за активно отклањање уретералних каменова
Проксимални уретер Средњи део уретера Дистални део уретера На рендгену видљиви каменови (1) ЕСWЛ ин ситу
(2) ЕСWЛ након пусх-уп
(3) Перкут.антеград. УРС
(4) УРС + дезинтеграција
(1) ЕСWЛ ин ситу (пронација)
(1) УРС+дезинтеграција
(2) УЦ/и.в.контраст+ЕСWЛ
(2) Пусх-уп+ЕСWЛ
(3) Перк.антеград.УРС
(1) ЕСWЛ ин ситу
(1) УРС+дезинтеграција
(2) УЦ+ЕСWЛ
Инфективни каменови,
каменови са инфекцијом(1) АБ+ЕСWЛ ин ситу
(2) АБ+пусхуп+ЕСWЛ
(3) АБ+перк.антеград.УРС
(4) АБ+УРС+дезинтег
(1) АБ+ЕСWЛ ин ситу (пронација)
(1) АБ+УРС+ дезинтеграција
(2) АБ+УЦ/и.в.контраст+ЕСWЛ
(2) АБ+пусх-уп+ЕСWЛ
(3) АБ+Перк.антеград.УРС
(1) АБ+ЕСWЛ ин ситу
(1) АБ+УРС+дезинтег.
(2) АБ+ПН+ЕСWЛ ин ситу
(2) АБ+УЦ+ЕСWЛ
Уратни каменови (1) Стент+орал.хемолиза
(2) ЕСWЛ ин ситу+орал.хемолиза
(3) Перк.антеград.УРС
(1) УРС+дезинтеграција
(1) ЕСWЛ ин ситу(пронација)
(1) УРС+дезинтеграција
(2) УЦ/и.в.контраст+ЕСWЛ
(2) Пусх-уп+ЕСWЛ
(2) Стент+орал.хемолиза
(3) Перк.антеград.УРС
(1) ЕСWЛ ин ситу,и.в.конт.
(1) УРС+дезинтеграција
(2) УЦ+контраст+ЕСWЛ
(3) ПН+контраст+ЕСWЛ
Цистински каменови (1) ЕСWЛ ин ситу
(2) Пусх-уп+ЕСWЛ
(3) Перк.антеград. УРС
(4) УРС + дезинтеграција
(1) ЕСWЛ ин ситу (пронација)
(1) УРС + дезинтеграција
(2) УЦ7и.в.контраст + ЕСWЛ
(2) Пусх-уп+ЕСWЛ
(3) Перк.антеград.УРС
(1) ЕСWЛ ин ситу
(2) УРС + дезинтеграција
(2) УЦ + ЕСWЛ
- Скраћенице:
ЕСWЛ=укључује пиезолитотрипсију; Перк.=перкутано; УЦ=уретерални катетер; АБ=антибиотици; ПН=Перкутани нефростомски катетер
- Скраћенице:
За каменове у различитим деловима уретера, који су различитог састава најприхватљивије методе за уклањање каменова су приказане на горњој табели. Бројевима 1, 2, 3, и 4 означене су процедуре према постигнутом консензусу. Предложена алтернатива увек је означена бројем 1, односно ако се сматра да две процедуре могу бити једнако ефикасне, обе су означене истим бројем.
Често је потребно понављање ин ситу ЕСWЛ третман. Велики, али и углављени каменови имају највећу стопу реинтервенција. Стопа успешности интервенција у тежим случајевима може се побољшати пласирањем уретералног катетера поред камена или пуширањем истог натраг у бубрег.
Уретерални каменови могу бити локализовани ултразвуком, интравенском урографијом или ретроградном пијелоуретерографијом. Уратни каменови, осим натриј-уратних и амонијум-уратних, могу се успешно лечити оралним хемолитичким агенсима. Перкутани хемолитичка терапиа може бити користна у селектованим случајевима, код инфекције, код уратних, цистинских као и чистих калцијум-фосфатних каменова.
Сондирање баскет сондом „на слепо“ без ендоскопске или флуороскопске контроле се не препоручује. У случајевима неуспеха минимално-инвазивних техника, потребно је извршити отворену хируршку интервенцију. Видеоендоскопска ретроперитонеална хирургија је минимално инвазивна алтернатива отвореним хируршким процедурама.
Да ли су ЕСWЛ или УРС најбоље методе за отклањање уретералних каменова, нарочито оних смештених у доњим партијама уретера, постоје неуједначени ставови међу уролозима.
Ток болести
[уреди | уреди извор]Значајно је да мокраћни каменови имају високу стопу рецидива. У литератури се наводи стопа рецидива мокраћни каменова од око 50% у току 5 година, и стопа рецидива од преко 70% у току 10 година. Метаболичка процена и лечење су индиковани код болесника са већим ризиком за рецидив, укључујући пацијенте са присутним мултиплим каменовима и пацијенте код којих се камен јавља у раним годинама живота[28].
Превентивним мерама може се битно утицати на појаву уролитијазе и смањити број рецидива (поновног појављивања каменова). Зато познавање етиопатогенезе калкулозе и корекција основног поремећаја који је изазвао болест има велики значај за проfiлаксу рецидива[29].
Извори
[уреди | уреди извор]- ^ Пеарле МС, Цалхоун ЕА анд Цурхан ГЦ (2007). „Цхаптер 8: Уролитхиасис”. Ур.: Литwин, МС; Саигал, ЦС. Урологиц Дисеасес ин Америца (НИХ Публицатион Но. 07–5512) (ПДФ). Бетхесда, Марyланд: УС Департмент оф Хеалтх анд Хуман Сервицес, Публиц Хеалтх Сервице, Натионал Институтес оф Хеалтх, Натионал Институте оф Диабетес анд Дигестиве анд Киднеy Дисеасес. стр. 283—319. Архивирано из оригинала (ПДФ) 15. 09. 2011. г. Приступљено 4. 6. 2011.
- ^ Хессе А, Бранде Е, Wилберт D, Кохрманн КУ, Алкен D. Студy он тхе преваленце анд инциденце оф уролитхиасис ин Германy цомпаринг тхе yеарс, 1977 вс 2000. Еур Урол. 44: 70—13. 2003. Недостаје или је празан параметар
|титле=(помоћ). - ^ Хессе А, Тиселиус ХГ, Јахнен А. Уринарy стонес: Диагносис, треатмент анд превентион оф рецурренце. 2 нд ревисед анд енларгед ед. Басел: Каргер; 2002. пп. 7.
- ^ а б Литwин, M. С.; Саигал, C. С.; Yано, Е. M.; Авила, C.; Гесцхwинд, С. А.; Ханлеy, Ј. M.; Јоyце, Г. Ф.; Мадисон, Р.; Паце, Ј.; Полицх, С. M.; Wанг, M.; Урологиц Дисеасес ин Америца Пројецт (2005). „Урологиц дисеасес ин Америца Пројецт: Аналyтицал метходс анд принципал финдингс”. Тхе Јоурнал оф Урологy. 173 (3): 933—937. ПМИД 15711342. дои:10.1097/01.ју.0000152365.43125.3б.
- ^ Строхмаер WЛ (2000). „Цоурсе оф цалциум стоне дисеасе wитхоут треатмент. Wхат цан wе еxпецт?”. Еур Урол. 37: 33.
- ^ Ассимос ДГ, Боyце WХ, Харрисон ЛХ, МцЦуллоугх DL,Кроованд РЛ, Сwеат КР. Тхе роле оф опен стоне сургерy синцееxтрацорпореал схоцк wаве литхотрипсy. Ј Урол 1989; 142(2 Пт 1):263-7.
- ^ Бинбаy M, Тепелер А, Сингх А, Акман Т, Текинаслан Е, Сарилар О; et al. (2011). „Evaluation of pneumatic versus holmium:YAG laserlithotripsy for impacted ureteral stones.”. Int Urol Nephrol. 43 (4): 989—95..
- ^ а б в (језик: енглески) Medical Symptoms Pages, Kidney Stones
- ^ Bartoletti R, Cai T, Mondaini N, Melone F, Travaglini F, Carini M, Rizzo M. Epidemiology and risk factors in urolithiasis. Urol Int. 2007;79 Suppl 1:3-7. Review.
- ^ Tiselius HG. Comprehensive metabolic evaluation of stone formers is cost effective. In Rodgers AL, Hibbert BE, Hess B, Khan SR, Preminger GM eds. Urolithiasis 2000. Proceedings of the 9th International Symposium on Urolithiasis, Cape Town: University of Cape Town, 2000: 349–55
- ^ Pearle, M. S.; Calhoun, E. A.; Curhan, G. C.; Urologic Diseases of America Project (2005). „Urologic diseases in America project: Urolithiasis”. The Journal of Urology. 173 (3): 848—857. PMID 15711292. doi:10.1097/01.ju.0000152082.14384.d7..
- ^ Evan, A. P.; Coe, F. L.; Lingeman, J. E.; Shao, Y.; Sommer, A. J.; Bledsoe, S. B.; Anderson, J. C.; Worcester, E. M. (октобар 2007). „Mechanism of Formation of Human Calcium Oxalate Renal Stones on Randall's Plaque”. The Anatomical Record. 290 (10): 1315—23. PMID 17724713. doi:10.1002/ar.20580..
- ^ Buck CA. Is marine oil and primrose oil the treatment for nephrolithiasis? In Tiselius HG ed. Renal Stones: Aspects on Their Formation, Removal and Prevention. Proceedings of the Sixth European Symposium on Urolithiasis. Edsbruk:Ackademitryck AB, 1996: 49–61
- ^ Baumann JM, Affolter B, Caprez U, Clivaz C, Glück Z, Weber R. „Stabilization of calcium oxalate suspension by urinary macromolecules, probably an efficient protection from stone formation.”. Urol Int. 79 (3): 267—72. 2007..:
- ^ Johnson CM, Wilson DM, O'Fallon WM, Malek RS, Kurland LT. „Renal stone epidemiology: a 25-year study in Rochester, Minnesota.”. Kidney Int. 16: 624—31. 1979..
- ^ (језик: енглески) Kasper Dennis, Fauci Amtohony S. Principi di Medicina Interna, 14va edición, McGraw-Hill, New York - Milano 1998
- ^ McNutt, WF (1893). „Chapter VII: Vesical Calculi (Cysto-lithiasis)”. Diseases of the kidneys and bladder: a text-book for students of medicine. IV: Diseases of the Bladder. Philadelphia: J.B. Lippincott Company. стр. 185—6. Приступљено 4. 6. 2011.
- ^ Lemann Jr, J.; Worcester, E. M.; Gray, R. W. (1991). „Hypercalciuria and stones”. American Journal of Kidney Diseases : The Official Journal of the National Kidney Foundation. 17 (4): 386—391. PMID 2008904. doi:10.1016/s0272-6386(12)80628-7.
- ^ Worcester, E. M.; Coe, F. L. (2008). „Nephrolithiasis”. Primary Care. 35 (2): 369—91, vii. PMC 2518455
 . PMID 18486720. doi:10.1016/j.pop.2008.01.005.
. PMID 18486720. doi:10.1016/j.pop.2008.01.005.
- ^ Tiselius Hg. Aetiological factors in stone formation. Ch 8. In: Davison AM, Cameron JS, Grunfeld J-P, Kerr DN, Ritz E, Winearls cg, eds. Oxford textbook of clinical nephrology. 3rd Edn. Oxford: Oxford University Press. 2005. pp. 1201-1223.
- ^ Tiselius HG (1998). „Etiology and investigation of stone disease”. Curriculum in urology. Eur Urol. 33: 1—7..
- ^ Tiselius, H. G. (2003). „Epidemiology and medical management of stone disease”. BJU International. 91 (8): 758—767. PMID 12709088. doi:10.1046/j.1464-410x.2003.04208.x.
- ^ Tiselius, H. G.; Ackermann, D.; Alken, P.; Buck, C.; Conort, P.; Gallucci, M.; Working Party On Lithiasis, European Association of Urology (2001). „Guidelines on urolithiasis”. European Urology. 40 (4): 362—371. PMID 11713390. doi:10.1159/000049803.
- ^ (језик: енглески) Pearle, MS; Calhoun, EA; Curhan, GC . „Chapter 8: Urolithiasis” (PDF). 2007. Архивирано из оригинала (PDF) 18. 10. 2011. г.. In Litwin, MS; Saigal, CS. Urologic Diseases in America (NIH Publication No. 07–5512). Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, United States Public Health Service, United States Department of Health and Human Services. pp. 283–319.
- ^ Wolf Jr. JS (2011). "Background". Nephrolithiasis. New York: WebMD.
- ^ Антић Р. Интерна пропедевтика, Институт за стручно усавршавање и специјализацију здравствених радника, Београд, 1976.
- ^ а б в Ristić S. M. Klinička propedevtika, Zavod za udžbenike i nastavna sredstva,Beograd, 1990.
- ^ Chandhoke PS (август 2007). „Evaluation of the recurrent stone former”. Urol Clin North Am. 34 (3): 315—22.. Review.
- ^ Diniz DH, Blay SL, Schor N. Quality of life of patients with nephrolithiasis and recurrent painful renal colic. Nephron Clin Pract. 2007;106(3):c91-7.
Literatura
[уреди | уреди извор]- McNutt, WF (1893). „Chapter VII: Vesical Calculi (Cysto-lithiasis)”. Diseases of the kidneys and bladder: a text-book for students of medicine. IV: Diseases of the Bladder. Philadelphia: J.B. Lippincott Company. стр. 185—6. Приступљено 4. 6. 2011.
- Pearle MS, Calhoun EA and Curhan GC (2007). „Chapter 8: Urolithiasis”. Ур.: Litwin, MS; Saigal, CS. Urologic Diseases in America (NIH Publication No. 07–5512) (PDF). Bethesda, Maryland: US Department of Health and Human Services, Public Health Service, National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases. стр. 283—319. Архивирано из оригинала (PDF) 15. 09. 2011. г. Приступљено 4. 6. 2011.
Spoljašnje veze
[уреди | уреди извор]- (језик: енглески) Galerija fotografije kamena u bubregu
- (језик: енглески) Simptomi kamena u bubregu
- (језик: енглески) „Mit da ispijanje piva leči kamen u bubregu.”. Архивирано из оригинала 08. 01. 2012. г.
- (језик: енглески) Konzorcijum za informacije o kamenu u bubregu
- (језик: енглески) „Smernice "Urolitijaza" Evropskog urološkog društvа, 2009 (PDF; 1,14 MB)” (PDF). Архивирано из оригинала (PDF) 09. 03. 2012. г.
- Dijagnostičko terapijski vodič za urolitijazu
 | Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |
