Тровање угљен-моноксидом
| Тровање угљен-моноксидом | |
|---|---|
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | ургентна медицина |
| Patient UK | [https://patient.info/doctor/carbon-monoxide-poisoning-pro carbon-monoxide-poisoning-pro Тровање угљен-моноксидом] |
Тровање угљен-моноксидом је стање у живом организму настало као последица удисања опасних концентрација угљен-моноксида (CO) у кући, на улици, у саобраћају, индустрији и пољопривреди, услед веома раширене употребе угљеничних горива. Због јаке цитотоксичности за жива бића, CO спада у групу хемијских загушљиваца и највећих загађивача ваздуха. Његов токсични ефекат настаје веома брзо чак и при изузетно малим концентрацијама. Тако је излагање концентрацијама угљен-моноксида од 100 и више ppm праћено симптомима и знацима акутног или хроничног тровања, са могућим тешким последицама по људско здравље.[1] Смртна доза CO за људе износи 1.000-2.000 ppm (0,1-0,2%) при удисању гаса у трајању од 30 минута. Код високих концентрација угљен-моноксида у удахнутом ваздуху смрт може настати у времену удисања од 1—2 минута.[2]
Угљен-моноксид је гас који настаје као продукт непотпуног сагоревања угљеника из органских материја, као што су уље, нафта и њени деривати, дрво, природни и произведени гас, експлозиви, угаљ или кокс. У току процеса сагоревања вишак угљеника подстиче стварање (CO), а ако има више кисеоника потпуном оксидацијом угљеника настаје угљен-диоксид (CO2). Угљен-моноксид може бити формиран кад год пламен додирне површину која је хладнија од температуре паљења гасног дела тог пламена. Издувни гасови мотора са унутрашњим сагоревањем један су од највећих загађивача атмосфере овим гасом (са 1-14 вол%) затим, следе издувни гасови који настају у току производње гвожђа као и гасови при сагоревању угља у термоелектранама, и у процесу производње у рафинеријама нафте и хемијској индустрији. У развијенијим земљама света (САД, Јапан, западна Европа) и до 60% угљен-моноксида потиче из мотора са унутрашњим сагоревањем.[3]
Око 50% тровања у свету отпада на тровање угљен-моноксидом. Сваке године у свету умре на стотине људи од последица тровања овим гасом.[тражи се извор] После тровања алкохолом, тровање (CO), је један од најчешћих облика тровања живих организама; због његове честе присутности у човековом окружењу, високе токсичности, слабо изражених органолептичких својстава (без мириса, укуса, боје) и неиритирајућих особина приликом удисања, што отежава благовремено откривање његовог присуства у животној средини. Угљен-моноксид, унет у организам (са удахнутим ваздухом у плућима) изазива у организму општу хипоксију (недостатак кисеоника) јер има јак афинитет за хемоглобин црвених крвних зрнаца. Истискујући кисеоник из рецептора црвених крвних зрнаца, он у њима, стварањем карбонил једињења, формира иреверзибилну везу, која ограничава транспорт и коришћење кисеоника у ткивима.[4]
Акутни ефекти излагања CO зависе од процента засићености хемоглобина CO, која је зависна од дужине излагања, температуре околине, стања здравља и метаболичке активности затроване особе. Акутни симптоми могу да се појаве без даљих и трајних последица и карактеришу се симптомима блажег акутног тровања CO укључују непромишљеност, конфузију, главобољу, вртоглавицу и запаљењске промене. Израженија излагања CO могу да доведу до значајнијег оштећења ћелија централног нервног система (које не могу издржати недостатак кисеоника дуже од 6-8 минута), срца, и смртног исхода. Акутно тровање CO често могу да прате и дугорочне, иреверзибилне, последице (секвеле).
Тровање трудница угљен-моноксидом утиче и на фетус, па се у случају тровања мајке трудноћа може завршити превременим порођајем или побачајем плода. Хронично тровање CO, које настаје након дуготрајног излагања мањим концентрацијама угљен-моноксида може да доведе до депресије, дуготрајних главобоља, опште слабости и малаксалости, конфузије и губитка памћења.[5]
Велике учесталости тровања угљен-моноксидом, као једним од најчешћих типова смртоносног тровања,[6] спречавају се мерама превенције и медицинске заштите, и све више постаје битна ставка у јавном здрављу скоро свих земаља света. Примена мера превенције у индустријској и пољопривредној производњи, кућним условима, саобраћају и другим условима и срединама где је могућа појава увећаних (токсичних) концентрација угљен-моноксида спроводи се; раним откривањем (детекцијом), применом детектора угљен-моноксида, употребом вентилације (проветравања), заштитних средстава, превентивним лекарским прегледима радника изложених могућем ризику тровања CO, итд.[5]
Историја[уреди | уреди извор]


Смртоносни учинак тровања угљен-моноксидом био је познат још из Античке грчке и Римског царства. Та његова особина коришћена је за егзекуције. Древни начин смакнућа био је затварање осуђеника у „собу за купање“ са тињајућим угљем. Оно што егзекуторима тада није било познато био је механизам настанка смрти.[7]
Аристотел (384-322. п. н. е.) је међу првима забележио да из заложеног угља „истичу“ отровна испарења. Гален (129-199 н.е.) спекулисао је о промени у саставу ваздуха који тако измењен наноси штету приликом удисаја.[8]
Два могућа случаја тровања угљен-моноксидом, која нису описана медицинској литератури, а о њима налазимо податке у историјској литератури из 4. века била су;
- Случај познатог византијског императора Јулијана Флавија Клаудија (331-363 н. е.), који је дуже време патио од тровања угљен-моноксидом средњег степена, од кога се брзо и потпуно опоравио.
- Случај његовог наследника, Јовијана (330—364 н.е.), који је подлегао тешком тровању угљен-моноксидом.
Оба случаја узроковало је ложење угља у котловима, које је било уобичајени начин грејања у затвореном простору тога времена.[9]
Угљен-моноксид је први открио француски хемичар Жак де Ласон 1776. загревањем оксида цинка угљем, али је он био у заблуди да се ради о водонику, јер је гас горео плавим пламеном.
Да се угљен-моноксид, састоји од атома угљеника и кисеоника, открио је 1800. шкотски хемичар Вилијам Крукшенк.
Токсична својства угљен-моноксида темељно је истражио на псима, Клод Бернар, око 1846.[10] Клод Бернар је 1857, током својих истраживања констатовао је да се токсични ефекат угљен-моноксида заснива на повратној вези коју он ствара са хемоглобином, претварајући га у карбоксихемоглобин, који има мању способност преноса кисеоника путем крви:[11][11][12][12]
| „ | Бернар је показао интересовање за проучавање тровања, можда и зато што је видео да је велики број болесника лечених на његовом одељењу умрло због удисања угљен-моноксида. Тада је, рефлукс гасова из камина у слабо проветреним просторијама, био сасвим уобичајена појава. Бернар је у бројним експериментима доказао да угљен-моноксид спречава засићење црвених крвних зрнаца кисеоником па самим тим настаје и смањен прилив кисеоника у ткива и ћелије.[13] Бернар је доказао да је угљен-моноксид значајан у физиологији размене гасова и развио је методе за мерење количине кисеоника у крви,[14] како би омогућио да се боље разуме нормална размена гасова у крви и телу. | ” |
Током наредних двадесетак година, Клод Бернар се више пута враћао истраживању својстава угљен-моноксида.
Током истраживања спроведених 1926. постало је јасно, да је хипоксија изазвана тровањем угљен-моноксидом, не само последица поремећаја преноса кисеоника, већ и последица нарушене концентрације гасова у ткивима и ћелијама.[15] Варберг (Warberg) уз помоћ културе квасца доказао је да је апсорпција кисеоника у ћелијама инхибирана током њиховог излагања великим количинама угљен-моноксида.[16]

У Другом светском рату, гасна мешавина која је у себи садржала угљен-моноксид коришћена је за покретање моторних возила, у деловима света где је бензина и дизел горива било ретко. Екстерни (са пар изузетака) угљани или дрвни гасни генератори су били опремљени, и мешавина атмосферског азота, угљен-моноксида и мање количине других гасова продукованих гасификацијом, цевима су провођени у гасни миксер. Гасна мешавина продукована овим процесом, позната је као дрвни гас.
Угљен-моноксид је такође коришћен у мањој мери током холокауста у појединим нацистичким логорима смрти, најзначајније, од стране душегупки у Хелмну и у Акцији Т4, „еутаназија“ програму. Помоћу ових камиона-убица, само у Београду периоду од почетка априла до краја маја 1942. угушено је око 8.000 Јевреја и 500 партизана из логора Сајмиште и Бањица.[17]
Угљен-моноксид изван атмосфере Земље први пут је открио белгијски научник М. Мижеот (M. Migeotte) 1949. у ИЦ спектру Сунца.

До шездесетих година 20. века већина домаћинстава снабдевена гасом у Уједињеном Краљевству, користила је плин за расвету (познат и као градски гас), који је у незапаљеном облику садржао велику количину угљен-моноксида. Тровање угљен-моноксидом намерним удисањем плина за расвету био је уобичајени метод за извршење самоубиства, чинећи скоро половину свих самоубистава у Уједињеном Краљевству крајем 1950-их.[18] Након што је британска влада постепено заменила плин за расвету земним гасом, током 1960-их, стопа самоубистава у Великој Британији је опала за скоро трећину и отад није расла.[18] Коришћење плина за расвету као метод самоубиства је опао, како већину домаћих снабдевача гасом сада чини земни гас, који нема угљен-моноксида.[19][20] До изума каталитичких конвертора, самоубиство се вршило удисањем издувних гасова покренутог мотора аутомобила, нарочито у затвореним просторима, као што је гаража.[21][22] Пре 1975, издувни гасови аутомобила садржали су 4-10% угљен-моноксида, међутим нова возила поседују каталитичке конверторе који елиминишу преко 99% продукованог угљен-моноксида.[23] Ипак, чак и аутомобили са каталитичким конверторима могу да произведу знатне количине угљен-моноксида, ако је мирујући ауто остављен у затвореном простору, као што је затворена гаража.[24]
Како је тровање угљен-моноксидом применом издувних гасова аутомобила постала мање поуздана опција за извршење самоубиства, повећана је примена нових метода тровања угљен-моноксидом, као што је паљење угља,[25] или фосилних горива, или комбинујући мрављу киселину и сумпорну киселину у ограниченом простору.[26][27][28] Овакви инциденти су најчешће били повезани са групним пактом о самоубиству у азијским земљама, као што су Јапан, Тајван и Хонгконг,[29][30][31][32] али такође и у западним земљама,[33][34][35] као што је случај самоубиства бостонског певача Бреда Делпа.[36]
Епидемиологија[уреди | уреди извор]
Инциденца тровања угљен-моноксидом није позната, јер многи случајеви без смртног исхода остају непрепознати па самим тим и неоткривени.[37][38] Према подацима из фабрика у Уједињеном Краљевству од укупног броја случајева тровања и смрти од гасова, једна трећина тровања и више од 50% смртних случајева дешава се услед присуства и дејства угљен-моноксида.[3]
На данашњем степену индустријског развоја продукција угљен-моноксида у свету је веома изражена и многоструко надмашује количине које се стварају у природним процесима. Преко 60% угљен-моноксида у природи, данас је производ људске активности. У урбаним срединама проблем загађења ваздуха угљен-моноксидом поготово долази до изражаја због великог броја моторних возила и индустријске производње која ослобађа велике количине издувних гасова богатих CО. У таквим условима, а према расположивим подацима, тровање угљен-моноксидом представља један од најчешћих узрок повреда и један од водећи узрок смрти изазване случајним и намерним тровањем у Сједињеним Државама и другим земљама света.[39]

У природи од укупне концентрације угљен-моноксида, из антропогених извора потиче само око 2%, а од саобраћајних средстава (према проценама) од 60 до 75%. Услед непотпуног сагоревања у моторима агрегата, аутомобила и других саобраћајних средстава, заостају капљице горива и уља, из којих настају поред других штетних гасова (угљоводоници, оксиди азота, угљен-диоксид) и угљен-моноксид. Оксидацијом угљен-моноксида и угљоводоника са азотом, који се такође налази у издувним гасовима мотора, настају и оксиди азота који још више потенцирају токсично дејство угљен-моноксида.
Просечна концентрација угљен-моноксида у ваздуху изнад ненасељених подручја креће се око 0,1 ппм, док је изнад градова његова вредност знатно већа (и до неколико десетина ппм). На ову појаву велики утицај имају саобраћајна транспортна средства као што су аутомобили, камиони, трактори, авиони, итд) који представљају главне изворе и загађиваче атмосфере угљен-моноксидом.[40][41]
Тровање угљен-моноксидом је значајно чешће у зимским месецима,[42][43][44][45] због повећане употребе гасних пећи, гасних или керозинских грејалица, кухињски шпорета и других грејних тела која користе угљеничне материје. Такође током зимских месеци, ако се користе неисправна грејна тела и/или она раде при неадекватној вентилацији ложишта и просторије, она могу продуковати значајан ниво угљен-моноксида.[42][46]
Тровање угљен-моноксидом је према истраживањима такође повећано и током прекида у снабдевању електричном струјом, када се као замена користе генератори на бензин и други топлотни уређаји, као што су пећи и камини и друга неадекватна и импровизована грејна тела са угљеничним једињењима. Само између 1996. и 2006, 334 људи умрло је од тровања угљен-моноксидом из издувних гасова генератора струје, који су коришћени после великих киша и других елементарних непогода, јер су генератори били смештени у затвореним просторијама као што су гараже, подруми, или надстрешнице, уместо на отвореном простору далеко од кућа и њихових врата, прозора и вентилационих отвора за довод свежег ваздуха.[47]

У многим индустријализованим земљама, угљен-моноксид је узрок више од 50% фаталних тровања.[6] Процењено је да више од 40.000 људи годишње затражи медицинску помоћ због тровања угљен-моноксидом у Сједињеним Државама, а око 200 људи умре сваке године од тровања угљен-моноксидом, као последица употребе разних уређаја са отвореним пламеном, у домаћинствима, за спремање хране и грејање.[48][49] Центар за контролу и превенцију болести (CDC) (енгл. Centers for Disease Control and Prevention) у САД извештава да: „Сваке године, више од 500 Американаца умре због ненамерног тровања угљен-моноксидом, и више од 2.000 изврши самоубиство намерно се трујући“. За десетогодишњи период, од 1979. до 1988, забележено је 56.133 смрти од тровања угљен-моноксидом у Сједињеним Државама, од чега су 25.889 била самоубилачка, док су 30.244 ненамерна (задесна).[50]
У извештаји са Новог Зеланда показано је да је 206 људи умрло од тровања угљен-моноксидом у 2001. и 2002. години. У целини гледано, тровање угљен-моноксидом је било узрок 43,9% смрти као последица тровања у тој земљи.[51]
У Јужној Кореји, 1.950 људи је било отровано угљен-моноксидом, са 254 смртна исхода од 2001. до 2003. године.[52]
Извештај из Јерусалима, показао је да је 3,53 на 100.000 особа било отровано годишње, од 2001. до 2006.[53]
У Хубеју, у Кини, пријављено је 218 смртних случајева тровања у периоду од више од 10 година, од којих је 16,5% било узроковано удисањем угљен-моноксида.[54]
Етиологија[уреди | уреди извор]
Угљен-моноксид је продукт сагоревања органских материја (угљеничних једињења) у условима смањене концентрације кисеоника, што спречава потпуну оксидацију у угљен-диоксид (CO2). Угљен-моноксид може бити формиран кад год пламен додирне површину која је хладнија од температуре паљења гасног дела тог пламена.[3] Угљен-моноксид је веома отрован гас, његове мешавине са ваздухом су запаљиве, а у одређеним случајевима експлозивне. Ипак, опасност од пожара или експлозије се ретко дешава.[3]
По пореклу, тровања угљен-моноксидом су најчешће ненамерна (задесна), затим самоубилачка, док су убилачка јако ретка.

Угљен-моноксид се ствара у условима недовољног сагоревања, када је присуство кисеоника или ваздуха у том процесу недовољно. То може настати у затвореним и недовољно проветраваним просторима, у току примене неисправних пећи, у току рада мотора са унутрашњим сагоревањем (у гаражама, тунелима, рудницима итд), у мангалима и каминима, или на отвореном простору, на градским депонијама или око запаљене шљаке. Угљен-моноксид се ствара и у току експлозија, у пожарима на отвореном и затвореном простору, или редукцијом већ створеног угљен-диоксида, када је преко већ распаљеног угља стављен нови слој хладног угља, па у том моменту угљен-диоксид (CO2) при пролазу кроз угаљ бива редукован према овој формули: Извори угљен-моноксида представљају и дим од цигарета, кућни пожари, електрични генератори, апарати који раде на пропан као што су преносне пећи, и алати на бензински погон попут машина за дување лишћа, косилице за траву, прскалица за чишћење под високим притиском, тестера за сечење бетона, алата за чишћење са роторима и апарати за заваривање итд.[55][56][57][58][59][60]

Пушење цигарета је значајан извор угљен-моноксида, чија количина се у дуванском диму креће од 5% до 9%.[61][62] „Sidestream“ дим, који се емитују при сагоревању врха цигарете, садржи два и по пута више угљен-моноксида од „mainstream“ дима или дима који удише пушач.[63] Пушења у ноћним клубовима и кафанама у условима неадекватне вентилације може да произведе опасне нивое угљен-моноксида, из „Sidestream“ дима којем су изложени непушачи (тзв. „пасивни пушачи“) који на тај начин апсорбују значајну количину угљен-моноксида.[64]
Тровање такође може да настане приликом коришћења боца са компримованим ваздухом за дисање испод воде у току тзв. роњења са боцом или скуб дајвинга, када се због неисправних ваздушних компресора за пуњење боца за роњење у гасној смеши може јавити већа концентрација угљен-моноксида од дозвољене.[65]
Вожња у камионетима и теретном простору других возила намењених за транспорт терета може довести до тровања код деце и реконвалесцената, јер издувни гасови ОТО мотора садржи више од 7% CO.[3][66]
Заглављени аутомобили којима је одвод гасова блокиран због снега доводе до тровања особа у ауту. Излагање угљен-моноксиду од генератора и погонских мотора на сплавовима, посебно кућицама на сплавовима, фатално је.[67][68] Други извор угљен-моноксида јесте излагање органском раствору дихлорметана, из неких средстава за скидање фарбе.[69] Тело прерађује дихлорметан у угљен-моноксид у организму.[38][70][71]
У неким пећинама и другим полузатвореним просторима може бити развијен угљен-моноксид, услед распадања органских материја и других фосилних остатака.[72]

Излагање високим концентрацијама угљен-моноксида обично настаје у индустрији, пољопривреди, саобраћају или кућним условима када се опрема користи у зградама или делимично затвореним просторима.[73] Угљен-моноксид представља озбиљну опасност у многим процесима у хемијској индустрији (нпр. у органским синтезама као што су Фишер-Тропш-ов и оксо процес) индустрији гвожђа и челика (нпр. у Монд-овом никл повратном процесу), индустрији аутомобила, посуђа, као и у рударству.[3] Зато повећаном ризику од тровања угљен-моноксидом, могу бити изложене особе следећих занимања, током дужег боравка у условима штетних концентрација CO у радној средини за време обављања радног процеса;
- Запослени који раде у котларницама, пиварама, магацинима и складиштима угљеничних једињења, рафинеријама нафте, фабрикама целулозе и папира.
- Запослени који опслужују високе пећи или раде у производњи челика и коксарама.
- Запослени који се баве једним од следећих занимања: заваривачи, механичари у гаражама, ватрогасци, произвођачи кафе, органских хемикалија, металних оксида, ћумура, креча у пољским кречанама.
- Оператори на дизел-моторима, агрегатима, виљушкарима, бродским моторима, наплатним рампама или у тунелима.
- Лучки радници на терминалима, царински инспектори, полицајци, и таксисти.
Концентрација појединих извора угљен-моноксида:[74][75][76][77]
| Концентрација | Извор |
|---|---|
| Природна концентрација угљен-моноксида у атмосфери (према MOPITT-у) | |
| Уобичајен ниво угљен-моноксида у кућама | |
| Уобичајен ниво угљен-моноксида код мање-више добро подешене пећи у кућама | |
| Ниво угљен-моноксида у гасовима од аутомобила у централном делу Мексико ситија | |
| Ниво угљен-моноксида у гасовима насталим ложењем дрва у кући | |
| Ниво угљен-моноксида у гасовима из нерасхлађеног прегрејаног аутомобила без каталитичких конвертора. |
Патофизиологија[уреди | уреди извор]
Тачан механизам на који ефекти угљен-моноксида утичу на системе у организму је комплексан, и још увек недовољно схваћен.[37] Познати механизми укључују везивање за хемоглобин, миоглобин, цитохром Це оксидазу, а познато је и да угљен-моноксид изазива липидну пероксидацију мозга.[78][79][80]
Хемоглобин[уреди | уреди извор]

Хемоглобин (Hb) има значајну улогу у процесу дисања живих бића. Током процеса дисања кисеоник улази у плућа, где у плућним капиларима молекулски кисеоник дифундује у крв и везује се за јон гвожђа, за шести координациони положај комплексираног феро-јона и са њим гради оксихемоглобин у еритроцитима који га путем крви преносе до свих делова тела. Зато је хемоглобин главна супстанца за пренос кисеоника, али и угљен-диоксида који дифундује из крви у ваздух у плућним алвеолама. Феро-јон може да веже, не само, молекулски кисеоник већ и молекуле угљен-моноксида.
Хемоглобин је тетрамер, са својих четири везних места за кисеоник, феро-јона, који могу да вежу, не само, молекулски кисеоник већ и молекуле угљен-моноксида. Везивање угљен-моноксида на једном од ова четири места повећава афинитет кисеоника на преостала три, што узрокује да молекул хемоглобина задржи кисеоник који би иначе требало да буде испоручен до ткива.[81] Он у себи садржи гвожђе повезано у хем групе. Гвожђе је у +2 оксидационом стању, и даљим процесом може бити оксидовану до +3. Захваљујући овој реакцији свака хем група (у протеину хемоглобина их има 4) може да веже за себе по један молекул кисеоника:[15] Хемоглобин за који је везан кисеоник садржи гвожђе (Fe) у +3 стању и назива се оксихемоглобин. Оксихемоглобин је изразито црвене боје и путем крви креће се по телу, до других ћелија и ткива којима предаје кисеоник уз помоћ још неколико протеина, сличних хемоглобину (са хем групом), који преносе кисеоник унутар саме ћелије.[15]

Угљен-моноксид има већи коефицијент дифузије него кисеоник и једини ензим у људском организму који ствара угљен-моноксид је хем-оксигеназа, која се налази у ћелијским и међућелијским просторима под хем групом.[15]
У нормалним условима, концентрација угљен-моноксида у крвној плазми је приближно 0 mmHg, јер CO има већи дифузиони коефицијент, и тело се лако ослобађа сваког створеног молекула угљен-моноксида.[82] Када CO није процесом дисања елиминисан из организма, он се везује за хемоглобин, који је главно једињење за пренос кисеоника, на исто место у молекулу хемоглобина на коме се везује кисеоник. Тако настаје једињење познато као карбоксихемоглобин, које према традиционалном веровању, повећава токсичност угљен-моноксида јер са растом нивоа карбоксихемоглобина, смањује капацитет крви за пренос кисеоника, и на тај начин спречава транспорт и испорука кисеоника ћелијама и ткивима у телу.[15] Афинитет везивања угљен-моноксида за хемоглобина је око 230 пута већи[15] од афинитета хемоглобина за кисеоника, тако да се угљен-моноксид (CO) везује за хемоглобин (Hb) лакше и брже него кисеоник (O2).[79][83][84]
Хемоглобин поприма светло црвену боју након реакције приказане у формули у току које је он претворен у карбоксихемоглобин. Зато кожа лешева отрованих CO, као и рекламно месо коме је био додат угљен-моноксид, добијају неприродно црвену нијансу.

Ова појава је описана тако што угљен-моноксид помера криву дисоцијације кисеоника улево.[79] Та кривуља је готово идентична са кривуљом засићења хемоглобина кисеоником осим што су притисци CO, 230 пута мањи него притисци кисеоника у тој кривуљи. Зато ће притисак од свега 0,05 kPa CO у алвеолама, који је 230 пута мањи од притиска кисеоника, омогућити CO да равноправно конкурише кисеонику, и зато ће се половина хемоглобина у крви везати са CO, а не са кисеоником. Зато ће притисак CO од 0,1 kPa (или концентрација CO од око 0,1% у ваздуху) бити смртоносна.[15]
Како се сав кисеоник задржава у хемоглобину, он се не допреме у адекватним количинама до ткива. То у ткивима изазива појаву хипоксије која има за последицу поремећај у функционисању органа, система и ћелија.[73] У већини ткива у организму, као реакција на хипоксију јавља се вазодилатација- ширење крвних судова. Ширење крвних судова, као реакција на хипоксију, омогућава ткивима прилив веће количине крви што би донекле требало да компензује хипоксију, али због неспособности хемоглобина да пренесе кисеоник, код тровања угљен-моноксидом, изостају позитивни ефекти вазодилатације. Насупрот томе, плућна циркулација одговора на хипоксију вазоконстрикцијом-сужењем промера крвних судова плућа, што још више погоршава симптоме тровања угљен-моноксидом.[85] Проценат хемоглобина повезан са угљен-моноксидом у карбоксихемоглобин[86]
| Проценат | Симптоми и последице |
|---|---|
| Може проћи без симптома | |
| Почетне појаве акутног тровања (главобоља, вртоглавица, мучнина, повраћање) | |
| Поремећај свести | |
| Смрт |
Смрт код великих концентрација карбоксихемоглобина наступа као последица насилног хемијског, или унутрашњег угушења-хипоксије, а другим делом као последица директног токсичног дејства на централни нервни систем.
Миоглобин[уреди | уреди извор]
Угљен-моноксид се везује и за хемопротеин миоглобин, који је присутан у мишићним ћелијама срца и оксидативним влакнима скелетних мишића. Као и хемоглобин, и миоглобин везује кисеоник (О2) у оба смера и на тај начин олакшава транспорт О2 од црвених крвних зрнаца до митохондрија мишића за време појачане метаболичке активности, или може послужити као резервоар О2 за време хипоксије или аноксије.[87]
Угљен-моноксид има висок афинитет, према миоглобину који је за око 60 пута већи него према кисеонику.[73] Прогресивна конверзија унутарћелијског миоглобина у CO миоглобин (MbCO) смањује потрошњу кисеоника за трећину. Оксимиоглобин се смањује линеарно са повећањем молске фракције MbCO.[88]
Везивање угљен-моноксида за миоглобин може да смањи могућност искоришћења кисеоник,[79] што изазива смањење срчаног учинка и хипотензију (пад крвног притиска), а у даљем току тровања и могућу исхемију мозга.
Описани су и случајеви одложених повратних симптома (рецидива), услед поновног повећања нивоа карбоксихемоглобина, због накнадног отпуштања угљен-моноксида из миоглобина, који се потом везује за хемоглобин.[6]
Цитохром оксидаза[уреди | уреди извор]
Овај механизам изазива ефекте на митохондријском респираторном ензимном ланцу, који је одговоран за ефикасну искоришћеност кисеоника у ткивима. Угљен-моноксид се везује за цитохром оксидазу са мањим афинитетом него за кисеоник, тако да је могуће да значајна интрацелуларна хипоксија претходи везивању.[89] Ово везивање посредује са аеробним метаболизмом и ефикасном синтезом аденозин трифосфата. Ћелијски одговор је пребацивање у анаеробни метаболизам, што изазива аноксију, млечну ацидозу и, коначну ћелијску смрт.[90] Стопа дисоцијације између угљен-моноксида и цитохром оксидазе је спора, што изазива релативно пролонгиран опоравак оксидативног метаболизма.[37]
Утицај на централни нервни систем[уреди | уреди извор]

Најосетљивије ткиво на хипоксију је мождано. Тако при потпуном прекиду дотицања кисеоника у мозак, знаке поремећаја функција великих хемисфера срећемо након 2,5 до 3 минута, у нижим структурама мозга, након 10 до 15 минута, а у ганглијама симпатичког нервног система након 60 минута. При томе делови ЦНС који су у ексцитабилној фази брже страдају од оних који су у фази инхибиције. Знак патолошких промена које прате тровање угљен-моноксидом су билатерална некроза беле масе, глобуса палидуса, малог мозга и церебралног кортекса.[73][91][92] Ово су потврдиле неуроимиџинг студије које су откриле да су жаришне зоне периваскуларних промена изазваних примарним дејством CO повреде ћелија ЦНС, и да жаришна патологија у мозгу може бити резултат секундарне хеморагичне некрозе изазване хипоксијом.[93]
Зато можемо констатовати да су неуролошке последице у току тровања CO цереброваскуларне природе, изазване ткивном хипоксијом, због недовољног транспорта кисеоника кроз мождану циркулацију, што има за последицу постисхемијску аноксичну енцефалопатију, која настаје као последица поремећаја енергије и јонске пумпе (деполаризација), појаве ацидозе и ослобађања глутамата који делују ексцитаторно на неуроне. Постисхемична енцефалопатија изазива; периферну неуропатију, акутну психозу, кортикално слепило, и смањење меморије (памћења).
Иако се већина неуролошких оштећења јавља унутар првих 6 часова од излагања токсичним концентрацијама CO, одложени неуролошки симптоми и знаци могу се јавити и до 40 дана после експозиције. Манифестације одложених неуролошких секвела укључују дезоријентацију, брадикинезију и поремећаје хода, афазију, апраксију, инконтиненцију, ригидност мишића.[94] Ови поремећаји су обично повезани са оштећењем церебралне беле масе и базалне ганглије.[95][96]
Механизам за који се сматра да значајно утиче на појаву одложених ефеката укључује формиране ћелије крви и хемијске медијаторе, који изазивају липидну пероксидацију (пропадање незасићених масних киселина). Угљен-моноксид изазива да ендотелне ћелије и тромбоцити отпуштају азот-моноксид, и стварају слободне радикале кисеоника, као што је пероксинитрит.[37] На мозгу, то изазива даљу дисфункцију митохондрија, повећану пропустљивост капилара, леукоцитну секвестрацију и апоптозу.[95] Ови ефекти доводе до липидне пероксидације, која накнадно доводи до демијелинизације беле масе у централном нервном систему, и позната је као Гринкерова мијелинопатија. Она може да доведе до едема и некрозе у мозгу.[80] Оваква оштећења мозга обично се јављају током периода опоравка.
Трудноћа[уреди | уреди извор]
Угљен-моноксид код трудних жена може да изазове тешка оштећења на фетусу. Тровање изазива хипоксију феталног ткива, тако што смањује прилив материнског кисеоника у фетус. Такође, угљен-моноксид продире кроз плаценту и реагује са хемоглобином фетуса и тако директније изазива хипоксију феталног ткива. Поред тога, хемоглобин код фетуса поседује 10 до 15% већи афинитет према угљен-моноксиду него хемоглобин у одраслих, што изазива озбиљније тровање фетуса него одраслих људи.[6] Елиминација угљен-моноксида је спорија код фетуса, што доводи до акумулације штетних материја.[97] Знатан је ниво морбидитета и морталитета фетуса код акутног тровања угљен-моноксидом; тако да, без обзира на блаже тровање мајке или у току њеног опоравка, тешка фетална тровања или смрт и даље могу да настану.[98]
Клиничка слика[уреди | уреди извор]
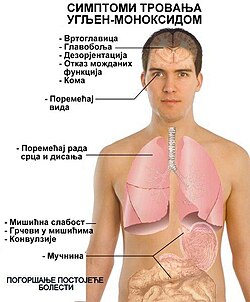
Угљен-моноксид је гас отрован за све аеробе организаме, јер истискује кисеоник из еритроцита у којима се сједињује са хемоглобином стварајући карбоксихемоглобин, што има за последицу хипоксију или недостатак кисеоника у ткивима и ћелијама [99] Зато клиничком сликом тровања угљен-моноксида заправо доминирају знаци хипоксије.
Симптоми тровања, који се индивидуално појављују, зависе од количине карбоксихемоглобина у крви. Мада и удисање и релативно малих количина овог гаса може да доведе до хипоксије у можданом ткиву, са последичним оштећења централног нервног система, па и мождане смрти, због његовог израженог токсичног дејства и на јако малим притисцима (од само 0,1 kPa) у удахнутом ваздуху. Удахнути угљен-моноксид се на почетку рапидно апсорбује и сједињује са хемоглобином, брзина овог процеса експоненцијално опада како се приближава равнотежно стање. При вишим концентрацијама полувреме акумулације је краће него при нижим концентрацијама.
Клиничка слика тровања угљен-моноксидом код различитих особа и популација пре свега зависи од унете дозе гаса и нивоа индивидуалне толеранције на угљен-моноксид.[100] Према истраживањима просечно излагање концентрацијама од 100 ppm или више може бити опасно по људско здравље.[1] На степен толеранције према угљен-моноксиду утиче више фактора, укључујући физичку активност, стопу вентилације, претходно постојање церебралних или кардиоваскуларних поремећаја, срчаног учинка, малокрвности, српасте анемије и других хематолошких обољења, као и хипобаричног притиска и базалног метаболизма.[101][102][103] Крв особа које пуше цигарете може да садржи 2 до 10% карбоксихемоглобина, док је тај проценат код непушача око 1%, што пушаче чини осетљивијим на тровање угљен-моноксидом.[3]
Варијације у индивидуалној осетљивости су велике. После излагања умереним или ниским концентрацијама, комплетан опоравак следи после 16-24 часа. Концентрација угљен-моноксида у крви при нормалној активности опада на половину своје вредности после 4 часа. Код пушача ово време износи 8 часова или дуже.[3]
У Сједињеним Државама, OSHA (енгл. Occupational Safety and Health Administration) ограничава дугорочно излагање на радном месту на мање од 50 ppm, мерено на 8 сати;[42][104] поред тога запослени би требало да се склоне са сваког затвореног простора у случају да је горња граница (“плафон”) од 100 ppm достигнута.[105] Излагање угљен-моноксиду може да доведе до знатно краћег животног века, због оштећења срца.
Дејства угљен-моноксида у односу на његову концентрацију у простору[106][107]
| Концентрација | Симптоми и знаци |
|---|---|
| 35 ppm (0,0035%) | Главобоља и вртоглавица у току шест сати сталног излагања |
| 100 ppm (0,01%) | Блажа главобоља у току два до три сата |
| 200 ppm (0,02%) | Блажа главобоља у току два до три сата; смањена моћ расуђивања |
| 400 ppm (0,04%) | Главобоља у пределу чела у току једног до два сата |
| 800 ppm (0,08%) | Вртоглавица, мучнина и конвулзије у току 45 min; губитак сензибилитета у току 2 сата |
| 1600 ppm (0,16%) | Главобоља, тахикардија, вртоглавица и мучнина у току 20 min. Смрт наступа за мање од 2 сата. |
| 3200 ppm (0,32%) | Главобоља, вртоглавица и мучнина у току 5-10 min; смрт у току 30 min |
| 6400 ppm (0,64%) | Главобоља и вртоглавица у току 1-2 min. Конвулзије, респираторни застој и смрт за мање од 20 min. |
| 12800 ppm (1,28%) | Губитак свести након 2-3 удисаја. Смрт наступа за мање од три минута. |
Стварање карбоксихемоглобина је повратна реакција и еритроцити по изгледу нису оштећене у току овог процеса. Када се излагање дејству угљен-моноксида прекине, кисеоник потисне угљен-моноксид у крви и оксихемоглобин се поново формира.
Акутно тровање[уреди | уреди извор]
Главне манифестације тровања по системима органа зависе од засићености кисеоником, стања централног нервног система и срца.[42] Почетни симптоми акутног тровања угљен-моноксидом су главобоља, мучнина, малаксалост и замор.[37] Лекари ове опште симптоме често помешају са вирусом типа инфлуенце или другим обољењима, као што је тровање храном или гастроентеритис.[73] Главобоља је најчешћи симптом акутног тровања угљен-моноксидом; често је описивана као тупа, у пределу чела и континуирана.[108] Повећано излагање изазива бројне срчане неправилности, као што су убрзани откуцаји срца, низак крвни притисак и срчана аритмија;[109][110] симптоми на централном нервном систему су делиријум, халуцинације, вртоглавица, нестабилан ход, збуњеност, епи-напади, депресија централног нервног система, несвест, респираторни застој, па и смрт.[78][111] Не тако чести симптоми акутног тровања угљен-моноксидом су миокардијална исхемија, атријална фибрилација, запаљење плућа, едем плућа, повишен ниво шећера у крви, млечна ацидоза, мишићна некроза, акутна бубрежна инсуфицијенција, кожна лезија, као и проблеми са видом и слухом.[112][113][114][115]
Једна од највећих опасности које прате акутно тровање угљен-моноксидом јесу накнадне тешке неуролошке манифестације које могу да настану. Проблеми могу да обухватају тешкоће са вишим интелектуалним функцијама, краткорочни губитак памћења, деменцију, амнезију, психозе, иритабилност, чудан ход, поремећаје говора, синдроме сличне Паркинсоновој болести, кортикално слепило и депресивно расположење.[73] Депресија може да наступи и код оних особа који претходно нису имали епизоде депресије.[116] Ове одложене неуролошке манифестације могу да настану код 50% отрованих људи, након 2 до 40 дана.[73] Није лако предвидети код кога ће се развити накнадне манифестације; ипак, старија доб, губитак свести приликом тровања и претходне неуролошке абнормалности могу повећати могућност за развој одложених симптома.[117]
Један типичан знак тровања угљен-моноксидом је чешће нађен код мртвих, него код живих — људи су описивани розе образа и здрави. Ипак, како је њихов „вишња-црвени“ изглед уобичајен једино код умрлих, и није уобичајен код живих људи, он се не сматра за користан дијагностички знак у клиничкој медицини. У патолошком (обдукционом) прегледу — аутопсији, црвенкасти изглед код тровања угљен-моноксидом је значајан зато што небалсамоване умрле особе су у нормалним условима плавкасте и бледе, док особе настрадале од тровања угљен-моноксидом могу једноставно да изгледају налик живима, по боји.[79][118][119]
Хронично тровање[уреди | уреди извор]
Хронично излагање релативно малим количинама угљен-моноксида може да изазове упорне главобоље, непромишљеност, депресију, збуњеност, губитак памћења, мучнину и повраћање.[55] Данас се још увек не зна може ли хронично излагање мањим количинама CO да изазове трајна неуролошка оштећења.[73] По престанку излагања симптоми се обично повлаче сами од себе, осим у случају да је постојала епизода озбиљног акутног тровања.[120] Ипак, забележен је један случај трајног губитка памћења и способности учења након трогодишњег излагања релативно ниским концентрацијама угљен-моноксида, преко неисправне пећи.[121] Код неких људи хронично излагање може погоршати симптоме на кардиоваскуларном систему.[55] Хронично излагање угљен-моноксиду може да повећа ризик за развој атеросклерозе.[122][123] Дуготрајно излагање угљен-моноксиду представља највећи ризик за особе са коронарном болешћу срца и жене које су трудне.[124]
Дијагноза[уреди | уреди извор]
Како је угљен-моноксид гас без мириса, боје, укуса који не надражује слузокожу дисајних путева, затрована особа га теже открива, а лекари отежано дијагностикују клиничку слику тровања.[99] Зато се дијагноза тровања угљен-моноксидом поставља на основу; пажљиво узете анамнезе праћене усмереним физикалним прегледом, гасних и других анализа и процене неуролошких хематолошких и срчаних испада и фактора ризика.
Уз добру анамнезу и одговарајуће дијагностичка тестове, правилно спроведен дијагностички поступак омогућава постављање прецизне дијагнозе у преко 90% случајева. Нешто већи проблем у дијагностици тровања угљен-моноксидом могу представљати хронична тровања, јер су често код њих симптоми удружени са симптомима других хроничних болести изазваних дуготрајном хипоксијом, друге етиологије.
Анамнеза[уреди | уреди извор]
Како се многи симптоми тровања угљен-моноксидом такође јављају и код других видова тровања или инфекција (као што је нпр. грип), правилно узета анамнеза од затрованог или особа из његовог окружења често је од изузетног значаја за рано постављање дијагнозе.[38][125] Свако потенцијално излагање угљен-моноксиду, као што је излагање стамбеном пожару, рад у фабрици, рудницима, гаражама итд, наведено у историји болести може указати на тровање CO, што треба да усмери даља испитивања дијагностичара у том правцу.
Код реверзибилних тровања угљен-моноксидом, најчешћи симптоми које затровани наводе у анамнези су главобоља (у 37% случајева), затим вртоглавица (18%) и мучнина (17%).[126]
Губитак свести у току акутног тровања је важан податак из анамнезе јер је показатељ тежине оштећења здравља, и трајних оштећења ткива, најчешће мозга, али и срца. Реперфузионе повреде које су праћене очигледним опоравком (након губитка свести) могу да доведу до оштећења мозга које се обично манифестују когнитивним дисфункцијама (које могу бити и фаталне, и које се у 60-75% случајева решавају у року од једне године.[127][128][129]
Код хроничне изложености тровања угљен-моноксидом поред горе наведених симптома, болесници се у анамнези жале на губитак зуба, појаву неуропсихијатријских симптома, или наводе погоршање когнитивних способности.
Физикални преглед[уреди | уреди извор]
Физикални преглед иако има ограничене могућности, може код присуства повреда или опекотина да укаже лекару на могућност да је пацијент био изложен пожару и токсичном дејству угљен-моноксида.
Од витални знакова код затрованог могу бити присутни; убрзан рад срца (тахикардија), повишен или снижен крвни притисак (хипертензија или хипотензија), повишена телесна температура (хипертермија), убрзано дисање, промена боје коже (бледило или црвенило, које у терминалној фази тровања може прећи у боју вишње).
Очним прегледом на очном дну могу се утврдити, препуњеност вена (први знак), крварења у мрежњачи, и оток папиле са хемианопсијом.
Физикални прегледом плућа најчешће је уредан али код тежих облика може указати на несрчани едем плућа.
Од неуролошки знакова могу бити присутни; хиперрефлексија, апраксија, агнозија, тикови, поремећај слуха и вестибуларне дисфункције, слепило и психоза. Остали неуролошки знаци су; тупост, поремећај хода, поремећај покрета, спазам мишића и коматозно стање.
Од психијатријских знакова код тровања угљен-моноксидом могу бити присутни; губитак памћења (антероградна или ретроградна амнезија), емоционална лабилност, поремећај расуђивања, смањене когнитивне способности.
Код хроничног излагања угљен-моноксиду или код тешких акутних интоксикација угљен-моноксидом, код појединих пацијената присутне су дуготрајне психичке последица, док се код неких болесника могу јавити одложени неуролошки симптоми након тешке интоксикације са комом.
Контролним физикалним прегледом код две трећине пацијената на крају лечења, констатује се нормализација свих физикалних знакова.
Дијагностички тестови[уреди | уреди извор]
Гасне анализе[уреди | уреди извор]
Без гасних анализа, методе која се користи за процену ефикасности респираторних, али и функција других органских система од виталне важности за правилно функционисање организма, не може се поставити дијагноза тровања токсичним гасовима. Мерењем парцијалних притисака кисеоника, угљен-диоксида, угљен-моноксида, киселости крви (pH), концентрација бикарбоната, и других вредности, могућа је објективна процена алвеоларне (плућне) вентилације, функција других органских система, и потврди дијагнозе тровања CO.
Парцијални притисци кисеоника и угљен-моноксида у артеријској крви могу се мерити директном методом, која одређује вредности у узорку крви, или индиректном методом, која анализу врши преко коже.
Директна метода

Узорак крви за ову методу узима се из неке доступне артерије (брахијалне или радијалне) стерилним шприцем у који је убачен раствор хепарина (који спречава згрушавање крви) или из периферних делова тела (јагодице прста или ресице ушне шкољке) капиларном цевчицом напуњеном хепарином, са места убода, нпр. оксиметром CO који се користи за одређивање нивоа угљен-моноксида у серуму.[130][131]
Овим мерењем може да се изврши и утврђивање односа између концентрације карбоксихемоглобина у поређењу са концентрацијом хемоглобина у крви.[73]
Такође како је доста људи наставило да осећа значајне симптоме тровања CO, дуго после враћања концентрације угљен-моноксида у крви у нормалу, накнадно појављивање људи са физиолошким концентрацијама угљен-моноксида у серуму нема пресудну улогу у дијагностиковању тровања.[132]
Индиректна метода

Мерење парцијалних притиска гасова индиректном методом врши се преко електрода постављених на кожу болесника, тзв пулсним оксиметром CO и О2 којим се процењује ниво кисеоника и карбоксихемоглобина, неинвазивним контактом са прстом.[133] Ови уређаји функционишу тако што пропуштају различите таласне дужине светлости у врх прста, и мере ниво упијања светлости различитих врста хемоглобина у капиларима.[134] Увођењем у употребу апарата за транскутано мерење парцијалног притиска кисеоника и угљен-моноксида, знатно је олакшан рад и повећан комфор болесника.
Међутим ова метода има своје недостатке, па се углавном користи за континуирано праћење и евидентирање парцијалних притисака гасова у току терапије.
Недостаци ове методе су;
- Ограничена могућност мерења. То се дешава зато што угљен-моноксид бива погрешно представљен као оксихемоглобин.[135][136]
- Недовољна тачност резултата. Како се угљен-моноксид и природним путем производи у телу као биопродукт пребацивања протопорфирина у билирубин, могу се добити лажно позитивни резултати. Иако овако настао угљен-моноксид реагује са хемоглобином и ствара карбоксихемоглобин, те вредности нису у токсичним границама.[73] Такође треба имати у виду при тумачењу резултата мерења да однос карбоксихемоглобина према хемоглобинским молекулима код просечне особе може бити до 5%, док пушачи цигарета који пуше 2 паковања на дан могу имати ове нивое и до 9%.[137]
Праћење нивоа угљен-моноксида на ваздух пружа одрживу алтернативу пулсном оксиметру CO. Показало се да је концентрација карбоксихемоглобина у блиској корелацији са концентрацијом угљен-моноксида у издисају.[138][139]
Лабораторијске анализе[уреди | уреди извор]
Комплетна крвна слика (ККС) у тровању угљен-моноксидом, од значаја је за одређивање концентрације хемоглобина у крви. При томе при процени вредности хемоглобина, треба имати у виду, да анемија додатно смањује укупни ниво хемоглобина али и садржај кисеоника у артеријској крви.
Комплетне метаболичке анализе омогућавају клиничару да израчуна ниво анјона код пацијената са ацидозом и процени ниво бубрежних функција, код умерених до тешких случајева тровања који могу бити компликовани рабдомиолизом.
Анализом мокраће и серумске креатинин киназе (ЦК) треба да се процени степен оштећења мишића и искључи евентуална рабдомиолиза.
Поред основних лабораторијских тестова, у дијагностици се користи и одређивање срчаних ензима, тзв трансаминаза. Мерења треба обавити код пацијената изложених значајнијим дозама угљен-моноксида као и код пацијента са болом у грудима и факторима ризика за инфаркт миокарда. При чему треба имати у виду да је учесталост исхемијског срчаног удара после тровања угљен-моноксидом висока, чак и код младих и здравих пацијената.
Основне параметре коагулације крви треба одредити код отрованих пацијената са ризиком за системски инфламаторни синдром (СИРС), синдромом вишеструке органске дисфункције (МОДС) и дисеминовану интраваскуларну коагулацију (ДИК).
Одређивање нивоа етанола (алкохола) у мокраћи може бити од значаја за искључивање других узрока поремећеног понашања код затрованог угљен-моноксидом.
Сликовни (имиџинг) тестови[уреди | уреди извор]
Радиолошки тестови
Пацијенти са знацима хипоксије или дисајним потешкоћама, обавезно треба да прођу кроз радиографију грудног коша, како би се искључили други могући узроци респираторног оштећења. Промене на сликовном приказу, као што су „стакласто“ замагљење, перихиларна измаглица, перибронхијална инфилтрација и унутар-алвеоларни оток, може указати на погоршање клиничке слике и лошу прогнозу тровања.
Компјутеризована томографија (ЦТ) главе може открити хипоатенуацију на глобус палидуму и у белој маси мозга, у периоду од једног часа од тровања угљен-моноксидом. Позитивни ЦТ налаз такође може указати и на могући развој неуролошких компликација.
Магнетна резонанца (МР) је осетљивија метода у односу на ЦТ, али има ограничене могућности у хитним стањима. Такође на основу ЦТ и МРИ често се не могу донети конкретни закључци јер промене нису специфичне за тровање угљен-моноксидом.
Позитрон емисиона томографија (ПЕТ) и (СПЕЦТ) иако су најосетљивији тестови за утврђивање исхемијске повреде мозга, њихови резултати су неспецифични, а испитивање је још теже изврши у хитним случајевима него МРИ.
Електрокардиграфија

Електрокардиографија (ЕКГ) треба да се примени код свих болесника са приметним знацима тровања угљен-моноксидом или код особа које су изложене факторима ризика за акутни инфаркт миокарда.[140] Поремећај срчаног ритма као што је синусна тахикардија најчешћи је поремећај на електрокардиограму. Како аритмија може настати и код секундарне хипоксије, исхемије или срчаног удара ово треба имати у диференцијалној дијагнози. Чак и у одсуству абнормалних ЕКГ налаза, знаци срчаног инфаркта могу се јавити, не само код одраслих особа већ и код деце затроване угљен-моноксидом.[141] Акутни инфаркт миокарда може се развити и након излагања ниском нивоу угљен-моноксида код пацијената са кардиоваскуларним болестима. Инфаркт миокарда је чест код пацијената са умереним или озбиљним тровањем угљен-моноксидом.
Детектовање у биолошким опсервацијама[уреди | уреди извор]
Ниво угљен-моноксида може бити измерен у крви помоћу спектофотометрских метода или хроматографских техника да би се потврдила дијагноза тровања код особе или да би се помогло у форензичарској истрази, у случају излагања са смртним исходом. Ниво засићености карбоксихемоглобина у крви може да варира у рангу од 8-10% код жестоких пушача или особа које су енормно изложене издувним гасовима од аутомобила. Особе са акутним симптомима тровања имају, најчешће, ниво засићености од 10-30%, док се код особа које су подлегле тровању може постхумно измерити ниво од 30-90%.[142][143]
Диференцијална дијагноза[уреди | уреди извор]

У диференцијалној дијагнози тровање угљен-моноксидом треба имати у виду следећа стања и болести:[111][144]
- синдром акутне респираторне слабости,
- висинска болест, синдром хроничног умора
- млечна ацидоза, дијабетесна кетоацидоза,
- запаљење меких можданица, енцефалитис, мигрена, главобоља у педијатрији
- метхемоглобинемија,
- предозирање опиоидима, алкохолом или другим наркотицима.
- депресија и главобоља изазвана нервном напетошћу, самоубиство
- гастроентеритис
- хипотиреоза и микседем, кома
- оштећење унутрашњег ува праћено губитком равнотеже
- хипогликемија у педијатрији.[111]
Рани симптоми и знаци, тровања ниским концентрацијама CO, немају своју специфичну клиничку слику и често бивају у дијагностици замењени другим поремећајима или стањима као што су нпр запаљењским процесима код виралних инфекција, депресијом, синдромом хроничног умора, болом у грудима код ангине пекторис, мигреном, или главобољама васкуларног или другог порекла.[145]
Терапија[уреди | уреди извор]
Полазни третман за тровање угљен-моноксидом представља моментално склањање особе од излагања без угрожавања других људи. Особама без свести је можда потребна кардиопулмоналну реанимацију на месту.[79] Снабдевање кисеоником преко кисеоничке маске смањује полувек угљен-моноксида са 320 минута на 80 минута при нормалном ваздуху.[78] Кисеоник убрзава дисоцијацију угљен-моноксида из карбоксихемоглобина, тако да га враћа у хемоглобин.[100][146] Због потенцијалних тешких штетних утицаја на фетус, труднице су третиране кисеоником дуже него жене које нису трудне.[147]
Хипербарична оксигенотерапија[уреди | уреди извор]
| Време | Проценат О2 Притисак (бар) |
|---|---|
| 5 сати и 20 минута | 21% О2, 1 бар (нормобарични) |
| 1 сат и 20 минута | 100% О2, 1 бар (нормобарични) |
| 23 минута | 100% О2, 3 бар-а (хипербарични) |
Методе хипербаричне медицине се такође користи у лечењу тровања угљен-моноксидом, како би се убрзала дисоцијација CO у карбоксихемоглобину[100] и цитохром оксидазе[149] и увећао транспорт и ослобађања кисеоника у ткивима. Хипербарична оксигенотерапија, са троструким вредношћу атмосферског притиска кисеоника (до 3 бара), редукује полувек угљен-моноксида на 23 минута (~80/3 минута), у поређењу са 80 при атмосферском притиску.[100] Ова терапија такође може да повећа, и до 2.000 пута, транспорт кисеоника до ћелија и ткива његовим растварањем у плазми, чиме се делимично заобилази примарни транспорт кисеоника преко хемоглобина.[146]
По неким ауторима контроверзно је питање да ли хипербарична оксигенотерапија уопште нуди додатне бенефите у односу на класични начин удисања нормобаричног кисеоника, у смислу веће стопе преживљавања и бољих дугорочних резултата.[150][151][152][153][154] Организована насумична контролне проба, са шест испитаника, у којој су поређене две опције терапије (нормобарична и хипербарична);[155][156][157][158][159][160] код четири испитаника хипербарична оксигенотерапија показала је резултате, а код два није.[150] Неке од ових студија су критиковане због очигледних пропуста у њиховој имплементацији на малом узорку испитаника.[161][162][163]
Иако се из прегледа целокупне литературе о лечењу тровања угљен-моноксидом закључује да је улога хипербаричне оксигенотерапије недовољно проучена, доступни подаци нити потврђују нити оспоравају њену значајну медицинску корист. Зато су бројни аутори предложили велику, добро осмишљену, екстерно ревидирану, мултицентричну студију како би се упоредила терапија нормобаричним и хипербаричним кисеоником.[150]
Међутим постоји општа сагласност свих истраживача да је продужена хипербарична оксигенотерапија метода избора у трудноћи. То се објашњава чињеницом да карбоксихемоглобин фетуса има виши клиренс и спорије реагује на нормобарични кисеоник од оног у мајке.[164]
Критеријуми за лечење тровања СО применом ХБОТ[уреди | уреди извор]
У хипербаричној медицини примењују се следећи критеријуми за одређивање потенцијалних пацијента за ХБОТ након тровања СО:[165]
- дужина трајања несвесног стања од момента тровања;
- присуство објективних неуролошки дефицита или поремећај менталног статуса;
- исхемијске промене на ЕКГ или бол у грудима код пацијената непосредно након тровања СО,
- труднице са HbCO > 15% (фетални хемоглобин везује СО више (чвршће) од мајчиног хемоглобина);
- понављање симптома тровања у року од три недеље од примарног третмана;
- болесника са HbCO > 25-30%;
- присуство симптома у наизглед мање озбиљним тровањима који се не повлаче после четири сата након удисања 100% О2 преко кисеоничке маска у току прве помоћи.[166][167][168]
За примену (ХБОТ) можда су главни разлози подмукли ефекат СО тровања и развој касних неуропсихијатријских оштећења у периоду од 2-28 дана после тровања и дуготрајно лечење.
Применом ове методе на притиску од 3 бара, у атмосфери 100% кисеоника, елиминација СО из организма постиже се за 23 минуте, а удисањем 100% кисеоника на атмосферском притиску за нешто више од 80 мин.
Ови подаци говоре да је (ХБОТ) метода избора за лечење тровања угљен-моноксидом. Зато се сви болесници који су били изложени тровању СО, а у крви имају концентрацију карбоксихемоглобина већу од 25%, без обзира да ли испољавају симптоме тровања СО или не, морају се лечити (ХБОТ) у барокоморама.[169]
Не постоје поуздани знаци на основу којих се може предвидети код којих ће се болесника развити неурокогнитивне секвеле. Успех лечење тровања СО и многих пропратних патолошких процеса који се дешавају, вероватно зависи од времена почетка лечења. Ако се болесници не лече благовремено, може се десити да хипербарични кисеоник буде неефикасан.[170][171]
Како кисеоник растворен у крвној плазми (као нестишљивој течности), може доспети и до физички најудаљенијег подручја, у којима је сметњама (болешћу) ограничен проток црвеним крвним зрнцима (као корпускуларним елементима промера 7,8 μm х 2,4 μm ), он може да омогући оксигенацију тих подручја, чак и са оштећеним преносом кисеоника хемоглобином, као што је то случај код тровања угљен-моноксидом.

Утицај акутне повреде мозга угљен-моноксидом, и одложени неуролошки дефицити изазвани пратећом хипоксијом због церебралних вазоспазама (CVS) су главне детерминанте исхода (последица) субарахноидалне хеморагије (SAH). У пракси све више је заступљена примена хипербаричног кисеоника (ХБО) у лечењу пацијената са (SAH), иако докази и основни механизми оправданости примене ХБО нису систематски проучени. Зато се у бројним студијама, новијег датума, све више проучава улога ХБО у церебралним вазаспазмима и њени молекуларни механизми, укључени у заштиту мозга од субарахноидалном хеморагије (SAH)-индуковане тровањем и повредама (хипоксија). Као главна хипотеза наводи се могући утицај ХБОТ на слабљење васкуларних спазама и отклањање хипоксијом нарушене исхране можданих структура кисеоником. Сходно томе, истраживања учинка ХБОТ на SAH-ом индуковану хипоксију и друге механизме изазване неуроваскуларном повредом мозга, дала су почетне позитивне резултата (види слику десно), који говоре у прилог оправданости примене ХБОТ у акутној и одложеној фази субаранхнидалне хеморагије (SAH-а). Међутим, потребна су нова истраживања како би се разумели основни механизме и успоставио оптимални режим лечења SAH-a и других оштећења цереброваскуларног система (CVS) применом ХБОТ.[172][173][174]
Друго[уреди | уреди извор]

Даљи третман за друге компликације као што су епи-напади, хипотензија, срчане неправилности, едем плућа и ацидоза може бити потребан. Повећана мишићна активност и епи-напади требало би да буду третирани дантроленом или диазепамом; диазепам би требало једино да се примени уз одговарајућу респираторну подршку.[79] Хипотензија захтева лечење интравенским флуидима; вазопресори могу бити потребни за лечење миокардијалне депресије.[175] Срчане аритмије су третиране стандардним протоколима за напредну подршку срчаног живота.[73] Ако је озбиљна, метаболичка ацидоза је третирана натријум хидрогенкарбонатом. Лечење бикарбоном содом је контроверзно, како ацидоза може да повећа расположивост ткивног кисеоника.[176] Лечење ацидозе може и једино да садржи оксигенотерапију.[73][111] Накнадни развој неуропсихијатријских погоршања представља један од најозбиљнијих компликација тровања угљен-моноксидом. Оштећење мозга је потврђено помоћу МРТ и CT скенова.[37][177][178] Обимно праћење и супортивна терапија су обично потребне код одложеног неуролошког оштећења.[78] Исходе које прати тровање је често тешко предвидети,[179] посебно код људи који имају симптоме срчаног застоја, коме, метаболичке ацидозе, или имају висок ниво карбоксихемоглобина.[111] Једна студија је известила да ће приближно 30% људи са тешким тровањем угљен-моноксидом завршити са леталним исходом.[38] Пријављено је да електроконвулзивна терапија (ЕКТ) може да повећа могућност настанка накнадних неуропсихијатријских последица након тровања угљен-моноксидом (CO).[180][181][182]
Превенција[уреди | уреди извор]

Најзначајније превентивне мере за спречавање тровања угљен-моноксидом којих се треба придржавати у свакодневном животу су:
- Избегавање употребе пећи или рерне на гас за загревање стана/куће.
- Роштиљ на ћумур, или гас, фењер или преносиви кампинг шпорет не користити у стану/кући, шатору или камп приколици.
- Моторно возило, генератор, апарат за прање под притиском или било који други мотор који користи угљенично гориво, не сме у упаљеном стању да буде испод отвореног прозора, испред отворених врата или отвора за вентилацију кроз које издувни гасови могу да уђу у затворену просторију.
- Избегавати, дуже време, држање упаљеног моторног возила у затвореним или делимично затвореним просторијама, као што су гараже, радионице, трајекти, надстрешнице и слично.
- Генератор, апарат за прање под притиском или било које друге моторе који користе гориво не користити упаљене у подруму, гаражи или другим затвореним просторима, чак и ако су врата и прозори отворени, ако у просторији нису уграђени отвори за вентилацију.
- Отвори за вентилацију и димоводи не смеју бити блокирани отпацима и другим предметима и материјалима, нарочито ако дува јак ветар, јер летећи отпад може да блокира вентилационе канале.
- Код сваке сумње да је вртоглавица, главобољу или слабост, изазвана угљен-моноксидом одмах треба изаћи на свеж ваздух и без одлагања, у случају перзистирања симптома, затражите помоћ или лекарски савет.
Детектовање угљен-моноксида[уреди | уреди извор]

Превенција остаје витална ставка јавног здравља, која захтева јавну едукацију за безбедно руковање апаратима, грејачима, каминима и моторима са унутрашњим сагоревањем, као и повећаним истицањем на инсталацији детектора угљен-моноксида.[184] Гасне организације често саветују да се гасни апарати сервисирају барем једном годишње.[185] У зградама, детектори угљен-моноксида су често инсталирани око грејача и друге опреме. Ако је детектован релативно висок ниво угљен-моноксида, уређај укључује аларм, дајући људима шансу да се евакуишу и вентилирају објекат.[186] За разлику од димних детектора, детектори угљен-моноксида не морају да буду смештени на нивоу плафона.[187] Комисија за сигурност потрошачких производа САД тврди да су „детектори угљен-моноксида важни за сигурност дома подједнако као и детектори дима“ и саветује да свака кућа има барем по један детектор угљен-моноксида, а пожељно и по један на сваком спрату грађевине.[188] Ови уређаји, који релативно нису скупи,[186] и широко су доступни, напајају се на батерије или имају AC напајање, са подршком батерије или без ње.[189] Такође је препоручљиво да се код рониоца детектује контаминација угљен-моноксидом у удишућем ваздуху пре зарањања како су ефекти угљен-моноксида на организам повећани под притиском. Угљен-моноксид је без укуса и мириса, тако да се не може детектовати мирисом.[190] Власници компресора треба да осигурају да је њихова мешавина без CO, коришћењем фиксних контролних уређаја који раде у складу са компресором. Рониоци би требало да користе специјализоване ручне анализаторе CO, посебно осмишљене за тестирање цилиндарских апарата за загњуривање пре роњења.

Коришћење детектора угљен-моноксида је стандардизовано у многим регионима. У САД, NFPA 720-2009,[191] смернице о детекторима угљен-моноксида објављене од стране Националног удружења за заштиту од пожара, ауторизује постављање детектора/аларма угљен-моноксида на сваком спрату зграде, укључујући и подрум, затим ван простора за спавање. У новим домовима, детектори са AC напајањем морају да имају подршку батерије и да буду међусобно повезани како би осигурали рано упозорење станарима свих спратова.[191] NFPA 720-2009 је први национални стандард за угљен-моноксид који адресира уређаје у нестамбеним зградама. Ове смернице, које се данас односе на школе, здравствене центре, болничке куће и друге нестамбене објекте, укључују три главне тачке:
- Секундарно снабдевање енергијом (подршка батерије) мора да напаја све апарате за детектовање угљен-моноксида за најмање 12 сати,
- Детектори морају да буду на плафону у истој соби где су стално инсталирани апарати за сагоревање горива, и
- Детектори морају бити смештени на сваком спрату погодном за становање и на сваком делу зграде где су смештени грејање, вентилација и климатизација.
Препоручене смернице СЗО[уреди | уреди извор]

Препоручене вредности које следе (заокружене вредности у ppm) и периоди временски пондерисаних просечних излагања одређени су тако да ниво карбоксихемоглобина од 2,5% није прекорачен, чак ни ако нормалан субјекат учествује у благим или умереним вежбама:
- 100 mg/m³ (87 ppm) за 15 минута
- 60 mg/m³ (52 ppm) за 30 минута
- 30 mg/m³ (26 ppm) за 1 сат
- 10 mg/m³ (9 ppm) за 8 сати
Заштита од CO у радној средини[уреди | уреди извор]
Потенцијална изложеност угљен-моноксиду у индустријским условима је велика. Ризик у професионалним условима постоји код возача виљушкара, ливаца, минера, механичара, радника у гаражама, ватрогасаца и других професија. Зато је на ризичним радним местима где се у радној средини очекује концентрација CO већа од горње границе сигурности (>100 ppm), обавезна примена заштитне опреме; респиратора, кисеоничких маски и уређаја за проветравање.
Токсични учинак хроничног излагања угљен-моноксиду у радној средини може бити потенциран дуванским димом код пушача цигарета и особа које болују од срчаних и респираторних болести.[192]
Пушење је такође један од честих узрока хроничног тровања угљен-моноксидом. Људи који пуше 20 цигарета дневно у крви имају око 4-7% хемоглобина везаног за угљен-моноксид.[193] Пасивни пушачи (непушачи који бораве у простору са пушачима) изложени су просечној концентрацији угљен-моноксида од око 1,7 mg/m³ ваздуха.[194] Зато је посебном уредбом у многим земљама света забрањено пушење у свим радним просторијама, јавним објектима, превозним средствима итд.
Извори[уреди | уреди извор]
- ^ а б Prockop LD, Chichkova RI (2007). „Carbon monoxide intoxication: an updated review”. Journal of the Neurological Sciences. 262: 122—130. PMID 17720201. doi:10.1016/j.jns.2007.06.037.
- ^ Smith JS, Brandon S. (1970). „Acute carbon monoxide poisoning – 3 years experience in a defined population”. Postgrad Med J. 46: 65—70. doi:10.1136/pgmj.46.532.65.
- ^ а б в г д ђ е ж Lindgren G.O. Ugljen-monoksid U Enciklopedija zaštite na radu, medicine i higijene rada, Institut za zaštitu na radu Niš, Tom 2. стр. 1499.
- ^ Omaye ST. (2002). „Metabolic modulation of carbon monoxide toxicity”. Toxicology. 180 (2): 139—150. doi:10.1016/S0300-483X(02)00387-6.
- ^ а б Група аутора. Угљен-моноксид У:Енциклопедија заштите на раду и медицине рада Том 2. Институт за Документацију заштите на раду Ниш pp. 1498—1501
- ^ а б в г Omaye, ST (2002). „Metabolic modulation of carbon monoxide toxicity”. Toxicology. 180 (2): 139—50. PMID 12324190. doi:10.1016/S0300-483X(02)00387-6.
- ^ Ganong WF. Review of Medical Physiology. Norwalk Ct: Appleton & Lange, 1995.
- ^ Penney 2010, стр. 5.
- ^ Lascaratos, J. G.; Marketos, S. G. (1998). „The carbon monoxide poisoning of two Byzantine emperors”. Journal of Toxicology. Clinical Toxicology. 36 (1–2): 103—107. ISSN 0731-3810. PMID 9541054. doi:10.3109/15563659809162596.
- ^ Waring, Rosemary H.; Glyn B. Steventon; Steve C. Mitchell (2007). Molecules of death. Imperial College Press. стр. 38. ISBN 978-1-86094-814-5.
- ^ а б Bernard C. Le Cons Sur les Effets des Substances Toxiques et Médicamenteuses. Paris: Bailliere, 1857.
- ^ а б Robert Clarke, Claude Bernard et la médecine expérimentale, Paris, Éditions Seghers, 1961
- ^ Analyse physiologique des propriétés des systèmes musculaire et nerveux au moyen du curare. - C. R. hebd. Acad. Sci., t. 43, (1856). стр. 825–829. Aussi publié dans les ‘Leçons sur les substances toxiques...’, Paris, (1857). стр. 463.
- ^ Sur la quantité d'oxygène que contient le sang veineux des organes glandulaires à l'état de fonction et à l'état de repos, et sur l'emploi de l'oxyde de carbone pour déterminer les proportions d'oxygène du sang. - C. R. hebd. Acad. Sci. t. 47, (1858). стр. 393–400.
- ^ а б в г д ђ е Arthur C. Guyton Medicinska fiziologija, Medicinska knjiga-Beograd-Zagreb 1990
- ^ Walker E, Hay A. Carbon monoxide poisoning is still an under recognised problem. BMJ 1999;319: 1082-3
- ^ Kitchen, Martin (2006). A history of modern Germany, 1800-2000. Wiley-Blackwell. стр. 323. ISBN 978-1-4051-0041-0.
- ^ а б Anderson, Scott (6. 7. 2008). „The Urge to End It All”. New York Times. Приступљено 10. 5. 2009.
- ^ Wirth I, Strauch H (2007). „Suicides in East Berlin from 1980 to 1989”. Archiv für Kriminologie. 219 (3–4): 73—88. PMID 17539588.
- ^ Thomsen AH, Gregersen M (2007). „Carbon monoxide deaths caused by town gas in Denmark 1995-99”. Ugeskrift for laeger. 169 (21): 2020—2024. PMID 17553384.
- ^ Skopek MA, Perkins R (1998). „Deliberate exposure to motor vehicle exhaust gas: the psychosocial profile of attempted suicide”. The Australian and New Zealand Journal of Psychiatry. 32 (6): 830—838. PMID 10084348. S2CID 20361208. doi:10.3109/00048679809073873.
- ^ Oström M, Thorson J, Eriksson A (1996). „Carbon monoxide suicide from car exhausts”. Social Science & Medicine. 42 (3): 447—451. PMID 8658238. doi:10.1016/0277-9536(95)00104-2.
- ^ Vossberg, B.; Skolnick, J. (1999). „The role of catalytic converters in automobile carbon monoxide poisoning: A case report”. Chest. 115 (2): 580—581. PMID 10027464. doi:10.1378/chest.115.2.580.
- ^ Hampson, NB (1999). „Intentional carbon monoxide poisoning”. Chest. 116 (2): 586—587. PMID 10453903. doi:10.1378/chest.116.2.586.
- ^ Oehme, C (16). Penning, R. „Intentional Carbon monoxide poisoning by burning charcoal”. MMW Fortschr Med. . 153 (24): 48—9. Недостаје или је празан параметар
|title=(помоћ). - ^ Yang CC, Ger J, Li CF (2008). „Formic acid: a rare but deadly source of carbon monoxide poisoning”. Clinical Toxicology. 46 (4): 287—9. PMID 18363119. S2CID 9219588. doi:10.1080/15563650701378746.
- ^ Chung WS, Leung CM (2001). „Carbon monoxide poisoning as a new method of suicide in Hong Kong” (Цео текст слободан). Psychiatric Services (Washington, D.C.). 52 (6): 836—837. PMID 11376237. S2CID 39479818. doi:10.1176/appi.ps.52.6.836.
- ^ Prahlow JA, Doyle BW (2005). „A suicide using a homemade carbon monoxide "death machine".” (Цео текст слободан). Am J Forensic Med Pathol. 26 (2): 80—177. PMID 15894855.
- ^ Naito, A (2007). „Internet suicide in Japan: implications for child and adolescent mental health”. Clinical Child Psychology and Psychiatry. 12 (4): 583—597. PMID 18095539. S2CID 25368113. doi:10.1177/1359104507080990.
- ^ Leung CM, Chung WS, So EP (2002). „Burning charcoal: an indigenous method of committing suicide in Hong Kong”. The Journal of Clinical Psychiatry. 63 (5): 447—450. PMID 12019670. doi:10.4088/JCP.v63n0512.
- ^ Lee DT, Chan KP, Yip PS (2005). „Charcoal burning is also popular for suicide pacts made on the internet”. BMJ. 330 (7491): 602. PMC 554074
 . PMID 15761009. doi:10.1136/bmj.330.7491.602-b.
. PMID 15761009. doi:10.1136/bmj.330.7491.602-b.
- ^ Pan YJ, Liao SC, Lee MB (2009). „Suicide by charcoal burning in Taiwan, 1995-2006”. Journal of Affective Disorders. 120 (1–3): 254—7. PMID 19410296. doi:10.1016/j.jad.2009.04.003.
- ^ Brooks-Lim EW, Sadler DW (2009). „Suicide by burning barbecue charcoal: three case reports”. Medicine, Science, and the Law. 49 (4): 301—6. PMID 20025107. S2CID 36317119. doi:10.1258/rsmmsl.49.4.301.
- ^ Patel, F (2008). „Carbon copy deaths: carbon monoxide gas chamber”. Journal of Forensic and Legal Medicine. 15 (6): 398—401. PMID 18586213. doi:10.1016/j.jflm.2008.01.004.
- ^ Hunt IM, While D, Windfuhr K, Swinson N, Shaw J, Appleby L, Kapur N (2009). „Suicide pacts in the mentally ill: a national clinical survey”. Psychiatry Research. 167 (1–2): 131—8. PMID 19342106. S2CID 33742036. doi:10.1016/j.psychres.2008.05.004.
- ^ „Police Report On Delp's Death Reveals His Final Message”. WMUR. 14. 3. 2007. Приступљено 30. 4. 2007.
- ^ а б в г д ђ Hardy KR, Thom SR (1994). „Pathophysiology and treatment of carbon monoxide poisoning”. Journal of Toxicology. Clinical Toxicology. 32 (6): 613—629. PMID 7966524. doi:10.3109/15563659409017973.
- ^ а б в г Varon J, Marik PE, Fromm RE Jr, Gueler A (1999). „Carbon monoxide poisoning: a review for clinicians”. The Journal of Emergency Medicine. 17 (1): 87—93. PMID 9950394. doi:10.1016/S0736-4679(98)00128-0.
- ^ Thom, SR (2002). „Hyperbaric-oxygen therapy for acute carbon monoxide poisoning”. The New England Journal of Medicine. 347 (14): 1105—1106. PMID 12362013. doi:10.1056/NEJMe020103.
- ^ Preventing Carbon Monoxide Poisoning After an Emergency (2006) Centre for Disease Control & Prevention, Department of Health & Human Services.
- ^ Public Health Fact Sheet – Safe Use of Generators in Blackouts (2005) Queensland Health, Queensland Government.
- ^ а б в г Kao LW, Nañagas KA (март 2006). “Toxicity associated with carbon monoxide”. Clinics in Laboratory Medicine. Kao, Louise W.; Nañagas, Kristine A. (2006). „Toxicity Associated with Carbon Monoxide”. Clinics in Laboratory Medicine. 26 (1): 99—125. PMID 16567227. doi:10.1016/j.cll.2006.01.005.
- ^ Ernst A, Zibrak JD (1998). „Carbon monoxide poisoning”. The New England Journal of Medicine. 339 (22): 1603—8. PMID 9828249. doi:10.1056/NEJM199811263392206.
- ^ Centers for Disease Control and Prevention (CDC) (1996). „Deaths from motor-vehicle-related unintentional carbon monoxide poisoning—Colorado, 1996, New Mexico, 1980-1995, and United States, 1979-1992”. MMWR. Morbidity and Mortality Weekly Report. 45 (47): 1029—32. PMID 8965803.
- ^ Partrick M, Fiesseler F, Shih R, Riggs R, Hung O (2009). „Monthly variations in the diagnosis of carbon monoxide exposures in the emergency department”. Undersea & Hyperbaric Medicine: Journal of the Undersea and Hyperbaric Medical Society, Inc. 36 (3): 161—7. PMID 19860138.
- ^ Heckerling, PS (1987). „Occult carbon monoxide poisoning: a cause of winter headache”. The American Journal of Emergency Medicine. 5 (3): 201—4. PMID 3580051. doi:10.1016/0735-6757(87)90320-2.
- ^ Klein, Kelly (2007). Herzogg, Perri; Smolinkski, Susan; White, Suzanne. „Demand for poison control center services "surged" during the 2003 blackout.”. Clinical Toxicology. 45 (3): 248—254.
- ^ „Treating acidemia in carbon monoxide poisoning may be dangerous.”. Приступљено 15. 11. 2009. Архивирано на сајту Wayback Machine (3. јул 2011)(језик: енглески)
- ^ Hampson, NB (1998). „Emergency department visits for carbon monoxide poisoning in the Pacific Northwest”. The Journal of Emergency Medicine. 16 (5): 695—698. PMID 9752939. doi:10.1016/S0736-4679(98)00080-8.
- ^ „Carbon Monoxide poisoning fact sheet” (pdf). Centers for Disease Control and Prevention. јул 2006. Приступљено 15. 11. 2009.(језик: енглески)
- ^ McDowell R, Fowles J, Phillips D (2005). „Deaths from poisoning in New Zealand: 2001-2002”. The New Zealand Medical Journal. 118 (1225): U1725. PMID 16286939. Архивирано из оригинала (Цео текст слободан) 14. 7. 2011. г. Приступљено 6. 7. 2012.
- ^ Song KJ, Shin SD, Cone DC (2009). „Socioeconomic status and severity-based incidence of poisoning: a nationwide cohort study”. Clinical toxicology (Philadelphia, Pa.). 47 (8): 818—826. PMID 19640232. doi:10.1080/15563650903158870.
- ^ Salameh S, Amitai Y, Antopolsky M, Rott D, Stalnicowicz R (2009). „Carbon monoxide poisoning in Jerusalem: epidemiology and risk factors”. Clinical Toxicology (Philadelphia, Pa.). 47 (2): 137—41. PMID 18720104. doi:10.1080/15563650801986711.
- ^ Liu Q, Zhou L, Zheng N, Zhuo L, Liu Y, Liu L (2009). „Poisoning deaths in China: type and prevalence detected at the Tongji Forensic Medical Center in Hubei”. Forensic Science International. 193 (1-3): 88—94. PMID 19854011. doi:10.1016/j.forsciint.2009.09.013.
- ^ а б в Fawcett TA, Moon RE, Fracica PJ, Mebane GY, Theil DR, Piantadosi CA (1992). „Warehouse workers' headache. Carbon monoxide poisoning from propane-fueled forklifts”. Journal of Occupational Medicine. 34 (1): 12—15. PMID 1552375.
- ^ Marc B, Bouchez-Buvry A, Wepierre JL, Boniol L, Vaquero P, Garnier M (2001). „Carbon-monoxide poisoning in young drug addicts due to indoor use of a gasoline-powered generator”. Journal of Clinical Forensic Medicine. 8 (2): 54—56. PMID 16083675. doi:10.1054/jcfm.2001.0474.
- ^ Johnson C, Moran J, Paine S, Anderson H, Breysse P (1975). „Abatement of toxic levels of carbon monoxide in Seattle ice-skating rinks”. American Journal of Public Health. 65 (10): 1087—1090. PMC 1776025
 . PMID 1163706. doi:10.2105/AJPH.65.10.1087.
. PMID 1163706. doi:10.2105/AJPH.65.10.1087.
- ^ „NIOSH Carbon Monoxide Hazards from Small Gasoline Powered Engines”. United States National Institute for Occupational Safety and Health. Недостаје или је празан параметар
|url=(помоћ); - ^ Fife CE, Smith LA, Maus EA, McCarthy JJ, Koehler MZ, Hawkins T, Hampson NB (2009). „Dying to play video games: carbon monoxide poisoning from electrical generators used after hurricane Ike”. Pediatrics. 123 (6): e1035—8. PMID 19482736. doi:10.1542/peds.2008-3273.
- ^ Song KJ, Shin SD, Cone DC. „Socioeconomic status and severity-based incidence of poisoning: a nationwide cohort study”. Clinical Toxicology. 47 (8): 818—826. 2009. Недостаје или је празан параметар
|title=(помоћ). - ^ Stewart RD, Baretta ED, Plate LR et al: Carboxyhemoglobinlevels in American blood donors.. JAMA. 229: 1187—1195. 1974. Недостаје или је празан параметар
|title=(помоћ) - ^ Russell MAH: Blood carboxyhemoglobin changes duringtobacco smoking. Postgrad Med J. 49: 684—687. 1973. Недостаје или је празан параметар
|title=(помоћ) - ^ Collishaw NE, Kirkbridge J, Wigle DT: Tobacco smoke in the workplace: an occupational health hazard. Can Med Assoc J. 131: 1199—1204. 1984. Недостаје или је празан параметар
|title=(помоћ) - ^ Chappell SB, Parker RJ: Smoking and carbon monoxide levels in enclosed public places in New Brunswick. Can J Public Health. 68: 159—161. 1977. Недостаје или је празан параметар
|title=(помоћ) - ^ Austin CC, Ecobichon DJ, Dussault G, Tirado C (1997). „Carbon monoxide and water vapor contamination of compressed breathing air for firefighters and divers”. Journal of Toxicology and Environmental Health. 52 (5): 403—423. PMID 9388533. doi:10.1080/00984109708984073.
- ^ Hampson NB, Norkool DM (1992). „Carbon monoxide poisoning in children riding in the back of pickup trucks”. JAMA. 267 (4): 538—540. PMID 1370334. doi:10.1001/jama.267.4.538.
- ^ Centers for Disease Control and Prevention (CDC) (2000). „Houseboat-associated carbon monoxide poisonings on Lake Powell”. MMWR: Morbidity and Mortality Weekly Report. 49 (49): 1105—1108. PMID 11917924.
- ^ „NIOSH Carbon Monoxide Dangers in Boating”. United States National Institute for Occupational Safety and Health. Недостаје или је празан параметар
|url=(помоћ); - ^ van Veen, MP (2002). Fortezza F, Spaans E, Mensinga TT. „Non-professional paint stripping, model prediction and experimental validation of indoor dichloromethane levels”. Indoor Air. 12 (2): 92—7.
- ^ Kubic VL, Anders MW (1975). „Metabolism of dihalomethanes to carbon monoxide. II. In vitro studies”. Drug metabolism and disposition. 3 (2): 104—112. PMID 236156.
- ^ Dueñas A, Felipe S, Ruiz-Mambrilla M, Martín-Escudero JC, García-Calvo C (2000). „CO poisoning caused by inhalation of CH3Cl contained in personal defense spray”. The American Journal of Emergency Medicine. 18 (1): 120—121. PMID 10674554. doi:10.1016/S0735-6757(00)90070-6.
- ^ Dart 2004, стр. 1169.
- ^ а б в г д ђ е ж з и ј к Nelson, LH (2002). „Carbon Monoxide”. Goldfrank's toxicologic emergencies (7. изд.). McGraw-Hill. стр. 1689—1704. ISBN 978-0-07-136001-2. Пронађени су сувишни параметри:
|author=и|last=(помоћ) - ^ Committee on Medical and Biological Effects of Environmental Pollutants (1977). Carbon Monoxide. National Academy of Sciences. стр. 29. ISBN 978-0-309-02631-4.
- ^ Green, W. „An Introduction to Indoor Air Quality: Carbon Monoxide (CO)”. United States Environmental Protection Agency. Приступљено 16. 12. 2008.
- ^ Singer, стр. 90.
- ^ Gosink, T (1983). „What Do Carbon Monoxide Levels Mean?”. Alaska Science Forum. Geophysical Institute, University of Alaska Fairbanks. Архивирано из оригинала 25. 12. 2008. г. Приступљено 16. 12. 2008.
- ^ а б в г Weaver, LK (2009). „Clinical practice. Carbon monoxide poisoning”. The New England Journal of Medicine. 360 (12): 1217—1225. PMID 19297574. doi:10.1056/NEJMcp0808891.
- ^ а б в г д ђ е Bateman, DN (2003). „Carbon Monoxide”. Medicine. 31 (10): 233. doi:10.1383/medc.31.10.41.27810.
- ^ а б Townsend CL; Maynard RL (октобар 2002). „Effects on health of prolonged exposure to low concentrations of carbon monoxide”. Occupational and Environmental Medicine. 59 (10): 708—711. PMC 1740215
 . PMID 12356933. doi:10.1136/oem.59.10.708.
. PMID 12356933. doi:10.1136/oem.59.10.708.
- ^ Gorman D, Drewry A, Huang YL, Sames C (2003). „The clinical toxicology of carbon monoxide”. Toxicology. 187 (1): 25—38. PMID 12679050. doi:10.1016/S0300-483X(03)00005-2.
- ^ Dunn, Robert B. (2011). „7-3”. USMLE Step 1 Lecture Notes: Physiology. Kudrath, W., Passo S.S., Wilson, L.B.. стр. 167—168.
- ^ Townsend CL, Maynard RL (2002). „Effects on health of prolonged exposure to low concentrations of carbon monoxide”. Occupational and Environmental Medicine. 59 (10): 708—711. PMC 1740215
 . PMID 12356933. doi:10.1136/oem.59.10.708.
. PMID 12356933. doi:10.1136/oem.59.10.708.
- ^ Haldane, J (1895). „The action of carbonic oxide on man” (PDF). The Journal of Physiology. 18 (5-6): 430—462. PMC 1514663
 . PMID 16992272.
. PMID 16992272.
- ^ William P., Ph.D.; Fife; Jolie, Ph.D. (2004). Textbook of hyperbaric medicine. Seattle: Hogrefe & Huber Publishers. ISBN 9780-88937-277-1.
- ^ UGLJEN MONOKSID (OXYDUM CARBONICUM) U: Gasoviti anorganski otrovi „medicinabih.info”. Приступљено 13. 7. 2012. Архивирано на сајту Wayback Machine (28. октобар 2011)
- ^ Ordway, George A. & Garry, Daniel J. (2004). „Myoglobin: an essential hemoprotein in striated muscle”. Journal of Experimental Biology.
- ^ Witteberg, Jonathan B.; Witteberg, Beatrice A. (2003). „Myoglobin function reassessed”. Journal of Experimental Biology.
- ^ Gorman DF, Runciman WB (1991). „Carbon monoxide poisoning”. Anaesthesia and Intensive Care. 19 (4): 506—11. PMID 1750629.
- ^ Alonso JR, Cardellach F, Lopez S, Casademont J, Miro O. (2003). „Carbon monoxide specifically inhibits cytochrome c oxidase of human mitochondrial respiratory chain”. Pharmacology & Toxicology. 93 (3): 142—146. PMID 12969439. doi:10.1034/j.1600-0773.2003.930306.x.
- ^ Prockop LD, Chichkova RI (2007). „Carbon monoxide intoxication: an updated review”. Journal of the Neurological Sciences. 262 (1-2): 122—130. PMID 17720201. doi:10.1016/j.jns.2007.06.037.
- ^ Fukuhara M, Abe I, Matsumura K, Kaseda S, Yamashita Y, Shida K, Kawashima H, Fujishima M (1996). „Circadian variations of blood pressure in patients with sequelae of carbon monoxide poisoning”. American Journal of Hypertension. 9 (број 4, 1. део): 300—305. PMID 8722431. doi:10.1016/0895-7061(95)00342-8.
- ^ Silverman CS, Brenner J, Murtagh FR. Hemorrhagic necrosisand vascular injury in carbon monoxide poisoning: MR demonstration.. AJNR. 14: 168—170. 1993. Недостаје или је празан параметар
|title=(помоћ). - ^ Hardy KR, Thom DR. Pathophysiology and treatment of carbon monoxide poisoning.. Clin Toxicol. 32: 613—629. 1994. Недостаје или је празан параметар
|title=(помоћ) - ^ а б Blumenthal, I (2001). „Carbon monoxide poisoning” (Цео текст слободан). Journal of the Royal Society of Medicine. 94 (6): 270—272. PMC 1281520
 . PMID 11387414.
. PMID 11387414.
- ^ Fan HC, Wang AC, Lo CP, Chang KP, Chen SJ (2009). „Damage of cerebellar white matter due to carbon monoxide poisoning: a case report”. The American Journal of Emergency Medicine. 27 (6): 757.e5—e7. PMID 19751650. doi:10.1016/j.ajem.2008.10.021.
- ^ Greingor JL, Tosi JM, Ruhlmann S, Aussedat M (2001). „Acute carbon monoxide intoxication during pregnancy. One case report and review of the literature”. Emergency Medicine Journal: EMJ. 18 (5): 399—401. PMC 1725677
 . PMID 11559621. doi:10.1136/emj.18.5.399.
. PMID 11559621. doi:10.1136/emj.18.5.399.
- ^ Farrow JR, Davis GJ, Roy TM, McCloud LC, Nichols GR (1990). „Fetal death due to nonlethal maternal carbon monoxide poisoning”. Journal of Forensic Sciences. 35 (6): 1448—1452. PMID 2262778.
- ^ а б Ernst A, Zibrak JD (1998). „Carbon monoxide poisoning”. The New England Journal of Medicine. 339 (22): 1603—1608. PMID 9828249. doi:10.1056/NEJM199811263392206.
- ^ а б в г Raub JA, Mathieu-Nolf M, Hampson NB, Thom SR (2000). „Carbon monoxide poisoning-a public health perspective”. Toxicology. 145 (1): 1—14. PMID 10771127. doi:10.1016/S0300-483X(99)00217-6.
- ^ Association, American Lung. „How to Stay Safe from Carbon Monoxide Poisoning This Winter”. www.lung.org (на језику: енглески). Приступљено 2023-04-08.
- ^ Lipman, Grant S. (2006-06-01). „Carbon Monoxide Toxicity at High Altitude”. Wilderness & Environmental Medicine (на језику: енглески). 17 (2): 144—145. ISSN 1080-6032. PMID 16805152. S2CID 36980078. doi:10.1580/1080-6032(2006)17[144:CMTAHA]2.0.CO;2.
- ^ први нацрт приредио Mr J. Raub. (1999). Environmental Health Criteria 213 (Carbon Monoxide). International Programme on Chemical Safety, World Health Organization. ISBN 978-92-4-157213-2.
- ^ „OSHA Fact Sheet: Carbon Monoxide” (PDF). United States National Institute for Occupational Safety and Health. Приступљено 14. 9. 2009.
- ^ „Carbon monoxide. - 1917.24”. United States Department of Labor: Occupational Safety and Health Administration. Приступљено 13. 1. 2010.
- ^ Goldstein, M (2008). „Carbon monoxide poisoning”. Journal of Emergency Nursing: JEN: Official Publication of the Emergency Department Nurses Association. 34 (6): 538—542. PMID 19022078. doi:10.1016/j.jen.2007.11.014.
- ^ Struttmann T, Scheerer A, Prince TS, Goldstein LA (1998). „Unintentional carbon monoxide poisoning from an unlikely source”. The Journal of the American Board of Family Practice. 11 (6): 481—484. PMID 9876005. S2CID 31881961. doi:10.3122/jabfm.11.6.481.
- ^ Hampson NB, Hampson LA (2002). „Characteristics of headache associated with acute carbon monoxide poisoning”. Headache. 42 (3): 220—223. PMID 11903546. S2CID 8773611. doi:10.1046/j.1526-4610.2002.02055.x.
- ^ Choi IS (јун 2001). “Carbon monoxide poisoning: systemic manifestations and complications” (Цео текст слободан). Journal of Korean Medical Science. Choi, I. S. (2001). „Carbon monoxide poisoning: Systemic manifestations and complications”. Journal of Korean Medical Science. 16 (3): 253—261. PMC 3054741
 . PMID 11410684. doi:10.3346/jkms.2001.16.3.253.
. PMID 11410684. doi:10.3346/jkms.2001.16.3.253.
- ^ Tritapepe L, Macchiarelli G, Rocco M, Scopinaro F, Schillaci O, Martuscelli E, Motta PM (1998). „Functional and ultrastructural evidence of myocardial stunning after acute carbon monoxide poisoning”. Critical Care Medicine. 26 (4): 797—801. PMID 9559621. doi:10.1097/00003246-199804000-00034.
- ^ а б в г д Shochat, Guy N (17. фебруар 2009). “Toxicity, Carbon Monoxide”. emedicine. Преузето на дан 2009-04-27.
- ^ Choi, IS (2001). „Carbon monoxide poisoning: systemic manifestations and complications” (Цео текст слободан). Journal of Korean Medical Science. 16 (3): 253—261. PMC 3054741
 . PMID 11410684.
. PMID 11410684.
- ^ Marius-Nunez AL (1990). „Myocardial infarction with normal coronary arteries after acute exposure to carbon monoxide”. Chest. 97 (2): 491—4. PMID 2298080. doi:10.1378/chest.97.2.491.
- ^ Gandini C, Castoldi AF, Candura SM, Locatelli C, Butera R, Priori S, Manzo L (2001). „Carbon monoxide cardiotoxicity”. Journal of Toxicology. Clinical Toxicology. 39 (1): 35—44. PMID 11327225. S2CID 46035819. doi:10.1081/CLT-100102878.
- ^ Sokal, JA (1985). „The effect of exposure duration on the blood level of glucose, pyruvate and lactate in acute carbon monoxide intoxication in man”. Journal of Applied Toxicology: JAT. 5 (6): 395—7. PMID 4078220. S2CID 35144795. doi:10.1002/jat.2550050611.
- ^ Roohi F, Kula RW, Mehta N (2001). „Twenty-nine years after carbon monoxide intoxication”. Clinical Neurology and Neurosurgery. 103 (2): 92—95. PMID 11516551. S2CID 1280793. doi:10.1016/S0303-8467(01)00119-6.
- ^ Myers RA, Snyder SK, Emhoff TA (1985). „ = Subacute sequelae of carbon monoxide poisoning”. Annals of Emergency Medicine. 14 (12): 1163—1167. PMID 4061987. doi:10.1016/S0196-0644(85)81022-2.
- ^ Simini, B (1998). „Cherry-red discolouration in carbon monoxide poisoning”. Lancet. 352 (9134): 1154. PMID 9798630. S2CID 40041894. doi:10.1016/S0140-6736(05)79807-X.
- ^ Brooks DE, Lin E, Ahktar J (2002). „What is cherry red, and who cares?”. The Journal of Emergency Medicine. 22 (2): 213—214. PMID 11858933. doi:10.1016/S0736-4679(01)00469-3.
- ^ Fawcett TA, Moon RE, Fracica PJ, Mebane GY, Theil DR, Piantadosi CA (јануар 1992). “Warehouse workers' headache. Carbon monoxide poisoning from propane-fueled forklifts”. Journal of Occupational Medicine. Fawcett, T. A.; Moon, R. E.; Fracica, P. J.; Mebane, G. Y.; Theil, D. R.; Piantadosi, C. A. (1992). „Warehouse workers' headache. Carbon monoxide poisoning from propane-fueled forklifts”. Journal of Occupational Medicine. : Official Publication of the Industrial Medical Association. 34 (1): 12—15. PMID 1552375.
- ^ Ryan, CM (1990). „Memory disturbances following chronic, low-level carbon monoxide exposure”. Archives of Clinical Neuropsychology: the Official Journal of the National Academy of Neuropsychologists. 5 (1): 59—67. PMID 14589544. doi:10.1016/0887-6177(90)90007-C.
- ^ Davutoglu, V (2009). „Chronic carbon monoxide exposure is associated with the increases in carotid intima-media thickness and C-reactive protein level”. Tohoku J Exp Med. 219 (3): 201—6.
- ^ Shephard 1983, стр. 93–96.
- ^ Allred EN, Bleecker ER, Chaitman BR, Dahms TE, Gottlieb SO, Hackney JD, Pagano M, Selvester RH, Walden SM, Warren J (1989). „Short-term effects of carbon monoxide exposure on the exercise performance of subjects with coronary artery disease”. The New England Journal of Medicine. 321 (21): 1426—1432. PMID 2682242. doi:10.1056/NEJM198911233212102.
- ^ Bennetto L, Powter L, Scolding NJ (2008). „ journal = Journal of Medical Case Reports”. 2 (1): 118. PMC 2390579
 . PMID 18430228. doi:10.1186/1752-1947-2-118.
. PMID 18430228. doi:10.1186/1752-1947-2-118.
- ^ Unintentional non-fire-related carbon monoxide exposures--United States, 2001-2003. MMWR Morb Mortal Wkly Rep. Jan 21 2005. . 54 (2): 36—9 http://www.cdc.gov/Mmwr/preview/mmwrhtml/mm5402a2.htm. Недостаје или је празан параметар
|title=(помоћ).Full Text. - ^ Min SK.. A brain syndrome associated with delayed neuropsychiatric sequelae following acute carbon monoxide intoxication. Acta Psychiatr;73:80-86
- ^ Coi IS.. Delayed neurological sequelae in carbon monoxide intoxication. Aech Nerol ;40:433-435
- ^ Smith JS, Brandon S. (1970). Acute carbon monoxide poisoning – 3 years experience in a defined population.. Postgrad Med J;. 1986. doi:10.1136/pgmj.46.532.65. Недостаје или је празан параметар
|title=(помоћ) - ^ Rodkey FL, Hill TA, Pitts LL, Robertson RF (1979). „Spectrophotometric measurement of carboxyhemoglobin and methemoglobin in blood”. Clinical Chemistry. 25 (8): 1388—1393. PMID 455674. Приступљено 17. 7. 2009.
- ^ Rees PJ, Chilvers C, Clark TJ (1980). „Evaluation of methods used to estimate inhaled dose of carbon monoxide”. Thorax. 35 (1): 47—51. PMC 471219
 . PMID 7361284. doi:10.1136/thx.35.1.47.
. PMID 7361284. doi:10.1136/thx.35.1.47.
- ^ Keleş A, Demircan A, Kurtoğlu G (2008). „Carbon monoxide poisoning: how many patients do we miss?”. European Journal of Emergency Medicine. 15 (3): 154—157. PMID 18460956. doi:10.1097/MEJ.0b013e3282efd519.
- ^ Coulange M, Barthelemy A, Hug F, Thierry AL, De Haro L (2008). „Reliability of new pulse CO-oximeter in victims of carbon monoxide poisoning”. Undersea & Hyperbaric Medicine. 35 (2): 107—111. PMID 18500075.
- ^ Maisel, William (2010). Roger J. Lewis. „Noninvasive Measurement of Carboxyhemoglobin: How Accurate is Accurate Enough?”. Annals of Emergency Medicine. Boston, MA. 56 (4): 389—391.
- ^ Barker SJ, Tremper KK (1987). „The effect of carbon monoxide inhalation on pulse oximetry and transcutaneous PO2”. Anesthesiology. 66 (5): 677—679. PMID 3578881. doi:10.1097/00000542-198705000-00014.
- ^ Vegfors M, Lennmarken C (1991). „Carboxyhaemoglobinaemia and pulse oximetry”. British Journal of Anaesthesia. 66 (5): 625—626. PMID 2031826. doi:10.1093/bja/66.5.625.
- ^ Ford MD, Delaney KA, Ling LJ, Erickson T, ур. (2001). Clinical toxicology. WB Saunders Company. стр. 1046. ISBN 978-0-7216-5485-0.
- ^ Jarvis, M. (1986). „Low cost carbon monoxide monitors in smoking assessment”. Thorax: 886—887.
- ^ Wald, Nicholas (1981). „Carbon monoxide in breath in relation to smoking and carboxyhaemoglobin levels”. Thorax: 366—369.
- ^ Henry CR, Satran D, Lindgren B, et al. Myocardial injury and long-term mortality following moderate to severe carbon monoxide poisoning.. JAMA. 295 (4): 398—402. 2006-01-25. Недостаје или је празан параметар
|title=(помоћ) - ^ Teksam O, Gumus P, Bayrakci B, Erdogan I, Kale G. Acute cardiac effects of carbon monoxide poisoning in children. Eur J Emerg Med. 17 (4): 192—6. август 2010. Недостаје или је празан параметар
|title=(помоћ). - ^ Sato K, Tamaki K, Hattori H, et al. Determination of total hemoglobin in forensic blood samples with special reference to carboxyhemoglobin analysis. For. Sci. Int. 48: 89-96, 1990.
- ^ R. Baselt, Disposition of Toxic Drugs and Chemicals in Man, 8. издање, Biomedical Publications, Foster City, CA, (2008). стр. 237-241.
- ^ Kao LW, Nañagas KA (2006). „Toxicity associated with carbon monoxide”. Clinics in Laboratory Medicine. 26 (1): 99—125. PMID 16567227. doi:10.1016/j.cll.2006.01.005.
- ^ Ilano AL, Raffin TA (1990). Management of carbon monoxide poisoning. 97 (1): 165—9.
- ^ а б Olson, KR (1984). „Carbon monoxide poisoning: mechanisms, presentation, and controversies in management”. The Journal of Emergency Medicine. 1 (3): 233—243. PMID 6491241. doi:10.1016/0736-4679(84)90078-7.
- ^ Margulies, JL (1986). „Acute carbon monoxide poisoning during pregnancy”. The American Journal of Emergency Medicine. 4 (6): 516—519. PMID 3778597. doi:10.1016/S0735-6757(86)80008-0.
- ^ Handbook on Hyperbaric Medicine (на језику: енглески). doi:10.1007/1-4020-4448-8.
- ^ Brown DB, Mueller GL, Golich FC (1992). „Hyperbaric oxygen treatment for carbon monoxide poisoning in pregnancy: a case report”. Aviation, Space, and Environmental Medicine. 63 (11): 1011—1014. PMID 1445151.
- ^ а б в Buckley NA, Isbister GK, Stokes B, Juurlink DN (2005). „Hyperbaric oxygen for carbon monoxide poisoning: a systematic review and critical analysis of the evidence”. Toxicological Reviews. 24 (2): 75—92. PMID 16180928. doi:10.2165/00139709-200524020-00002.
- ^ Henry, JA (2005). Juurlink, David N., ур. „Hyperbaric therapy for carbon monoxide poisoning: to treat or not to treat, that is the question”. Toxicological Reviews. 24 (3): 149—150. PMID 16390211. doi:10.2165/00139709-200524030-00002. Пронађени су сувишни параметри:
|author=и|last=(помоћ) - ^ Olson, KR (2005). „Hyperbaric oxygen or normobaric oxygen?”. Toxicological Reviews. 24 (3): 151. PMID 16390212. doi:10.2165/00139709-200524030-00003.
- ^ Seger, D (2005). „The myth”. Toxicological Reviews. 24 (3): 155—156. PMID 16390214. doi:10.2165/00139709-200524030-00005.
- ^ Thom, SR (2005). „Hyperbaric oxygen therapy for carbon monoxide poisoning: Is it time to end the debates?”. Toxicological Reviews. 24 (3): 157—158. PMID 16390215. doi:10.2165/00139709-200524030-00006.
- ^ Scheinkestel CD, Bailey M, Myles PS, Jones K, Cooper DJ, Millar IL, Tuxen DV (1999). „Hyperbaric or normobaric oxygen for acute carbon monoxide poisoning: a randomized controlled clinical trial” (Цео текст слободан). The Medical Journal of Australia. 170 (5): 203—210. PMID 10092916.
- ^ Thom SR, Taber RL, Mendiguren II, Clark JM, Hardy KR, Fisher AB (1995). „Delayed neuropsychologic sequelae after carbon monoxide poisoning: prevention by treatment with hyperbaric oxygen”. Annals of Emergency Medicine. 25 (4): 474—480. PMID 7710151. doi:10.1016/S0196-0644(95)70261-X.
- ^ Raphael JC, Elkharrat D, Jars-Guincestre MC, Chastang C, Chasles V, Vercken JB, Gajdos P. (1989). „Trial of normobaric and hyperbaric oxygen for acute carbon monoxide intoxication”. Lancet. 2 (8660): 414—419. PMID 2569600. doi:10.1016/S0140-6736(89)90592-8.
- ^ Ducasse JL, Celsis P, Marc-Vergnes JP (1995). „Non-comatose patients with acute carbon monoxide poisoning: hyperbaric or normobaric oxygenation?”. Undersea & Hyperbaric Medicine. 22 (1): 9—15. PMID 7742714.
- ^ Mathieu D, Mathieu-Nolf M, Durak C, Wattel F, Tempe JP, Bouachour G, Sainty JM. (1996). „Randomized prospective study comparing the effect of HBO vs 12 hours NBO in non-comatose CO-poisoned patients: results of the preliminary analysis”. Undersea & Hyperbaric Medicine. 23: 7.
- ^ Weaver LK, Hopkins RO, Chan KJ, Churchill S, Elliott CG, Clemmer TP, Orme JF Jr, Thomas FO, Morris AH (2002). „Hyperbaric oxygen for acute carbon monoxide poisoning”. The New England Journal of Medicine. 347 (14): 1057—1067. PMID 12362006. doi:10.1056/NEJMoa013121.
- ^ Gorman DF. (1999). „Hyperbaric or normobaric oxygen for acute carbon monoxide poisoning: a randomised controlled clinical trial. Unfortunate methodological flaws”. The Medical Journal of Australia. 170 (11): 563. PMID 10397050.
- ^ Scheinkestel CD, Jones K, Myles PS, Cooper DJ, Millar IL, Tuxen DV (2004). „Where to now with carbon monoxide poisoning?”. Emergency Medicine Australasia: EMA. 16 (2): 151—154. PMID 15239731. doi:10.1111/j.1742-6723.2004.00567.x.
- ^ Isbister GK, McGettigan P, Harris I. (2003). „Hyperbaric oxygen for acute carbon monoxide poisoning”. The New England Journal of Medicine. 348 (6): 557—560. PMID 12572577. doi:10.1056/NEJM200302063480615.
- ^ Aubard Y, Magne I. Carbon monoxide poisoning in pregnancy.. Br J Obstet Gynaecol. 107: 833—8. 2000. Недостаје или је празан параметар
|title=(помоћ) - ^ Mathieu, Daniel (2006). Handbook on Hyperbaric Medicine. Springer. ISBN 978-1-4020-4376-5. Непознати параметар
|other=игнорисан [|others=се препоручује] (помоћ). ISBN 978-1-4020-4376-5-812 неважећи ISBN.} - ^ Pace N, Strajman E, Walker EL. Acceleration of carbon monoxide elimination in man by high pressure oxygen.. Science. 111: 652—4. 1950. Недостаје или је празан параметар
|title=(помоћ). - ^ Britten JS, Myers RAM. Effects of hyperbaric treatment on carbon monoxide elimination in humans. Undersea Biomed Res. 12: 431—8. 1985. Недостаје или је празан параметар
|title=(помоћ). - ^ Krantz T, Thisted P, Strom J, Sorrenson MB. Acute carbon monoxide poisoning. Acta Anaesthesiol Scan. 32: 278—282. 1988. Недостаје или је празан параметар
|title=(помоћ). - ^ (језик: енглески)Piantadosi CA. "Carbon monoxide poisoning". . 2004. PMID 15233173. Недостаје или је празан параметар
|title=(помоћ)., Приступљено 5. маја 2009. - ^ Hyperbaric oxygen in carbon monoxide poisoning C D Scheinkestel, D V Tuxen, M Bailey, P S Myles, K Jones, D J Cooper, I L Millar, S Q M Tighe, and Lindell K Weaver BMJ 2000 321: 109.
- ^ Thom SR, Taber RL, Mendiguren II, Clark JM, Hardy KR, Fisher AB. Delayed neuropsychologic sequelae after carbon monoxide poisoning: prevention by treatment with hyperbaric oxygen. Ann Emerg Med. 25: 474—480. 1995. Недостаје или је празан параметар
|title=(помоћ). - ^ Robert P. Ostrowski; John H. Zhang. „Hyperbaric Oxygen for Cerebral Vasospasm and Brain Injury Following Subarachnoid”. Translational Stroke Research. 2 (3): 316—327. doi:10.1007/s12975-011-0069-1.
- ^ Keyrouz SG, Diringer MN. Clinical review: prevention and therapy of vasospasm in subarachnoid hemorrhage. Crit Care. 2007;11(4):220.
- ^ Levina OA, Romasenko MV, Krylov V. Therapeutic effects of hyperbaric oxygenation (HBO) on acute cerebral ischemia in patients after intracranial aneurysms clipping. Eur J Underw Hyperb Med. 2002;3:83.
- ^ Tomaszewski, C (1999). „Carbon monoxide poisoning. Early awareness and intervention can save lives”. Postgraduate Medicine. 105 (1): 39—40, 43—48,50. PMID 9924492. doi:10.3810/pgm.1999.01.496.
- ^ Peirce, EC (1986). „Treating acidemia in carbon monoxide poisoning may be dangerous”. Journal of Hyperbaric Medicine. 1 (2): 87—97.
- ^ Devine SA, Kirkley SM, Palumbo CL, White RF (2002). „MRI and neuropsychological correlates of carbon monoxide exposure: a case report”. Environmental Health Perspectives. 110 (10): 1051—1055. PMC 1241033
 . PMID 12361932. doi:10.1289/ehp.021101051. Архивирано из оригинала 7. 7. 2012. г. Приступљено 5. 7. 2012.
. PMID 12361932. doi:10.1289/ehp.021101051. Архивирано из оригинала 7. 7. 2012. г. Приступљено 5. 7. 2012.
- ^ O'Donnell P, Buxton PJ, Pitkin A, Jarvis LJ (2000). „The magnetic resonance imaging appearances of the brain in acute carbon monoxide poisoning”. Clinical Radiology. 55 (4): 273—280. PMID 10767186. doi:10.1053/crad.1999.0369.
- ^ Seger D, Welch L (1994). „Carbon monoxide controversies: neuropsychologic testing, mechanism of toxicity, and hyperbaric oxygen”. Annals of Emergency Medicine. 24 (2): 242—248. PMID 8037390. doi:10.1016/S0196-0644(94)70136-9.
- ^ Quinn, D. K.; Abbott, C. C. (новембар 2014). „Catatonia after cerebral hypoxia: Do the usual treatments apply?”. Psychosomatics. 55 (6): 525—535. PMC 4182149
 . PMID 25262046. doi:10.1016/j.psym.2014.03.010.
. PMID 25262046. doi:10.1016/j.psym.2014.03.010.
- ^ Plum F, Posner JB, Hain RF. Delayed neurological deterioration after anoxia. „Arch Intern Med”. 110. 1962: 18—25..
- ^ Choi, I. S. (1983). „Delayed neurological sequelae in carbon monoxide intoxication.”. Arch Neurol. 40 (7): 433—435. PMID 6860181. doi:10.1001/archneur.1983.04050070063016..
- ^ „Carbon Monoxide National Trends in CO”. Приступљено 27. 4. 2013.
- ^ Ernst A, Zibrak JD (1998). „Carbon monoxide poisoning”. The New England Journal of Medicine. 339 (22): 1603—1608. PMID 9828249. doi:10.1056/NEJM199811263392206.
- ^ Website, Official. „UK Gas Safe Register: Being Gas Safe”. UK Gas Safe Register. Архивирано из оригинала 2. 5. 2013. г. Приступљено 29. 6. 2012.
- ^ а б Krenzelok EP, Roth R, Full R (1996). „Carbon monoxide ... the silent killer with an audible solution”. The American Journal of Emergency Medicine. 14 (5): 484—486. PMID 8765117. doi:10.1016/S0735-6757(96)90159-X.
- ^ CO Alert. „Placement of Carbon Monoxide Detectors Important”. Архивирано из оригинала 6. 6. 2013. г. Приступљено 11. 1. 2009.
- ^ “„Carbon Monoxide Detectors Can Save Lives: CPSC Document #5010”. Приступљено 30. 4. 2009.”. US Consumer Product Safety Commission. Архивирано из оригинала на 2009-04-09.
- ^ Lipinski, Edward R (14. 2. 1999). „Keeping Watch on Carbon Monoxide”. New York Times. Приступљено 9. 9. 2009.
- ^ „Ian L Millar,Peter G Mouldey. Compressed breathing air – the potential for evil from within” (PDF). Архивирано из оригинала (PDF) 23. 10. 2013. г. Приступљено 29. 06. 2012.
- ^ а б NFPA 720: Standard for the Installation of Carbon Monoxide (CO) Detection and Warning Equipment. National Fire Protection Agency. 2009.
- ^ Aranđelović M, Jovanović DP. Ugljen monoksid na radnom mestu - faktor rizika za kardiovaskularna oboljenja.. Acta biologica Jugoslavica - serija C: Physiologica et pharmacologica acta. 36 (2): 75—82. 2000. Недостаје или је празан параметар
|title=(помоћ). - ^ Miroslav Šuta: Účinky výfukových plynů z automobilů na lidské zdraví (druhé, přepracované a doplněné vydání, Děti Země. 2008. ISBN 978-80-86678-10-8. стр. 3.
- ^ Carbon Monoxide - International Programme on Chemical Safety - Environmental Health Criteria 213 Архивирано на сајту Wayback Machine (4. новембар 2013) Посећено јун 2010. (језик: енглески)
Литература[уреди | уреди извор]
- Daniel Mathieu, Handbook on Hyperbaric Medicine, Springer 2006.
- William P., Ph.D.; Fife; Jolie, Ph.D. (2004). Textbook of hyperbaric medicine. Seattle: Hogrefe & Huber Publishers. ISBN 9780-88937-277-1.
- Penney, David G. (2010). Carbon Monoxide Toxicity. CRC Press. стр. 5. ISBN 978-1-4200-3932-0.
- Dart, RC (2004). Medical toxicology. Williams & Wilkins. ISBN 978-0-7817-2845-4.
- Committee on Medical; Biological Effects of Environmental Pollutants (1977). Carbon Monoxide. National Academy of Sciences. стр. 29. ISBN 978-0-309-02631-4.
- Singer, Siegfried Fred. The Changing Global Environment. D. Reidel Publishing Company. стр. 90.
- Dunn, Robert B. (2011). „7-3”. USMLE Step 1 Lecture Notes: Physiology. стр. 167—168.
- први нацрт приредио Mr J. Raub. (1999). Environmental Health Criteria 213 (Carbon Monoxide). International Programme on Chemical Safety, World Health Organization. ISBN 978-92-4-157213-2.
- Nelson, LH (2002). „Carbon Monoxide”. Goldfrank's toxicologic emergencies (7. изд.). McGraw-Hill. стр. 1689—1704. ISBN 978-0-07-136001-2.
- Shephard, Roy (1983). Carbon Monoxide The Silent Killer. Charles C Thomas. стр. 93—96.
- Ford MD, Delaney KA, Ling LJ, Erickson T, ур. (2001). Clinical toxicology. WB Saunders Company. стр. 1046. ISBN 978-0-7216-5485-0.
- NFPA 720: Standard for the Installation of Carbon Monoxide (CO) Detection and Warning Equipment. National Fire Protection Agency. 2009.
Спољашње везе[уреди | уреди извор]
| Класификација | |
|---|---|
| Спољашњи ресурси |
- Спроведена студија ризика и дугорочних ефеката тровања угљен-моноксидом, приредили Brian Miller, John Ross, Laura MacCalman, Chris Burton и Claudia Pagliari. Институт за медицину рада. Извештај истраживања TM/11/02
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |






